Атопический дерматит — это хроническое воспалительное заболевание кожи, которое проявляется зудящими красными пятнами, сыпью, шелушением и сухостью. Это заболевание диагностируется у 30% детей и у 10% взрослых. Однако, зачастую атопическому дерматиту не уделяется должного внимания, и некорректное лечение этой болезни может замедлять наступление ремиссии и ухудшать общий уровень здоровья. О 5 самых распространенных ошибках в тактике лечения рассказывает дерматолог Анна Трушина.
Ошибка №1. Излишняя диагностика, направленная на выявление «некожных» причин.
Причины развития атопического дерматита кроются в генетически обусловленных особенностях:
1. Со стороны кожи — связаны с нарушением барьерной функции.
2. Со стороны иммунной системы. В ответ на проникновение раздражителей и аллергенов через нарушенный кожный барьер формируется воспаление.
Поэтому не целесообразно искать причину в гельминтах, нарушении микрофлоры кишечника, интоксикации и т.д. Весь спектр назначаемых по этому поводу обследований только из-за атопического дерматита не обоснован. Усилия, направленные на поиск “первопричины” вне кожи, лучше направить на грамотное лечение собственно кожи.
Ошибка №2. Поиск причинного аллергена.
Атопический дерматит не является аллергическим заболеванием по своей природе. Однако, аллергические реакции могут сочетаться с атопическим дерматитом, как сопутствующее заболевание. Так происходит примерно у 20-30% пациентов.
Поэтому сам по себе атопический дерматит не является поводом для сдачи дорогостоящих панелей на специфические аллергены, а анализ должен сдаваться только при подозрении на конкретную аллергическую реакцию у части пациентов.
Ошибка №3. Соблюдение необоснованной диеты.
Часто атопический дерматит становится поводом для назначения строгой “гипоаллергенной” диеты. Детский рацион становится однообразным и скучным. Однако, такие пищевые ограничения не обоснованы с научной точки зрения и не приносят желаемого результата, даже если параллельно есть аллергия.
Помимо отсутствия эффекта, строгая диета способна нанести вред организму. Она приводит к дефициту важных нутриентов, минералов и витаминов, что может негативно сказаться на общем состоянии здоровья ребенка. Поэтому детям с атопическим дерматитом нужно питаться разнообразно и сбалансированно. Из рациона исключаются только те продукты, роль которых четко доказана с обострением патологического процесса. Аналогичные правила применимы и к питанию мамы, если малыш находится на грудном вскармливании.
Ошибка №4. Нерациональный уход за кожей.
Основа лечения атопического дерматита это восстановление барьерной функции кожи и устранение воспаления. Поэтому назначаются такие средства, которые помогают УВЛАЖНИТЬ и смягчить кожный покров и удержать влагу внутри него, и тем самым улучшить защитные свойства кожи. В комплексе используются также мероприятия, которые уменьшают вероятность развития воспалительного процесса, т.е. ограничивается контакт кожи с потенциальными агрессорами из внешней среды.
Чтобы реализовать перечисленные выше цели, требуется тщательный и бережный уход за кожей ребенка-атопика с использованием ЭМОЛЕНТОВ. Это специальные средства, лосьоны, кремы, бальзамы, которые при нанесении на кожу смягчают и увлажняют ее, способствуют заполнению межклеточных пространств в коже, восстанавливая ее барьерные свойства.
Важно понимать, что использования простых детских кремов 1-2 раза в день может быть недостаточно. Для правильного ухода требуется нанесение специальных эмолентов в достаточном объеме. Они распределяются толстым (!) слоем как на проблемные, так и на визуально неизмененные участки кожи. При этом, кратность нанесения напрямую зависит от состояния кожи. Требуется использовать эмоленты столько раз в течение дня, чтобы весь день наощупь кожа оставалось гладкой, мягкой и без шелушения.
Ошибка №5. Отказ от «гормонов».
При атопическом дерматите внутри кожи происходит воспалительный процесс (само слово “дерматит” в дословном переводе на русский означает воспаление кожи). Именно поэтому в период обострения используются противовоспалительные наружные средства, которые позволяют остановить воспаление. К таким средствам относят наружные глюкокортикостероиды. Однако многие родители отказываются от этих «гормонов» из-за стероидофобии (боязни использования стероидов).
Топические (т.е. используемые наружно: лосьоны, эмульсии, мази, кремы) кортикостероиды на протяжении не одного десятилетия используются в лечении атопического дерматита. За это время они продемонстрировали высокую эффективность и высокий профиль безопасности.
Если же родители не используют кортикостероиды в тех случаях, когда к этому есть показания, или делают это нерационально (назначают самостоятельно без учета степени и формы кожного воспаления, самостоятельно отменяют гормон раньше необходимого срока без контроля врача), то это может привести к ухудшению состояния кожи, формированию очагов хронического воспаления и другим местным осложнениям.
Заключение
Атопический дерматит — это достаточно хорошо изученное заболевание с установленными механизмами развития. Регулярный уход за кожей, своевременное снятие воспаления и исключение ненужных агрессивных манипуляций и диагностических процедур помогут максимально эффективно справиться с этим заболеванием.

9 июля 2020
Эмоленты при атопическом дерматите — одно из средств лечения и профилактики атопического дерматита у грудных детей. О том, что такое эмоленты, каких видов они бывают, и как правильно подобрать эмолент ребенку — рассказывает врач-педиатр Текутьева Ольга Николаевна.
Что такое эмоленты?
Эмоленты — жиры и жироподобные вещества. Они входят в состав косметических средств, созданных для ухода за сухой, поврежденной кожей. Эмоленты используют и при дерматите у детей. После применения такого средства кожа дольше остается увлажненной и мягкой. Она меньше подвержена воздействию травмирующих факторов: трение одеждой, пот, водопроводная вода, мыло, стиральный порошок, низкая температура, солнечные лучи.
Применение эмолента снижает риск присоединения бактериальной инфекции пораженной кожи за счет улучшения ее барьерных свойств.
Как работают эмоленты при атопическом дерматите?
Кожа детей, страдающих атопическим дерматитом, имеет особое строение. В ней не хватает связующего белка, не формируется полноценный защитный липидный слой. Такая кожа теряет много влаги, становится сухой, шелушится, трескается. Через несовершенный кожный барьер проникают аллергены и патогенные микроорганизмы. Это ведет к появлению признаков воспаления: покраснение, зуд, трещины, мокнутии, гнойники.
Многие годы ученые пытались «вылечить» такой неполноценный липидный слой, связывая его развитие с пищевой аллергией или состоянием кишечника. И только в последние десятилетия выяснилось, что изменение в строении кожи – это генетическая особенность и вылечить ее нельзя. Остается только помочь коже справиться с ее функцией. Вот тут и потребуются эмоленты. Раз кожа сама не может создать липидный барьер, нужно создать его искусственно при помощи косметических средств.
При нанесении на кожу эмолент создает тонкую пленку, схожую по строению с естественным липидным слоем. Это препятствует потере влаги и защищает кожу от воздействия травмирующих факторов. Согласно последним клиническим рекомендациям, применение эмолентов является основой лечения малышей с атопическим дерматитом.
Правильное применение эмолентов позволяет:
- уменьшить частоту обострений, или предотвратить их вовсе;
- снизить необходимость использования стероидных, антибактериальных и антигистаминных препаратов;
- уменьшить субъективные ощущения: зуд, шелушение, стянутость кожи;
- ускорить заживление мелких ран и трещин;
- снизить риск присоединения грибковой или бактериальной инфекции;
- согласно последним исследованиям, применение эмолентов может снизить риск развития аллергических и аутоимунных заболеваний в будущем.
Как правильно применять эмоленты при атопическом дерматите у детей?
- эмолент наносится обильно толстым слоем. Так создается более длительная защита, а барьер будет более прочным;
- эмолент наноситься на всю кожу, даже на ту, что не имеет видимых повреждений. Особое строение имеет вся кожа, а не только ее воспаленные участки;
- эмоленты не втирают в кожу, а наносят на ее поверхность круговыми движениями. Цель – создать защитную пленку на поверхности;
- эмоленты следует использовать постоянно и длительно. Никаких противопоказаний длительное использование косметических средств не имеет. Некоторые современные клинические руководства рекомендуют начинать использовать их в период ремиссии, когда кожа чистая или имеет минимальные повреждения;
- частота нанесения эмолента при дерматите зависит от состояния эпителия. Минимально кожу малыша нужно обрабатывать два раза в день. В периоды обострений частота может доходить до 5-6 раз в сутки и чаще;
- наносить эмолент нужно после каждого мытья. Особенно это актуально для грудных детей. После каждого подмывания грудничка на кожу должен наноситься эмолент. Для деток постарше удобно иметь емкости со средством небольшого объема и наносить их на лицо и руки после каждого умывания;
- после купания или мытья эмолент должен наноситься как можно быстрее. В идеале, не позже, чем через 3 минуты после окончания водных процедур. Кожа ребенка перед нанесением эмолента не вытирается насухо, а аккуратно и бережно промакивается полотенцем;
- при использовании эмолента и лекарственного средства одновременно, промежуток между их нанесением должен быть около часа.
Есть ли у эмолентов противопоказания или недостатки?
Эмоленты – это не лекарственное средство, а средство ухода. Это значит, что для них не существует особых показаний. Такую косметику можно использовать и для обычной кожи, что бы поддержать или улучшить ее состояние. Однако некоторые ограничения по использованию такой косметики все же есть:
- как и на любое другое средство по уходу за кожей, на эмолент может возникнуть контактная аллергическая реакция. Поэтому, прежде чем обильно наносить средство на всю поверхность кожи, опробуйте его на небольшом участке внутренней поверхности предплечья. Нанесите небольшое количество эмолента и в течение суток наблюдайте за реакцией;
- нельзя наносить эмолент на кожу с острой воспалительной сыпью, мокнутиями и свежими расчесами. Создание пленки увеличит риск распространения инфекции. Такую кожу необходимо сначала вылечить лекарственными препаратами.
- эмолент с мочевиной или аммиаком в составе нельзя наносить на участки с травмированной кожей. При нанесении таких средств на травмированную кожу происходит жжение в этих областях.
- перед тем, как начать применять эмолент, следует показать малыша врачу. Доктор может порекомендовать применять средство по уходу и лекарство одновременно. Либо вначале вылечить дерматит, а затем подобрать косметическое средство;
При применении эмолентов существуют некоторые неудобства. Например при обильном и частом нанесении пачкается нательное и постельное белье. Некоторые мамы моих пациентов старше годика обращают внимание на то, что детки не любят ощущение толстого слоя косметического средства на коже. Однако большинство малышей быстро привыкают.
Еще одно неудобство возникает, когда эмоленты, добавляемые в воду при купании, или наносимые перед ним, оставляют налет на поверхности ванны. Этот налет приходится смывать моющими средствами.
Виды эмолентов
Различают три основных вида эмолентов.
- Натуральные. В их состав входят растительные масла: персиковое, миндальное, карите, жожоба, какао, ланолин, воск. Преимущество их в том, что они имеют натуральное происхождение. Недостаток — они могут стать причиной аллергической реакции. Чаще натуральные компоненты не переносят взрослые пациенты. Поэтому косметическое средство на натуральной основе – это хороший выбор для малыша.
- Химические. В них используются вещества получаемые в процессе нефтепереработки. К ним относятся: парафин, силикон, минеральные масла, вазелин. Такие эмоленты создают плотную пленку и затрудняют дыхание кожи. Однако редко вызывают аллергическую реакцию. Для детей это наименее предпочтительный вид косметического средства.
- Синтетические. Их основа — вещества получаемые в результате химического синтеза. Например, диметиконы и циклометиконы. Такие вещества хорошо выполняют свою барьерную функцию, в меньшей степени препятствуют дыханию кожи и редко вызывают аллергическую реакцию.
Дополнительно в состав эмолентов включают увлажняющие вещества: мочевина, молочная кислота, гиалуроновая кислота, глицерол, и им подобные. В некоторых косметических средствах также включены жирорастворимые витамины: А, Е, РР.
Готовые косметические средства на основе эмолента делят на виды:
- Мази – средства, сделанные на основе жиров. Они имеют наиболее плотную консистенцию и наносятся на кожу с выраженной сухостью и шелушением. Детям такой вид эмолента требуется редко.
- Крема – средства на водно-жировой основе. Они имеют приятную консистенцию, хорошо впитываются и увлажняют кожу. Такие средства наиболее распространенный вариант для ухода за кожей у детей и при атопическом дерматите.
- Эмульсия – средство на водно-жировой основе, имеющее более жидкую консистенцию, чем крем. Такое средство удобно наносить на обширные поверхности тела. Обычно они продаются во флаконах большого объема.
- Лосьон – средство на водной основе. Его предпочтительнее применять на коже, склонной к мокнутиям (восполениям с образованием пузырьков). Для пересушенной кожи этот вид косметического средства не подходит.
В линейке средств по уходу за кожей существуют специальные средства, которые добавляются в воду при купании: шампуни, гели для душа, мыло для рук.
Как правильно подобрать эмолент?
Для одного ребенка лучше применять несколько эмолентов разных видов одновременно на разных участках кожи.
Выбор косметического средства зависит:
- от возраста. Некоторые эмоленты нельзя применять для ухода за грудными детьми. Все упаковки таких косметических средств имеют возрастные маркировки. Есть средства, подходящие для младенцев, для детей с года и старше, а так же для взрослых;
- от пораженного участка. На лице лучше применять мази или крема. Для тела – эмульсии или лосьоны. При купании использовать эмульсии для купания. При подмывании и мытье рук – жидкое мыло, или гели для душа с эмолентом. При поражении дерматитом волосистой части головы следует использовать шампуни, а после обработать кожу лосьоном или молочком;
- от изменений на коже. При выраженной сухости кожи стоит отдать предпочтение мазям и кремам. При склонности к воспалению или мокнутиям – лосьонам или молочку;
- от времени года. Так в жаркую погоду стоит отдать предпочтение легким текстурам – эмульсиям, молочку, или лосьонам. Мази стоит использовать только в холодное время года.
В каких случаях, кроме атопического дерматита, нужно использовать эмоленты?
- Эмоленты можно использовать и для здоровой кожи, особенно если кожа подвержена воздействию травмирующих факторов.
- Эмоленты используют при псориазе и экземе у взрослых и детей старшего возраста.
- Малышам эмульсию или молочко можно наносить для размягчения корочек на волосистой части головы при сиборейном дерматите. После купания малыша, голову обрабатывают косметическим средством, а затем аккуратно вычесывают мягкой щеткой. При необходимости такую процедуру можно повторить несколько раз.
Заключение врача-педиатра
Сначала изменения на коже стоит показать врачу, вылечить лекарственными средствами, потом подбирать эмолент.
Чаще всего придется попробовать несколько средств для кожи, прежде чем найти оптимальное для вашего малыша. Бывает такое, что дорогой эмолент оказывается менее подходящим, чем более дешевый. Поэтому, для начала стоит попробовать недорогие варианты и выбирать средства в небольших емкостях. Не стоит забывать, что эмолент будет хорошо работать при достаточном насыщении кожи влагой. Малыш должен получать необходимое количество жидкости, а воздух в помещении не должен быть пересушен.
Атопический дерматит относится к заболеваниям с генетической предрасположенностью к развитию. Для борьбы с патологией необходимо принять комплекс мер, включающих использование системных и наружных средств. Кремы и мази для лечения атопического дерматита избавляют от внешних симптомов, снять дискомфорт и повысить качество жизни больных.

Показания к использованию
Применение мазей для лечения дерматитов аллергической природы обосновано на стадии обострения, когда наблюдаются основные симптомы заболевания:
- поверхность кожи становится сухой, шероховатой,
- появляется нестерпимый зуд,
- развивается отечность тканей,
- образуются красные пятна с четко выделенными краями,
- на поверхности эпидермиса возникают бляшки, которые после повреждения приводят к развитию болезненных эрозий.
Появление вышеперечисленных симптомов — повод обратиться к врачу, поскольку многие из них присутствуют при развитии других заболеваний.
VIDEO
Врачи отмечают, что выбор кремов и мазей для лечения атопического дерматита должен основываться на индивидуальных потребностях пациента. Среди наиболее рекомендуемых средств выделяются препараты с кортикостероидами, которые помогают быстро снять воспаление и зуд. Однако специалисты подчеркивают важность соблюдения рекомендаций по их применению, чтобы избежать побочных эффектов.
Кроме того, врачи советуют использовать увлажняющие кремы на основе натуральных компонентов, таких как масло ши или глицерин, которые помогают восстановить защитный барьер кожи. Применение эмолентов также играет ключевую роль в уходе за кожей, так как они предотвращают пересушивание и улучшают общее состояние дермы.
Важно, чтобы пациенты консультировались с дерматологами перед началом лечения, так как только врач может подобрать наиболее подходящее средство с учетом особенностей заболевания и состояния кожи.
Форма выпуска
Кремы и мази считаются одними из лучших фармакологических форм наружных препаратов для лечения дерматологических проблем. У этих средств есть существенные отличия, которые нужно знать перед использованием.
Мазь
Содержит в составе большое количество жиров. После применения обеспечивается глубокое проникновение действующих веществ в кожный покров, что позволяет добиться хорошего результата. Особенно эффективно эта форма помогает при наличии сухих высыпаний на коже.
Существенный недостаток мазей — они способны загрязнить одежду, из-за чего их не всегда удобно использовать
. Также не рекомендуют применять мази для лечения мокнущих ран.
Мнения людей о лучших кремах и мазях от атопического дерматита разнообразны. Многие отмечают эффективность средств с натуральными компонентами, такими как экстракты ромашки и календулы, которые помогают успокоить раздражение и увлажнить кожу. Пользователи также хвалят кремы с содержанием кортикостероидов за быстрое снятие воспаления, однако подчеркивают важность их разумного применения, чтобы избежать побочных эффектов.
Некоторые предпочитают гипоаллергенные продукты, которые не содержат отдушек и красителей, так как они минимизируют риск аллергических реакций. В отзывах часто упоминается необходимость регулярного использования, чтобы достичь стойкого результата. В целом, выбор крема или мази зависит от индивидуальных особенностей кожи, и многие советуют проконсультироваться с дерматологом для подбора оптимального средства.
Крем
Содержащиеся в его составе полезные масла и вода довольно быстро впитываются в кожу, увлажняют ее, поэтому жирный блеск отсутствует, и можно не переживать о загрязненной одежде.
Недостаток этой формы выпуска лекарства — меньшая глубина проникновения действующего вещества. Поэтому его не рекомендуется использовать при обострении дерматита. Допускается применение кремов для умеренно мокнущих ран.
Гормональные мази
Лечиться любыми гормональными мазями можно только после рекомендации врача. Они используются в крайних случаях, когда другие средства не принесли желаемого результата.
Неправильное или длительное применение гормональных препаратов приводит к гиперпигментации, атрофии эпидермиса, становится причиной нарушения работы надпочечников.
Врачи рекомендуют лечиться подобными средствами на протяжении короткого времени, а после облегчения состояния постепенно переходить на более безопасные препараты.
Гидрокортизон
Содержит в составе синтетические глюкокортикостероиды. После наружного применения средства наблюдают противоотечный, противозудный эффект, устраняется воспаление. Гидрокортизон не рекомендуется использовать длительное время (не дольше 14, иногда — 20 дней).
Целестодерм
Содержит в составе бетаметазона валерат. Препарат борется с аллергическими проявлениями и уменьшает воспаление. После нанесения нет жирных следов и неприятного аромата на коже.
Флуцинар
Положительный эффект от применения мази наблюдается из-за наличия в ее составе флуоцинолона ацетонида. Она помогает избавиться от сильного зуда, проявлений аллергии, воспаления.
При нанесении на кожу необходимо избегать контакта мази со здоровыми участками тела, чтобы снизит вероятность развития побочных эффектов.
Особенно осторожно должно происходить лечение, если проявления дерматита находятся на лице
.
Негормональные средства
Применение негормональных мазей обосновано их безопасностью, несмотря на меньшую эффективность относительно средств, содержащих гормоны.
Их можно использовать для лечения детей, беременных и кормящих женщин на протяжении длительного периода времени.
Цинковая мазь
Недорогое, но эффективное средство, хорошо снимает воспаление, раздражение, производит заживляющее действие. Применение Цинковой мази для слишком сухой или шелушащейся кожи усилит эти неприятные явления.
Перед нанесением средства необходимо хорошо очистить и высушить пораженную поверхность. Его можно мазать каждые 2 часа или реже, что зависит от тяжести развития воспалительного процесса.
Ихтиоловая мазь
Популярная негормональная мазь, содержащая в составе ихтиол. Это вещество производит выраженный антисептический, противовоспалительный, противозудный эффект. Важно правильно наносить мазь: втирать до появления легкого чувства тепла. Преимуществом средства называют практически полное отсутствие побочных эффектов.
Серная мазь
Название этого препарата объясняется его составом, куда входит сера, вазелин и специально очищенная вода. Основное активное вещество после попадания на кожный покров начинает взаимодействовать с находящимися на нем органическими структурами. В результате образуются соединения, имеющие выраженное противомикробное действие.
Мазь рекомендуется наносить перед сном и не смывать с кожи до следующего применения. Перед каждой манипуляцией следует принять теплую ванну.
Гепариновая мазь
Обладает выраженным противовоспалительным действием, которое сохраняется долгое время после нанесения на кожу. Дополнительный эффект от применения — устранение тромбов и предотвращение их появления. Это актуально при наличии проблем с сосудами. При помощи препарата можно существенно снизить зуд и болевые ощущения, поскольку в его состав входит анестетик.
Длительность терапии определяет врач. В среднем она продолжается около одной недели. На протяжении дня рекомендуется наносить средства не больше трех раз.
Мазь календулы
Изготовлена из натуральных компонентов. Благодаря наличию экстракта календулы достигается регенерирующий, противовоспалительный, антибактериальный эффект. При использовании препарата повышаются собственные местные защитные механизмы, что позволяет побороть болезнь быстрее.
Несмотря на натуральный состав, мазь календулы должен назначать врач. Это особенно касается детей, женщин в положении или кормящих.
Фенистил гель
Препарат применяется в качестве противоаллергического средства с выраженным противозудным, анестезирующим и противовоспалительным действием. Благодаря своей структуре гель начинает работать уже через несколько минут после нанесения. Основное преимущество Фенистил геля — возможность применения для лечения грудничков от месячного возраста.
Гистан
Лекарство имеет растительную основу. В его состав входят натуральные экстракты из березовых почек, молочая, фиалки, череды и других трав. Поэтому Гистан поможет при появлении на теле аллергических высыпаний, при развитии сильного зуда, раздражения и воспаления кожи. Можно использовать это средство для профилактики вторичного инфицирования поврежденного эпидермиса, поскольку оно является хорошим антисептиком.
VIDEO
Скин-Кап
Средство содержит в составе цинк, поэтому оказывает выраженное антисептическое и противовоспалительное действие. При регулярном применении Скин-Капа можно избавиться от избыточного шелушения кожного покрова, что часто наблюдают при атопическом дерматите. Препарат используется для лечения взрослых и детей, достигших 3 лет.
Элидел крем
Подходит для борьбы с дерматитом у детей начиная с трехлетнего возраста. Его положительное действие объясняется наличием в составе пимекролимуса. Этот крем при атопическом дерматите блокирует развитие аллергической реакции, что останавливает воспалительный процесс.
По отзывам больных, у некоторых из них после применения крема наблюдалось усиление симптомов дерматита. Это указывает на наличие индивидуальной непереносимости к компонентам препарата.
Применение Эпидел крема должно согласовываться с врачом, а после первого нанесения необходимо внимательно следить за реакцией организма.
Деситин
Основное действующее вещество лекарственного средства — оксид цинка. Именно он помогает избавиться от воспаления, раздражения кожи, зуда и прочих неприятных проявлений атопического дерматита.
В состав Деситина входит вазелин. Поэтому после нанесения мази на поверхности кожи образуется тонкая пленка, которая предотвращает распространение очагов воспаления на здоровые участки тела.
Протопик
В состав мази входит такролимус, который помогает в борьбе с аллергией и воспалением. Она может использоваться для лечения взрослых и детей. Препарат относится к безопасным, поскольку не вызывает атрофии кожи при длительном применении. Стоимость Протопика довольно высокая, но это оправдывает его эффективности.
Вундехил
Помогает справиться со всеми негативными проявлениями заболевания. Он производит антисептическое, противовоспалительное, кровоостанавливающее действие. Благодаря применению препарата ускоряется регенерация кожи. Основное преимущество Вундехила — возможность нанесения на слизистые оболочки.
Такие положительные свойства объясняются его составом. Основными активными компонентами являются экстракт тысячелистника, софора, прополис, карофилен.
Средства для ускорения заживления
При развитии атопического дерматита кожа больного испытывает дефицит влаги. Поэтому на передний план выходят такие симптомы, как шелушение, сухость, ощущение стянутости. Устранить их и ускорить заживление помогут специальные кремы и мази.
Бепантен
Это детский крем от атопического дерматита, который можно использовать и для лечения взрослых. Он способен заживлять мелкие ранки, снимать раздражение и смягчать кожный покров. Положительное действие Бепантена возможно благодаря наличию в его составе пантенола.
Д-Пантенол
Содержит декспантенол, имеющий выраженный ранозаживляющий эффект. После нанесения мази на кожу она смягчается, увлажняется, устраняется раздражения. Средство является безопасным, поэтому разрешается использовать его для профилактики аллергических высыпаний.
Пантенол
Еще один препарат, содержащий в составе декспантенол. Он относительно недорогой, может использоваться для лечения детей разного возраста.
Пантенол редко вызывает побочные эффекты, только в случае индивидуальной непереносимости.
Бепантен плюс
Кроме декспантенола, содержит в составе хлоргексидина дигидрохлорид. Поэтому оказывает не только ранозаживляющее действие, но и производит антисептический эффект. Используя его, можно предупредить вторичное инфицирование пораженной дерматитом кожи.
Ла-Кри
Этот крем оказывает смягчающее, увлажняющее, регенерирующее и противомикробное действие. Его преимущественно используют в составе комплексной терапии при атопическом дерматите, экземе, псориазе. Также Ла-Кри рекомендуется применять для лечения укусов насекомых, ожогов и прочих повреждений на коже.
VIDEO
Увлажняющие средства
Предупредить рецидив атопического дерматита и ускорить выздоровление помогут увлажняющие кремы, которые питают эпидермис и устраняют раздражение.
Локобейз
Делает пересушенную кожу мягкой и эластичной. Это косметическое средство помогает восстановить естественный защитный барьер эпидермиса, что предотвращает повторные вспышки заболевания. Благодаря безопасному составу, отсутствию вредных красителей и ароматизаторов, крем разрешается использовать для детей.
Рузам+
Рекомендуется для увлажнения чувствительной кожи. Дополнительно производит противозудный, противовоспалительный эффект. При регулярном применении помогает предотвратить развитие аллергии.
Противозудные препараты
Поскольку высыпания при атопическом дерматите часто сопровождаются нестерпимым зудом, целесообразно использовать специальные противозудные средства. Они не только избавляют от неприятных ощущений, но и предотвращают вторичное инфицирование кожи.
Помимо описанных выше антигистаминных средств, используют Диахильную мазь. Она помогает избавиться от зуда и производит антисептическое действие. Применяют по мере необходимости, но не чаще трех раз в сутки.
Как происходит лечение детей
Довольно часто атопический дерматит встречается именно у детей до 2 лет. Это связано с их несовершенной иммунной системой, которая остро реагирует на внешние раздражители. Именно у детей недуг переходит в хроническую форму, что требует длительного лечения.
При остром течении заболевания врач назначает гормональные мази — Гидрокортизоновую, Флуцинар. Если удалось купировать основные симптомы недуга, используются смягчающие и ранозаживляющие средства — Бепантен, Цинковую мазь, Протопик. При вторичном инфицировании кожи потребуются препараты с антибактериальным эффектом — Линкомициновая мазь, Диоксидин.
Противопоказания
Все мази и кремы, применяемые при атопическом дерматите, имеют определенные противопоказания. Чаще всего их запрещено использовать при наличии индивидуальной непереносимости.
Кортикостероиды противопоказаны для беременных женщин и маленьких детей.
Учитывая большое разнообразие средств для лечения кожи, перед их применением следует ознакомиться с инструкцией.
Любой препарат разрешается использовать только после посещения врача и проведения соответствующей диагностики
.
Вопрос-ответ
Что хорошо помогает от атопического дерматита?
Препараты для выведения аллергенов из организма – Энтеросгель, Лактрофильтрум, Энтеродез, средства для смягчения кожи – Atopic крем для ежедневного ухода, препараты, снимающие зуд – Пантенол спрей, Ещё
Какая самая лучшая мазь от дерматита?
Бепантен, Пантенол, Цинковая мазь, Радевит, Видестим, Левосин, Фенистил, Топикрем.
Как избавиться от атопического дерматита раз и навсегда?
Полностью вылечить атопический дерматит невозможно, так как заболевание является хроническим. Однако можно добиться полной ремиссии, при которой у пациента не будет наблюдаться никаких симптомов. Первое, что потребуется сделать при появлении любых признаков дерматита, – обратиться за консультацией врача-дерматолога.
Советы
СОВЕТ №1
Выбирайте кремы и мази с натуральными ингредиентами. Избегайте продуктов с искусственными ароматизаторами и консервантами, так как они могут вызвать раздражение кожи. Обратите внимание на состав, ищите компоненты, такие как экстракты алоэ вера, овса или календулы, которые успокаивают и увлажняют кожу.
СОВЕТ №2
Регулярно увлажняйте кожу. Используйте кремы и мази не только в периоды обострения, но и для профилактики. Наносите увлажняющие средства сразу после купания, чтобы запечатать влагу и предотвратить сухость кожи.
СОВЕТ №3
Консультируйтесь с дерматологом перед началом использования новых средств. Каждый случай атопического дерматита уникален, и специалист поможет подобрать наиболее подходящие кремы и мази с учетом ваших индивидуальных особенностей и состояния кожи.
СОВЕТ №4
Обратите внимание на текстуру продукта. Для более сухой кожи подойдут более густые и жирные мази, а для нормальной или комбинированной кожи — легкие кремы или эмульсии. Правильный выбор текстуры поможет достичь наилучшего эффекта в лечении.
Снова, предлагаю, погрузиться, на мой взгляд, в важнейшую и актуальнейшую тему атопического дерматита. Постараюсь ответить на вопросы, что же такое атопический дерматит, каковы его причины развития, есть ли профилактические мероприятия и конечно, разберемся в группах и лекарственных средствах, используемые при данном заболевании.
По традиции, начинаем с физиологии. Что такое кожа и каковы ее основные функции?
Кожа покрывает тело человека, переходит в слизистую оболочку и в области естественных отверстий. Примерно вся кожа составляет 1,5-2 м2, а ее толщина (без подкожной жировой клетчатки) 0,5-5 мм.
Строение кожи
Кожа представлена тремя слоями:
-эпидермис;
-дерма (собственно кожа);
-подкожная жировая клетчатка
Эпидермис характеризует наружный слой кожи. Он подразделяется на пять слоев:
- Базальный— глубокий слой, состоящий из одного ряда клеток;
2.
Шиповатый слой
— состоит из 3-5 рядов клеток, которые соединены между собой мостиками, между которыми присутствует межклеточная жидкость;
3.
Зернистый слой
представлен из 1-3 рядов клеток, содержащих зерна кератогиалина-белкового вещества, являющимися провеществом для кератина-рогового вещества;
4.
Блестящий
имеет 3-4 слоя клеток, которые содержат элеидин- промежуточное звено до образования кератина;
5.
Роговой слой
образован ороговевшими клетками. Это внешний слой кожи, он стойкий к воздействию окружающей среды, возбудителям инфекций. Верхний роговой слой постепенно отшелушивается.
Дерма (собственно кожа) представлена плотной волокнистой соединительной тканью и основным веществом. В этом слое много кровеносных сосудов, нервов, потовых и сальных желез, в нем располагаются корни волос и ногтей. Потовые железы очень значимы, с их помощью потом выделяется кроме воды, продукты обмена, мочевина, мочевая кислота и т.д. За счет деятельности потовых желез осуществляется терморегуляция.
Сальные железы выделяют кожное сало, которое состоит из эфиров холестерина, жирных кислот, белковых продуктов, гормонов и т.д. Таким образом образуется пленка для эластичности, уменьшения трения соприкасающихся поверхностей, ограничивая испарение воды с поверхности кожи. Еще за счет кожного сала кожа сама справляется со стрептококками и стафилококками. Питание кожи обеспечивается за счет развитой сети кровеносных и лимфатических сосудов. Нервные волокна отвечают за чувствительность кожи к болевым, холодовым, тепловым, химическим раздражениям.
Подкожная жировая клетчатка состоит из рыхлой соединительной ткани, петли которой заполнены жировыми дольками. В ней также имеются кровеносные сосуды и нервы.
Цвет кожи определяется пигментом- меланин, кровеносными сосудами и толщиной эпидермиса.
Функции кожи
-защита от вредных воздействий окружающей среды (механических, температурных и т.д.);
— препятствует попаданию в организм микробов. Обладает свойством –самоочищения, благодаря физиологическому шелушению и кислой реакции на поверхности;
-участие в водном, солевом, углеводном, белковом, жировом, витаминном обмене веществ;
— участие в газообмене, поглощая кислород и выделяя углекислый газ;
-защита от переохлаждения и перегревания (выделение через пот тепла и испарение его с поверхности кожи).
Возрастные изменения кожи
Давайте, представим новорожденного, его кожа словно бархатная, она тонкая и легко ранимая. Эпидермис в 2-3 раза тоньше в сравнении с взрослым, роговой слой развит слабо. А, что касается подкожной жировой клетчатки, то она в несколько раз толще, чем у взрослого. Кровеносная сеть развита хорошо, процессы терморегуляции несовершенны, именно поэтому маленькие дети легко перегреваются. В возрасте 6-8 лет детская кожа близка по строению к взрослой.
При старении происходит увядание, кровью снабжается хуже, ослабевают функции сальных и потовых желез, частично они атрофируются. В процессе старения, кожа теряет свою эластичность. Жировая клетчатка исчезает и может местами полностью исчезать. Возможно появление ороговевших участков, которые покрыты мелкими морщинами. В целом кожа становится более раздражительной, травмируемой, а процессы регенерации занимают продолжительное время.
Факторы, предрасполагающие к развитию кожных заболеваний:
-нарушение белкового, углеводного и жирового обмена;
-недостаток некоторых витаминов;
-нарушения функций нервной системы (нейродерматиты);
-нарушения функций эндокринной системы (себорея, угри);
-поражения сосудов и т.д.
В сумме воздействия внутренних, внешних факторов и способствующих факторов развиваются патологические процессы в коже: воспаления, кровоизлияние, нарушение пигментации, ороговения, гибель отдельных образований (сальных и потовых желез, волосяных луковиц), нарушение питание кожи.
Таким образом, появляются высыпания: пигментированные или воспалительные пятна разнообразных размеров и форм, узелки и узлы разных оттенков: от красного до коричневого. Возможно появление пузырьков с содержимым: кровянистым, серозным, гнойным и др. Высыпания часто покрыты корками, чешуйками, впоследствии на их месте могут оставаться рубцы. Площадь их разнообразна. Иногда высыпания сопровождаются зудом, жжением. Высыпания могут проявляться некоторые инфекционные заболевания (брюшной тиф, скарлатина и т.д.
Важно, что по характеру высыпаний только врач может определить и поставить правильный диагноз. Если игнорировать и не прибегать к лечению кожных болезней, то процессы могут осложняться и приводить к опасным последствиям.
В этой статье подробно остановимся на такой кожной болезни, как атопический дерматит.
Атопический дерматит (эндогенная экзема) — это кожное заболевание, которое характеризуется хроническим воспалительным процессом, сопровождается сильным зудом и появлением экзематозных высыпаний.
Чаще всего атопический дерматит присутствует у больных с такими заболеваниями как: бронхиальная астма, аллергический ринит и конъюнктивит, пищевая аллергия.
Данное заболевания у детей встречается в 10-12 % случаях, а у взрослых у 1% (на фоне бронхиальной астмы -30%, на фоне аллергического ринита 35 %).
Про атопический дерматит можно сказать, что оно иммунозависимое заболевание и передается по наследству от родителей к детям, от матери чаще, чем от отца. В кодирующем гене, ответственному за поддержание кожного барьера, происходит мутация. Сама по себе такая генетическая мутация не является причиной заболевания.
Атопический дерматит развивается при наличии провоцирующих факторов:
1. атопены — экологические аллергены, которые приводят к возникновению аллергических антител, повышая чувствительность тучных клеток и базофилов. Различают:
—пищевые атопены (коровье молоко, пшеница, раки, крабы, соя, шоколад, цитрусовые);
-пыльцевые атопены (амброзия, полынь, берёза, ольха);
-пылевые атопены (шерсть животных, постельные клещи, плесневые грибы, книжная пыль, лаки, краски);
2. продукты питания (сладкие десерты, копчёности, острые блюда, спиртные напитки);
3. медикаменты (антибиотики, витамины, сульфаниламиды, производные пиразолона);
4. переохлаждение организма;
5. стрессовые потрясения.
Есть факторы, которые способны усугубить и обострить течение атопического дерматита:
1 Внешние факторы:
-климатические факторы (болезнь чаще возникает в скандинавских странах, в весенне-осенний период);
— при нарушении гигиены быта (дым, плесень);
— испарения растворителей (ацетон, скипидар);
— вредные условия труда (частое соприкосновение кожи с твёрдыми масляными частицами, агрессивными растворителями и моющими средствами).
2 Внутренние факторы:
-вирусные инфекции (СПИД, инфекционные гепатиты);
-заболевания желудочно-кишечного тракта (панкреатиты, инфекционные гастриты);
-заболевания эндокринной системы (тиреотоксикоз, дисменорея, менопауза).
Симптомы атопического дерматита
Симптомы и их проявления зависят от возраста больного, его психического и физического состояния, уже имеющихся заболеваний. Также, атопический дерматит отличается фазами острого течения и периодами ремиссий. Обычно, болезнь развивается в раннем детстве, к школьным годам наступает период ремиссии, во время полового созревания снова, может наступить обострение.
Период обострения заболевания
В области высыпаний появляется шелушение, папулы, внешне напоминают красный плоский лишай, а в очагах наблюдается увеличением складок. Эти области увеличиваются, высыпания локализуются на коже сгибов локтевых и коленных суставов, лица, шеи и кистей рук. Хроническая экзема локализуется на тыльной стороне кистей, и не видоизменяется.
Далее может развиваться психосоматика и характеризоваться повышенной утомляемостью, раздражительностью, тревожностью.
Период ремиссии
Обычно после обострений наступают периоды ремиссии, у всех на разный период времени, кожа все равно сухая, шелушащаяся, бледная. Сама экзема более выражена и характеризуется «гусиной» кожей, шелушением кожи, складчатостью ладоней.
При отсутствии лечения и прогрессировании раздражающих факторов кроме свежих высыпаний могут присоединяться и вегетативные реакции кожи: усиление потоотделения на здоровых участках кожи; при механических воздействиях кожа приобретает беловатый оттенок.
Появляются такие симптомы, как:
-периорбитальные изменения (складки под нижними веками, тени);
-полиаденит (воспаление множества лимфоузлов) — возникает при тяжёлом течении заболевания.
Развитие атопического дерматита происходит при воздействии окружающей среды на кожу, при этом функции кожи нарушены и имеется нестабильность иммунной системы. Кожа становится проницаема для аллергенов, это происходит при дефекте генов, регулирующих строение рогового слоя эпидермиса.
Другими причинами нарушения кожного барьера являются:
-снижение уровня керамидов — липидов, которые ответственны за защиту кожи от агрессивного воздействия окружающей среды;
— увеличение протеолитических ферментов, которые способствуют скорому ответу клетки на раздражители;
— усиление электрокинетической активности клеток эпителия;
— при увеличенном выделении через эпидермис влаги.
Защитный барьер кожи страдает при воздействии клещей домашней пыли и золотистого стафилококка. При его нарушении, кожа- более проницаема для аллергенов, токсинов и раздражающих веществ. Если они проникают, то возникает патологический иммунный ответ, с участием Т-хелперов второго типа (Th2) — клеток, усиливающих адаптивную иммунную реакцию. Вследствие, продукция интерлейкинов усиливается и активируются В-лимфоциты, которые продуцируют иммуноглобулин Е (IgE). Так запускается аллергическая реакция. В картине крови мы может отмечать увеличенное содержание эозинофилов — лейкоцитов, способных защищать организм от аллергенов.
Расчёсывания на фоне иммунного ответа повреждают кожу и способствуют выработку провоспалительных цитокинов, что приводит к хроническому воспалению.
Нарушения эпидермиса являются причиной повышенного впитывания аллергенов, микробной колонизации кожи, еще происходит снижение порога чувствительности к холодовым и тактильным раздражителям.
Классификация атопического дерматита
Классификация основана на интенсивности поражений и зуда, выраженности развития заболевания:
Лёгкая степень
-проявляется у больных с высоким уровнем антител IgE к пищевым и пылевым атопенам.
-острая форма возникает в весенне-осеннее время, до 4 раз в год.
-характеризуется высыпаниями в виде очаговой экземы;
-локализуются прежде всего на коже шеи, лица и сгибах крупных суставов;
-кожа белого цвета в областях поражения;
-лечится топическими кортикостероидами и ингибиторами кальциневрина.
-профилактика: санаторно-курортное лечение.
Тяжелая степень
-проявляется у больных с сопутствующими заболеваниями при нормальном уровне антител IgE. Более подвержены женщины.
-может проявляться более 4 раз в год.
-характеризуется экзематозными высыпаниями
-локализуется на коже конечностей, туловища, лица и шеи. Подмышечные и бедренные лимфоузлы увеличиваются до размера лесного ореха и становятся плотными и малоболезненными. Щетинковые волосы бровей обламываются.
-лечение системная терапия иммуносупрессантами, кортикостероидами и селективной УФА.
Формы атопического дерматита
В зависимости от площади локализации различают:
-Ограниченная.
Характеризуется пораженной кожей на шеи, локтевых и подколенных сгибов, тыльной стороне кистей и стоп, в области лучезапястных и голеностопных суставов, остальная поверхность кожи здорова. Зуд приступообразный.
-Распространённая.
Характеризуется высыпаниями на коже предплечий, плеч, голеней, бёдер и туловище. Участки лихеноидных папул с расчёсами и корками, при этом границы поражения размытые. Зуд приводит к бессоннице.
-Универсальная (эритродермия)
. Характеризуется высыпаниями на обширной площади кожи (более 50 %), кроме ладоней и носогубного треугольника. Кожа ярко красного цвета, напряженная, уплотнённая, покрыта многочисленными трещинами, особенно в складках. Больных мучает нестерпимый зуд, приводящий к расчесам и травме. Щетинковые волосы обломаны в области бровей и усов. Часто такое течение, сопровождается повышением температуры до 38,2 °C, ознобом.
Методы диагностики атопического дерматита
Атопический дерматит не характеризуется глобальными изменениями в картине крови,поэтому диагноз выставляется по в симптомам с учётом критериев Rajka и оценки степени тяжести по шкале SCORAD.
Критерии Rajka; постановка диагноза- атопический дерматит осуществляется если у больного обнаружены три или более критерия:
-зуд;
-экземы;
-хроническое течение;
-наличие атопического дерматита у родственников.
-начало заболевания в детском возрасте;
-повышение IgE в сыворотке крови;
-сухость кожи и т.д.
Определение степени тяжести по шкале SCORAD осуществляется по сопоставлению таких критериев как зуд, и его интенсивность, выраженность (днем и / или ночью), бессонница.
Максимальный возможный балл — 103, означает наивысшую степень болезни (тяжелую).
Стадия заболевания характеризуется изменениями:
-сосудистые реакции на механическое раздражение;
-влажность кожи в очагах поражения (при обострении цвет кожи белый, кожа сухая, при ремиссии-смешанного цвета, с шелушениями, более увлажненная, при стадии выздоровления-влажность кожи умеренная).
Лечение атопического дерматита
Схемы лечения устанавливает врач с учетом тяжести и длительности заболевания. При легких формах обычно лечение проводят амбулаторно, при тяжелых- госпитализируют.
Основными задачами при лечении являются:
1 необходимо избавиться от зуда. Используют противовоспалительные, противозудные препараты, местные гормональные – топические кортикостероиды или ингибиторы кальциневрина;
2 коррекция сухости кожи, сосудистых и обменных нарушений. Это достигается путем устранения провоцирующих факторов: профилактика запоров и диареи. Использование антигистаминных, седативных и иммунокорригирующих средств. Также показана рефлексотерапия, облучение кожи ультрафиолетом, селективная фототерапия и фотохимиотерапия.
Важное значение имеет диетотерапия, которая проводится в 3 этапа:
Первый этап
— диагностическая диета. Исключают те продукты, на которые предположительно развивается аллергия. При улучшении состояния больного данная диета назначается длительно. При ухудшении- переходят ко второму этапу.
Второй этап
— лечебная диета. Исключаются провоцирующие факторы.
Третий этап
— расширение рациона во время ремиссии.
Если атопический дерматит проявляется в младенческой форме заболевания, то при введении прикормов необходимо исключить: молоко, глютен, сахар, соль, бульон, консерванты, искусственные красители и ароматизаторы. Благотворно использование в пищу безмолочные каши промышленного производства, такие, как гречневая, рисовая и кукурузная; из овощей преимущество отдают: кабачкам, патиссонам, капусте. Белковая часть рациона включает пюре из мяса кролика, индейки, конины и ягнёнка. Фруктовый прикорм состоит из зелёных и белых яблок. Соки рекомендуется давать только к концу первого года жизни.
Обзор лекарственных средств при атопическом дерматите
Различают общую, патогенетическую и местную терапию
Общее (традиционное) лечение проводится при легком течении и ограниченной форме атопического дерматита. При начальной фазе лечения применяют стандартную схему лечения, о которой говорилось ранее.
1 антигистаминные препараты (Тавегил, Фенистил, Ксизал, Кларитин и др.);
2 ферментные препараты (Фестал, Хилак-форте, Мезим-форте), биостимуляторы, иммуномодуляторы (по показаниям);
3 антиоксиданты;
4 мембраностабилизирующие средства (Кромогликат натрия);
5 лекарственная терапия сопутствующих заболеваний (по показаниям);
6 антидепрессанты (Депрес, Санапакс, Хлорпротексен и др.).
7 глюкокортикостероиды в форме таблеток, мазей, кремов, гелей используются в случаях тяжёлых обострений.
При госпитализации — инфузионная терапия: внутривенное введение раствора Циклоспорин, в корректирующей дозировке. Также используют увлажняющие и смягчающие крема, например, Локобейз Рипеа, Локоид Липокрем, Липикар и т.д.
Патогенетическое лечение
Этот вид лечения назначают, когда нет эффекта от общей терапии и при осложнениях заболевания. К патогенетическим методам терапии относятся фототерапия (селективная фототерапия, ПУВА-терапия), циклоспорин А (сандиммун неорал) и глюкокортикостероиды. Невозможно представить лечение атонического дерматита без применения наружных средств, а в ряде случаев (легкое течение или ограниченная форма) они приобретают первостепенное значение.
Местная терапия
Зачастую местная терапия является основным видом лечения атопического дерматита.
Она заключается в использовании противовоспалительных, антипролиферативных и иммунодепрессивных средств.
Кортикостероиды способны быстро снимать воспалительный процесс. Однако, при длительном использовании могут возникать вирусные, бактериальные и грибковые поражения, атрофия, акне, розеолезные высыпания. Справляться с зудом рекомендуется при чередовании применения наружных кортикостероидов и геля Фенистил, для снижения риска развития побочных эффектов глюкокортикоидов. Кратность приема — 2-4 раза в сутки.
При отсутствии положительной динамики в лечении активно применяют топически активные нестероидные иммуномодуляторы, таких как Пимекролимус (Элидел) и Такролимус.
Прогрессом в лечении атопического дерматита можно считать появление кортикостероидов нового поколения, таких как негалогенизированные эфиры (Предникарбат, Метилпреднизолона ацепонат, Мометазона фумарат). Они оказывают значительный противовоспалительный эффект с минимальными побочными действиями.
Примером нестероидных иммуномодуляторов является препарат Элидел в виде 1% крема. Он может применяться у детей с 3-месячного возраста. Показан при средней и легкой степени атопического дерматита. Необходимым условием эффективного лечения кремом «Элидел» является его сочетанное применение с увлажняющими и смягчающими средствами. Крем назначают на все пораженные участки кожи. Также эффективен Такролимус (мазь «Протопик»).
Для борьбы с зудом часто назначается Доксепин — трициклический антидепрессант. Он блокирует рецепторы Н1, Н2 и мускариновый рецептор.
В качестве макролидного иммуносупрессанта рекомендуется Циклоспорин, который отличается наибольшей активностью при системном применении.
Эфирные масла ментола (листья мяты перечной) и камфары назначают в качестве противозудных средств, охлаждающих средств. Противопоказаниями является детский возраст из-за возможного токсического и раздражающего действия.
Системная терапия
При осложнении заболевания, системная терапия является наиболее подходящей.
При тяжелых формах назначается Циклоспорин (сандиммун неорал). При положительной динамике лечения возможен возврат к местной терапии. Первичные побочные эффекты: нефротоксичность и гипертензия, поэтому обязательно наблюдение врача и корректировка или отмена данного препарата.
Системный препарат Такролимус в форме таблеток эффективен при псориазе, но его применение при атопическом дерматите формально недостаточно исследовано.
Более безопасный и эффективный препарат для системного применения при атопическом дерматите — Пимекролимус.
Азатиоприн часто применяют при тяжелых дерматологических заболеваниях в качестве иммуносупрессивного средства. Он хорошо переносится, редко в качестве побочных явлений возникает тошнота и рвота.
Лечение атопического дерматита у детей
В качестве основного лечения применяют наружную терапию с использованием различных лекарственных средств. Главными задачами являются:
— устранение зуда;
— устранение воспалительных изменений;
— восстановление водно-липидного слоя кожи.
Используют следующие группы лекарственных средств:
1 Местные глюкокортикостероиды (Целестодерм, Элоком, Локоид, Дермовейт, Кутивейт)
Являются наиболее эффективными препаратами в начальных стадиях заболевания. Длительность использования данных препаратов не должна превышать двух недель. В противном случае опасны такие осложнения как: образование стрий-полос на коже белого или розового цвета; появление «сосудистых звездочек» на коже; атрофии кожи- потеря эластичности;
2 Ингибиторы кальциневрина (Пимекролимус и Такролимус)
Обладают меньшей возможностью к развитию осложнений, свойственных гормонам. Они могут использоваться вместе с гними. Пимекролимус используется при легкой степени тяжести заболевания, Такролимус — в тяжелых случаях;
3 Эмоленты (линейка Атодерм, Локобейз, А-Дерма, Программа Авен, Средства Мюстела, Программа Липикар, Фридерм, Эмолиум)
Это средства лечебной косметики, которые ухаживают за кожей и предотвращают сухость кожи. Устраняют сухость кожи, снижая зуд. Используются при острых формах и при периодах ремиссии. Эмоленты выпускаются в виде лосьонов, термальной воды, кремов и мазей. Использование той или иной лекарственной формы зависит от стадии болезни. При остром процессе, если есть мокнутие, используют подсушивающие средства (термальная вода, лосьоны). Если нет мокнутия, то возможно использование масел для ванны. После купания нужно нанести крем-эмолент. При выздоровлении необходимо продолжать использовать эмоленты на кожу после купания. Если перестать следить за кожей, то заболевание может обостриться снова.
При необходимости назначают антигистаминные препараты (Цетиризин, Левоцетиризин, Дезлоратадин, Лоратадин, Фексофенадин) и пробиотические препараты, особенно у грудничков.
Важно помнить, о поддержании гипоаллергенной диете и гипоаллергенного быта в целом.
Хочется закончить на оптимистичной ноте, так как, атопический дерматит- это заболевание, откликающиеся на лечение. И при четком следовании назначений врача и поддерживающей диеты, возможна практически полная ремиссия.
Автор статьи — Кузнецова Светлана, провизор
Полезная статья? Поделитесь в соцсетях:
Остались вопросы? Задайте их в комментариях, и наши эксперты вам ответят:
Атопический дерматит — хроническое заболевание аллергической природы. Вылечить его невозможно, а вот «подружиться» вполне реально. Все необходимое для этого: меры профилактики обострений, наименования лекарств и схемы их применения — известны и указаны в официальных рекомендациях. Однако, несмотря на доступность информации, некоторые заблуждения до сих пор циркулируют среди родителей маленьких аллергиков и даже врачей. Чтобы малыш как можно реже сталкивался с симптомами своей болезни, важно не допускать распространенных ошибок. Вместе с MedAboutMe рассмотрим их подробнее.
Пренебрежение увлажняющими средствами для кожи

Ежедневное использование увлажняющих и смягчающих средств — то самое условие, без которого контроль над симптомами атопического дерматита невозможен. К сожалению, подавляющее большинство родителей нарушает именно это правило, что неизбежно приводит к ухудшению течения заболевания.
Почему же так важно увлажнять кожу? Дело в том, что сухость и шелушение кожи у детей, страдающих от атопического дерматита, отнюдь не временное явление, а свойственная им особенность. Она обусловлена генетическим дефектом синтеза строительных белков и жиров (липидов). Следствие постоянной сухости: микротрещины, зуд, расчесы и повышенный риск инфицирования — по сути, хорошо известные проявления болезни. Соответственно, поддержание липидного барьера кожи с помощью специальных средств способствует более быстрому заживлению очагов воспаления, а также служит профилактикой обострений.
Важно наносить на кожу увлажняющие и смягчающие средства не только после купания, но и в течение всего дня по мере необходимости.
Одной из рекомендованных дерматологами при склонной к сухости и атопии кожи линеек косметики является CERAFAVIT от аптечного бренда Librederm. Эти средства могут использоваться с первых дней жизни ребенка. Продукты данной линии представлены несколькими удобными для использования у детей формами, которые можно подобрать в зависимости от предпочтений и индивидуальных особенностей кожи: для первого этапа очищения — липидовосстанавливающим смягчающим маслом для душа, а также второго этапа основного ухода — бальзамом тройного действия для лица и тела. Средства линейки CERAFAVIT позволяют смягчить и успокоить чувствительную кожу, восстановить защитные функции эпидермального барьера и нормальный состав микробиома кожи, а также в три раза снижают уровень сухости, эритемы и зуда при использовании средств в качестве базисной терапии атопического дерматита совместно с активной терапией топическими глюкокортикостероидами, которые назначает специалист в индивидуальном режиме в зависимости от тяжести течения заболевания и возраста ребенка. При таком режиме лечения продукты коллекции CERAFAVIT позволяют снизить суммарный объем потребности в топических гормональных средствах более чем в два раза уже через 12 недель использования.
Лишние лекарственные препараты
Использование препаратов, тем или иным образом воздействующих на желудочно-кишечный тракт ребёнка, еще одно заблуждение, которое поддерживает примерно половина родителей. Пробиотики, энтеросорбенты, пищеварительные ферменты, желчегонные средства — включают в схему лечения, несмотря на явное отсутствие патологии по результатам обследования. Убеждение, что причина развития атопического дерматита кроется в глубине детского организма, а именно в желудке и кишечнике, стойкое, но неверное.
Кожа является органом-мишенью при атопическом дерматите и именно в коже разворачивается аллергическое воспаление. Поэтому все лечебные манипуляции должны быть направлены в первую очередь на нее.
Монотерапия антигистаминными препаратами

Обострение атопического дерматита сопровождается выраженным зудом кожи в очагах воспаления. С целью облегчить мучительные симптомы многие специалисты рекомендуют прием антигистаминных препаратов (Тавегил, Супрастин, Цетиризин, Лоратадин и прочие), а родители охотно поддерживают их, при этом стараясь избежать использования топических (местного действия) кортикостероидов. Зачастую ребёнок не получает ничего кроме антигистаминных препаратов. На самом деле противозудный и противовоспалительный эффект блокаторов Н1-рецепторов при лечении атопического дерматита — слабый. Однако, учитывая отсутствие альтернативного медикамента, который был бы способен полностью купировать кожный зуд, врачи включают их в схему лечения.
Применение антигистаминных препаратов в качестве монотерапии нецелесообразно, возможно исключительно как дополнение к основному лечению.
«Стероидофобия»
Наружная противовоспалительная терапия атопического дерматита, в частности топическими глюкокортикостероидами, в настоящее время остается наиболее эффективной. Однако многие родители до сих пор считают гормональные крема и мази слишком опасными для ребёнка. Они откладывают начало лечения, пытаясь «замазать» очаги воспаления безвредными, по их мнению, средствами. Хотя на самом деле теряют время. Такая «стероидофобия» не только не обоснована, учитывая безопасность современных препаратов, но и приводит к утяжелению течения болезни.
Боязнь кортикостероидных препаратов у родителей выражается не только в отсроченном начале лечения. Зачастую они самостоятельно изменяют назначения специалистов. Например, «разводят» крем или мазь, сокращают курс или количество нанесений в день. К сожалению, такая тактика не позволяет купировать воспаление быстро, а лишь затягивает процесс очищения кожи.
Противовоспалительная активность глюкокортикостероидов зависит от структуры их молекулы. К примеру, введение галогена — фтора (Лоринден, Фторокорт и другие) значительно усиливает лечебное действие, но параллельно увеличивает выраженность местных побочных эффектов, таких как истончение кожи, избыточный рост волос и прочие. Безусловно, такие препараты не подходят детям. Однако введение в молекулу остатка масляной кислоты и эфиров жирных кислот позволило получить безопасные и эффективные наружные средства (Локоид и Адвантан, соответственно).
Начало лечения топическими стероидами при первых признаках обострения и строгое соблюдение режима использования препарата — залог успешного контроля над заболеванием.
Неправильный выбор лекарственной формы глюкокортикостероидов
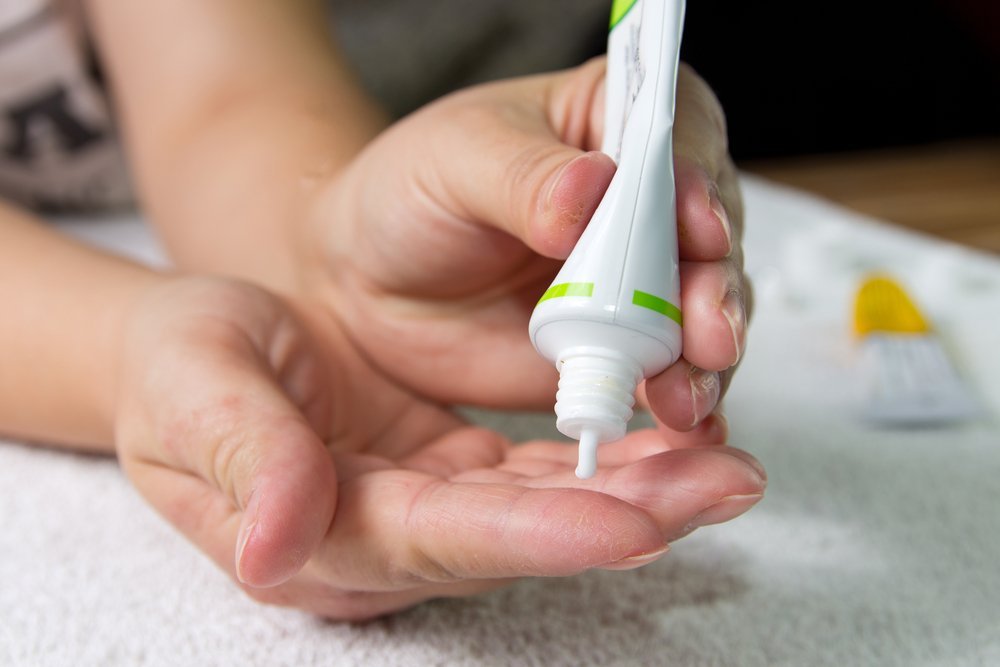
При назначении наружных кортикостероидов важно учитывать характер воспаления (острое, подострое, хроническое) и в соответствии с этим выбирать необходимую лекарственную форму препарата. Например, при одинаковой концентрации активного вещества в мази и креме в случае хронического воспаления эффективность мази будет выше. Правильно оценить ситуацию может врач аллерголог-иммунолог или дерматолог. Родители, даже хорошо знакомые с атопическим дерматитом, не всегда делают верный выбор, тем самым отдаляя момент выздоровления.
Выбор лекарственной формы кортикостероидов:
- Острое воспаление (мокнутие, эритема, отек, везикулы, выраженный зуд) — эмульсия;
- Подострое воспаление (корки, шелушение, вскрывшиеся везикулы) — крем;
- Хроническое воспаление (сухость кожи, усиление кожного рисунка, шелушение) — мазь.
Поддержание ремиссии атопического дерматита и быстрое эффективное лечение обострений у детей во многом зависит от знаний и умений их родителей. Ошибки по незнанию или некоторые заблуждения могут быть причиной плохого контроля над заболеванием. Избежать их можно, если четко следовать официальным рекомендациям и регулярно посещать врача аллерголога-иммунолога.
Атопический дерматит у детей — проблемы и решения / Намазова Л.С., Вознесенская Н.И., Мазитова Л.П. // Рмж – 2006 – Т. 14 №19
Атопический дерматит у детей и подростков / Кудрявцева А.В. // Медицинский совет – 2010 – №5-6
