Дата публикации 7 февраля 2018Обновлено 6 августа 2024
Определение болезни. Причины заболевания
Сосудистая деменция — это нарушение высших психических функций (памяти, речи, ориентации, познавательной деятельности, абстрактного мышления, праксиса — способности выполнять и контролировать свои действия) в результате органического поражения головного мозга, вызванного нарушением его кровоснабжения. Патология приводит к профессиональной и социальной дезадаптации человека.
Поражения головного мозга вызывают сосудистую деменцию
После болезни Альцгеймера поражения головного мозга сосудистого характера считаются второй причиной в мире по частоте деменции у людей пожилого и старческого возраста. Но в северных странах, в том числе в России, и некоторых восточных государствах сосудистая деменция встречается чаще, чем болезнь Альцгеймера [1].
Причиной развития такой деменции могут стать различные расстройства, например инфекционные, дисметаболические, токсические, посттравматические, онкологические и другие. Но чаще всего её причиной становится прогрессирующая гибель нервных клеток из-за поражения сосудов головного мозга в связи с атеросклерозом или сочетание нескольких расстройств. Т. е. к сосудистой деменции может привести геморрагический или ишемический инсульт (острое нарушение кровоснабжения головного мозга), гипертоническая болезнь, васкулиты, атеросклероз, ишемия мозга в хронической форме (когда закупориваются мелкие сосуды), острые нарушения сердечной деятельности и др.
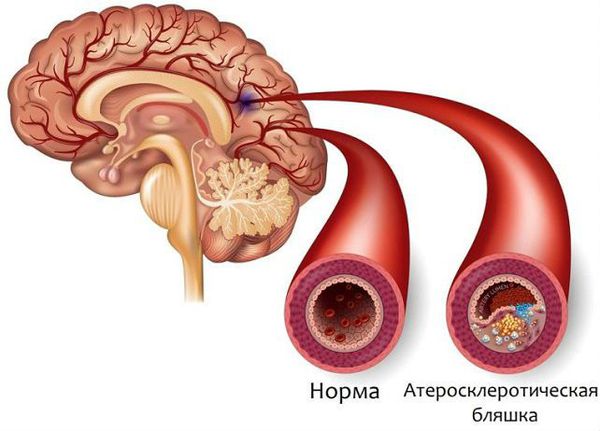
Атеросклероз сосудов головного мозга
Свою роль играет и наследственная предрасположенность. Если у кого-то из родственников были выявлены схожие заболевания (например, ишемическая болезнь сердца или цереброваскулярные патологии), то велика вероятность появления этих же проблем и у нового поколения в том же возрасте.
Помимо главных причин, необходимо выделить ряд факторов, способствующих формированию сосудистой деменции:
- вредные привычки;
- низкий уровень физической активности;
- пожилой возраст;
- сахарный диабет;
- травмы головного мозга или операции на нём;
- психические болезни в анамнезе;
- гипертоническая болезнь [2].
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы сосудистой деменции
Так как разные участки мозга отвечают за разные составляющие когнитивной способности, клиническая симптоматика сосудистой деменции во многом зависит от того, какой отдел мозга поражён [1].
В начале заболевания симптомы могут и не проявляться. Время появления первых признаков болезни зависит от причины. Например, после инсульта симптомы у людей пожилого возраста могут проявиться уже через месяц. Если в основе причины сосудистой деменции лежат несколько микроинсультов, то ярко выраженная симптоматика может наблюдаться спустя полгода после них [2].
В целом клиническая картина будет проявляться снижением когнитивных функций: замедлением мышления, его вязкостью, проблемами с концентрацией внимания и т. п. В итоге всех этих нарушений возникает дезадаптация: пациенты перестают справляться с привычными задачами на работе и дома.

Симптомы сосудистой деменции
В отличие от болезни Альцгеймера, сосудистая деменция не всегда приводит к грубому и тотальному нарушению психического состояния. Но при деменции сосудистого генеза на любом этапе заболевания возможны чёткие неврологические симптомы, такие как эпиприпадки и бульбарные расстройства при поражении черепных нервов (нарушение глотания и речи).
Часто при поражениях сосудов головного мозга характерными симптомами являются эмоциональные (аффективные) расстройства. В начале заболевания они проявляются в основном как псевдоневротические нарушения — преимущественно субъективными симптомами: излишняя многословность, вязкость мышления, повышенная утомляемость, частые тревожные состояния, мнительность, депрессивные состояния, апатико-абулический синдром (эмоционально-волевое оскудение), эмоциональная неустойчивость.
На более поздних стадиях развития болезни начинают проявляться уже более стойкие и выраженные нарушения эмоциональной сферы: больные легко раздражаются, вступают в конфликты из-за мелочей, фон настроения становится нестабильным, появляется такой симптом, как слабодушие (нерешительность, чрезмерная уступчивость).
В финальной стадии заболевания развивается генерализованная эмоциональная ригидность (человек вязнет в одной и той же эмоции, подолгу её переживает) и теряются вербальные способности больного (пропадает логичность мышления, путает фразы, пропускает буквы в словах). Критика к своему состоянию, в отличие от ранних стадий развития болезни, постепенно исчезает: пациенты не осознают, что больны [3].
Патогенез сосудистой деменции
Вначале изучения патогенеза считалось, что механизм развития сосудистой деменции был непосредственно связан с патогенезом атеросклеротического слабоумия: рассеянная смерть нейронов (омертвление участков мозга) из-за нарушения питания, вызванного сужением просвета мозговых кровеносных сосудов, повреждённых атеросклерозом.
Затем была подтверждена особая значимость многочисленных микроинфарктов мозга в механизме образования деменции сосудистого типа. В то время известность получил термин «мультиинфарктная деменция». В дальнейшем это словосочетание стало приравниваться к определению сосудистой деменции в целом, как это было раньше с термином «атеросклеротическое слабоумие».
В дальнейшем было замечено, что в основе механизма образования деменции сосудистого типа лежат не только многочисленные инфаркты мозга. С помощью КТ, МРТ и других способов нейровизуализации совместно с морфометрическим изучением мозга после смерти стало известно, что для развития слабоумия иногда достаточно и одиночных инфарктов, находящихся в отделах мозга, которые отвечают за когнитивные функции. Исключительную роль в понимании механизма развития сосудистой деменции играет также и поражение белого вещества мозга, которое возникает из-за ишемических нарушений.
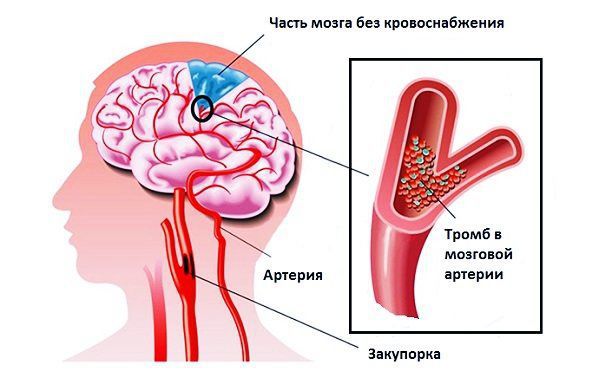
Инфаркт головного мозга
Кроме структурного поражения мозга оказалось важным снижение мозгового кровотока. Выяснилось, что снижение кровообращения и метаболизма в два раза по сравнению с возрастной нормой также специфично для сосудистой деменции. При этом показатели сниженного метаболизма намного значительней взаимосвязаны с показателями когнитивной недостаточности, чем показатели разрушения вещества головного мозга [4].
Классификация и стадии развития сосудистой деменции
Согласно Международной классификации болезней 10-го пересмотра (МКБ-10), существуют следующие типы сосудистой деменции:
- Остро развившаяся деменция — развивается при локализации инфаркта или кровоизлияния в функционально значимой зоне.
- Мультиинфарктная деменция.
- Субкортикальная деменция — наиболее характерна для субкортикальной артериосклеротической энцефалопатии, т. е. болезни Бинсвангера (прогрессирующего поражения белого вещества головного мозга).
- Смешанная субкортикально-кортикальная деменция.
- Другие формы деменции, в том числе деменция при кровоизлияниях, глобальной ишемии, наступившей вследствие выраженной гипотензии или остановки сердца.
- Сосудистая деменция неуточнённая [6].
Стадии развития сосудистой деменции:
1 стадия. Отсутствуют когнитивные нарушения. Нет явного дефицита памяти на клиническом интервью, но развивается очень слабое познавательное нарушение.
2 стадия. Возникают субъективные жалобы ослабления памяти, чаще всего выражается следующим образом:
- Больные забывают, где они оставляют знакомые предметы.
- Забывают имена людей, которых в прошлом знали хорошо. При этом нет признаков дефицита памяти на клиническом интервью. Отсутствуют объективные нарушения социальной и профессиональной адаптации. Критика к своему состоянию сохранена.
3 стадия. Возможно увидеть явные когнитивные нарушения. Проявления наблюдаются более чем в одной из следующих областей:
- Пациент может потеряться при поездке в незнакомое место.
- Может прочитать отрывок или книгу и ничего не запомнить из прочитанного.
- Начинает хуже запоминать имена после знакомства с новыми людьми.
- Потерял или периодически теряет мотивацию что-либо делать.
- Становится сложно сконцентрировать внимание, особенно заметно при клиническом тестировании. Объективные доказательства дефицита памяти можно получить только при интенсивном интервью. Пациент также становится менее общительным, у него падает производительность на работе. Критика к своему состоянию начинает снижаться.
4 стадия. Сопровождается симптомами умеренного когнитивного спада (лёгкая деменция): явный дефицит на тщательном клиническом интервью, который проявляется в следующих областях:
- Снижение знаний о текущих и последних событиях.
- Ухудшение памяти о своём прошлом.
- Дефицит концентрации внимания, возникший при последовательном прочитывании текста.
- Снижение способности к путешествию, управлению финансами и т. д.
В то же время дефицита может не быть в следующих областях:
- Ориентация во времени и месте.
- Узнавание знакомых лиц.
- Возможность выезжать в знакомые места.
Больные на этой стадии не способны выполнять сложные задачи. Отсутствие критики к своему состоянию является доминирующим механизмом психологической защиты для пациентов с сосудистой деменцией.
5 стадия. Умеренно выраженные когнитивные нарушения (умеренная деменция): пациенту для обыденной жизни уже необходима помощь. Больной не может во время клинической беседы вспомнить какой-либо важный аспект своей текущей жизни, например адрес или номер телефона, которые знал многие годы, имена близких членов семьи (например, внуков), название школы или колледжа, который он закончил. Часто бывает некоторое нарушение ориентации во времени (не помнит дату, день недели, время года и т. д.).
У образованного человека могут возникнуть трудности с тестом «Счёт по Крепелину», во время которого предлагается последовательно от 100 отнимать по 7. Но пациенты на данном этапе всё же сохраняют знание многих важных фактов о себе и других. Они всегда знают свои имена и, как правило, имена своих супругов и детей. Они не нуждаются в помощи при уходе за собой и питании, но могут сталкиваться с некоторыми трудностями, например с выбором надлежащей одежды.
6 стадия. Тяжёлый когнитивный спад (умеренно тяжёлая деменция): иногда пациент на этой стадии может забыть имя супруга, от которого он полностью зависит как от опекуна. Больные, как правило, не помнят о многих последних событиях и переживаниях в их жизни. Помнят о своей прошлой жизни, но эти знания очень поверхностны. Обычно пациенты не знают о точном месте своего нахождения, годе, сезоне года и т. д. Могут быть трудности с подсчётом простых чисел по порядку до 10 и в обратном порядке. Требуется некоторая помощь в повседневной жизни. Дневной ритм часто нарушается. Больные почти всегда вспоминают свое имя. Часто им по-прежнему удаётся отличить знакомых от незнакомых людей в их окружении.
Происходят личностные и эмоциональные изменения. Эти изменения являются весьма разнообразными и включают в себя:
- Психотические симптомы. Например, пациенты могут жаловаться на супруга, который, якобы, является самозванцем, могут разговаривать с воображаемыми фигурами или обращаться к собственному отражению в зеркале.
- Навязчивые, повторяющиеся действия.
- Могут возникнуть симптомы тревоги, возбуждения и даже ранее несвойственное агрессивное поведение.
- Снижение волевой сферы. Человек не может достаточно долго мыслить, чтобы принять целенаправленное решение для совершения действия.
7 стадия. Очень тяжёлый когнитивный спад (тяжёлая деменция): теряются все вербальные способности. Часто речь вообще отсутствует — возникают только непонятные высказывания и редко появляются, казалось бы, забытые слова и фразы (мышление становится бессвязным). Больным требуется помощь в уходе за собой, их нужно кормить. Основные психомоторные навыки, например способность ходить, прогрессивно теряются. Мозг больше не может указывать организму, что делать. Часто повышается мышечный тонус и развиваются патологические неврологические рефлексы, например рефлекс Бабинского (разгибание большого пальца ноги при раздражении края подошвы) [10].

Рефлекс Бабинского
Осложнения сосудистой деменции
Осложнения сосудистой деменции возникают в основном при тяжёлом течении заболевания и на поздних стадиях. К ним относятся:
- потеря трудовой и социальной адаптации;
- травмы из-за нарушения координации движений;
- гнойно-септические осложнения при снижении двигательной активности (например, гипостатическая пневмония).
Кроме этого, характерно большое количество осложнений, которые связаны с первичными заболеваниями — сахарным диабетом, гипертонической болезнью, атеросклерозом и пр. [11]
Диагностика сосудистой деменции
При постановке диагноза «сосудистая деменция» должны учитываться не только клинические, неврологические и нейропсихологические аспекты, но и данные дополнительных инструментальных и лабораторных исследований. Важное значение имеет сбор анамнеза (истории) заболевания. Он позволяет выявить риски нарушения мозгового кровотока и когнитивные функции мозга, связанные с сосудистыми нарушениями, оценить характер развития болезни, а также определить причинно-следственную связь когнитивных расстройств и сосудистой патологией головного мозга.
Критерии диагностики сосудистой деменции
Обязательные критерии:
1. Совокупность симптомов когнитивных расстройств:
- Расстройства дизрегуляторного плана: нарушение формирования цели, абстрагирования, инициации и планирования.
- Нарушения памяти, связанные с расстройством воспроизведения информации при сравнительном сохранении узнавания.
При постановке диагноза должно быть отмечено снижение уровня высших мозговых функций в сравнении с их исходным состоянием до заболевания. При этом такое состояние не связано с соматическим или неврологическим дефицитом и приводит к нарушению повседневной и социальной активности.
2. Объективные факты о наличии расстройства мозгового кровотока:
- Характерная картина по данным МРТ, КТ головного мозга.
- Наличие в неврологическом статусе очаговой симптоматики или указания на неё в анамнезе: ограничение движения мышц правой или левой половины тела, слабость нижней части мимических мышц, симптом Бабинского, чувствительные нарушения, дизартрия (нарушение речи), нарушения ходьбы, экстрапирамидная симптоматика (например, тремор, нарушение координации движений и равновесия), которая может быть объяснена наличием очагов в подкорковых структурах мозга.
- Исключение болезни Альцгеймера и деменции смешанного происхождения по данным люмбальной пункции.
Второстепенные критерии:
- Единичные случаи проявления пирамидной недостаточности: уменьшение объёма активных движений, асимметрия рефлексов, неловкость движений.
- Раннее нарушение ходьбы: апраксия (неуверенная, замедленная ходьба мелкими шажками), атаксия ходьбы (нарушение координации при ходьбе) или акинетико-ригидная походка (голова и туловище наклонены вперёд, руки приведены к туловищу и согнуты в локтях, кисти тоже согнуты, ноги полусогнуты).
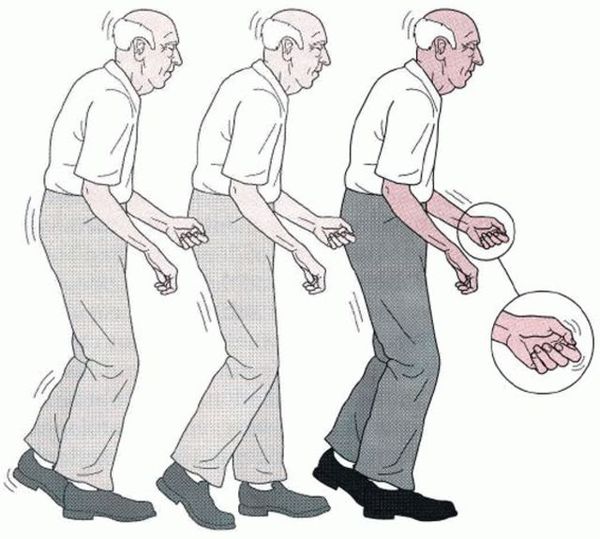
Акинетико-ригидная походка
- Указание на постуральную неустойчивость в анамнезе (т. е. потеря равновесия в какой-либо позе или при её смене) и частые падения, возникающие вне провоцирующих факторов.
- Начальное отклонение тазовых функций: частые позывы к мочеиспусканию, императивные позывы (периодическое подтекание мочи) без сопутствующих урологических заболеваний в анамнезе либо недержание мочи и кала (возникает при ухудшении дементного процесса).
- Нарушение речи и глотания, экстрапирамидная симптоматика.
- Поведенческие и психологические отклонения: депрессивное состояние, нарушение структуры личности, эмоциональная лабильность, заторможенность [7].
Чтобы поставить верный диагноз, диагностика должна быть тщательной, так как сосудистую деменцию довольно сложно отличить от деменции при болезни Альцгеймера. Это связано с трудностями во время сбора анамнеза: сами пациенты порой многого не помнят, а родственники не замечают проявлений болезни, особенно у пожилых людей, считая изменившееся поведение близкого человека типичными признаками старости. К тому же, не всегда удаётся обнаружить сосудистую причину деменции при нейровизуализации: для точной диагностики нужен аппарат МРТ с мощностью 1,5 Тесла и выше, но он есть не везде, особенно в регионах.
Ещё одним точным методом диагностики, который помогает исключить болезнь Альцгеймера, считается люмбальная пункция. Она позволяет взять спинномозговую жидкость и исследовать её на уровень тау-протеинов и β-амилоида [14].
Лечение сосудистой деменции
В основе лечения сосудистой деменции прежде всего должно лежать активное воздействие на фоновое заболевание, которое привело к болезни (атеросклероз, гипертоническую болезнь, васкулиты или др.), а также базисная терапия, коррекция ведущих синдромов, воздействие на гемодинамику головного мозга и метаболическая терапия.
Фундаментом ведения сосудистой деменции является профилактика новых инсультов. Она включает в себя введение антитромбоцитарных препаратов и контроль основных факторов сосудистого риска. Например, такой препарат, как Аспирин, занял своё место в терапии, чтобы замедлить прогрессирование сосудистой деменции. Медикаментозное лечение в основном используется, чтобы предотвратить дальнейшее ухудшение течения сосудистой деменции путём лечения основного заболевания, такого как гипертония, гиперлипидемия и сахарный диабет. Антиагреганты (препараты, препятствующие образованию тромбов) также показаны для лечения сосудистой деменции, они могут быть полезны для увеличения мозгового кровотока.
На данный момент ведётся изучение ноотропных препаратов, они также могут быть полезны для лечения сосудистой деменции.
Всё больше данных подтверждает вовлечённость холинергической системы в сосудистую деменцию, как и при деменции Альцгеймера [12]. Но несмотря на это, за рубежом ингибиторы холинэстеразы и антагонисты рецепторов NMDA (в частности Мемантин) не одобрены для лечения слабоумия, связанного с поражением сосудов мозга, так как их эффективность не доказана. Хотя в России их иногда назначают. Считается, что эти препараты восстанавливают основные функции, нарушенные вследствие повреждения нейронов [7].
Почему же в России при сосудистой деменции иногда назначают ингибиторы холинэстеразы и антагонисты рецепторов NMDA? Всё дело в трудностях диагностики: не всегда удаётся со 100%-й точностью установить, что у пациента именно сосудистая деменция, а не деменция, связанная с болезнью Альцгеймера. Возможно, именно поэтому ингибиторы холинэстеразы и антагонисты рецепторов NMDA нередко оказываются эффективными при деменции «сосудистой природы». Однако назначать и принимать эти препараты нужно с осторожностью, так как при тяжёлых нарушениях в структурах головного мозга они могут усугубить картину болезни — вызвать психомоторное возбуждение и экстрапирамидные симптомы, например тремор и «неусидчивость», в том числе синдром беспокойных ног.
Симптоматически пациентам могут назначить:
- антипсихотики (нейролептики, предпочтительней препараты второго поколения) — помогают справиться с выраженным изменением психики, например с агрессией и нарушением мышления;
- анксиолитики (транквилизаторы, преимущественно небензодиазепиновые) — уменьшают или устраняют страх, тревогу и беспокойство;
- снотворные препараты для борьбы с бессонницей;
- антидепрессанты — помогают справиться с депрессией, причём в этих случаях желательней принимать селективные ингибиторы обратного захвата серотонина (СИОЗС), чем трициклические препараты;
- ноотропы и нейропротекторы — считается, что они стимулируют кровообращение и питание головного мозга, убедительных доказательств их эффективности пока нет [13];
- вазодилататоры — расслабляют мышечную стенку сосудов, улучшая кровоток;
- противоэпилептические средства (тимостабилизаторы) — назначают в ряде случаев, они также помогают справиться с расстройствами поведения и стабилизировать эмоциональное состояние.
Таким образом, терапия сосудистой деменции должна быть комплексной, направленной на причину заболевания и на разные звенья механизма развития, что позволит компенсировать нарушение церебральных функций и мозгового кровообращения [9].
Прогноз. Профилактика
Сосудистая деменция склона к прогрессированию. Данное заболевание нельзя вылечить полностью, но возможно увеличить продолжительность жизни больного и убрать нежелательную симптоматику. При быстром прогрессировании исход болезни неблагоприятный, что приводит к смерти пациента через несколько лет после появления первых признаков [8].
Раннее выявление и точный диагноз важны, так как сосудистую деменцию частично можно предотвратить. Ишемические изменения в головном мозге необратимы, но у пациента могут быть периоды стабильности или даже некоторого улучшения.
Поскольку сердечно-сосудистые заболевания являются неотъемлемой частью этиологии сосудистой деменции, необходимо заниматься их профилактикой. Этого можно достичь через уменьшение факторов риска, таких как высокое артериальное давление и высокий уровень холестерина, или профилактику сахарного диабета.
Доказано, что антиоксиданты, особенно витамины Е и С, полиненасыщенные жирные кислоты снижают риск развития сосудистой деменции, в то время как продукты с высоким содержанием холестерина, сниженное потребление фолиевой кислоты и витамина В12 повышают вероятность появления болезни.
Но наиболее эффективным методом профилактики когнитивных нарушений является физическая активность и здоровый образ жизни, в том числе сбалансированное питание и отказ от вредных привычек, если они есть. В зрелом и пожилом возрасте важны умеренные, но регулярные умственные нагрузки, например изучение чего-то нового (музыкального инструмента или иностранного языка), решение математических задач, увлечение интеллектуальными играми (шахматами или го), решение кроссвордов и чтение книг.
За дополнение статьи благодарим врача-психиатра Карелина Дмитрия Игоревича.
Препараты для лечения деменции
Лекарства от деменции помогают снизить тревожность, улучшить самочувствие, замедлить прогрессию заболевания. Помните, сейчас нет «чудесных препаратов», которые могли бы вернуть память. Будьте внимательны!
Как лечат деменцию
Болезнь Альцгеймера и другие формы деменций на сегодняшний день относятся к неизлечимым заболеваниям. Но за последние десятилетия появление средств для медикаментозного лечения позволило облегчить тяжесть проявления основных симптомов деменции и отдалить наступление необратимого снижения на значительный период времени.
Препараты, доказавшие свою эффективность для лечения деменций
- препараты первого выбора — ингибиторы ацетилхолинэстеразы (активное вещество: ривастигмин или галантамин или донепезил). Рекомендованы для терапии всех стадий заболевания в руководствах по лечению деменции во многих странах Европы и США
- препараты второго выбора — антагонисты NMDA-глутаматных рецепторов (активное вещество — мемантин). Они добавляются к препаратам первого выбора при снижении эффективности терапии или назначаются пациентам, которые поздно обращаются к врачу (при средней и тяжелой стадии деменции)
Основные задачи лечения деменции:
- улучшение и поддержание когнитивных функций
- поддержание функциональной активности чуть дольше
- снижение выраженности поведенческих нарушений.
Выбор терапии зависит:
- от индивидуальных клинических симптомов каждого конкретного пациента и диагноза
- от наличия сопутствующих заболеваний
- от переносимости лекарственных средств и ряда других параметров.
Две группы лекарственных препаратов:
1 ГРУППА
- Холинергические препараты — ингибиторы ацетилхолинэстеразы (ИХЭ)
- Ингибиторы холинэстеразы представляют собой группу препаратов, направленных на ингибирование ферментов, разрушающих ацетилхолин в синаптической щели. В соответствии с механизмами их действия различают 2 класса ингибиторов холинэстераз:
I класс — ингибиторы ацетилхолинэстеразы (галантамин (реминил), донепизил (арисепт)
II класс — ингибиторы ацетилхолинэстеразы и бутирилхолинэстеразы (ривастигмин (экселон)
2 ГРУППА
- препараты, взаимодействующие с NMDA-рецепторами (мемантин (акатинол мемантин)
Важно помнить!
- чем раньше начато лечение, тем лучший результат может быть получен
- замедление течения болезни, достигнутое на фоне приема лекарств, означает, что многие функции мозга могут быть сохранены на более длительное время
- в результате своевременного и правильного лечения больной дольше сможет сохранить самостоятельность, лучше ориентироваться в быту, соответственно, нагрузка на родственников будет снижена
Оригинальные и неоригинальные препараты (дженерики)
Оригинальные лекарственные препараты — это те, которые были впервые синтезированы и прошли полный цикл исследований, защищенные патентом. Только по истечении определенного времени действия патента возможно создание дженерика. Вверху мы указали действующее вещество и оригинальный препарат в скобках: мемантин (акатинол мемантин).
Дженерики — это лекарственные препараты, которые в своей основе должны иметь то же количество и качество действующего вещества, например, мемантина, что и оригинальный препарат, быть эффективными и иметь ту же лекарственную форму.
Дженерик может иметь другое название, например, действующее вещество мемантин, а дженерик называется «Меманталь» или «Марукса». К дженерикам предъявляются не менее строгие требования к качеству и эффективности.
Однако действие дженерика может отличаться по влиянию на организм, но такое возможно не у всех препаратов. Есть несколько причин на это. Первое, причина может быть в составе вспомогательных веществ, тех, что помогают препарату приобрести форму таблетки или капсулы. Вторая причина — качество сырья, которое фармакологическая компания использует для создания лекарственного средства. Это может влиять и на цену препарата в итоге.
Важно помнить!
По возможности нужно придерживаться тех препаратов, которые были назначены и не менять торговые наименования в процессе лечения.
О возможностях лечения для своего родственника проконсультируйтесь с вашим лечащим врачом или задайте вопрос на Горячую линию Альцрус. Наши эксперты- врачи не смогут прописать вам лекарства, но смогут дать второе мнение на терапию, которая прописана вашему близкому и другие советы.
Дополнительные лекарственные препараты: снотворные, нейролептики и антидепрессанты
В случае возникновения у пациентов эмоционально-аффективных (галлюцинации, бред, возбуждение, ажитация, желание куда-то пойти, тревога) и психотических реакций врач может назначить соответствующую сопутствующую терапию. При этом необходимо учитывать совместимость препаратов, а также вероятность развития нежелательных явлений. При этих состояниях дополнительно могут назначать следующие препараты:
- средства для улучшения настроения (антидепрессанты)
- средства для улучшения сна (снотворные)
- средства для снятия беспокойства и возбуждения (нейролептики)
Следует соблюдать осторожность при назначении нейролептиков (антипсихотиков) пациентам с деменцией, так как при деменции с тельцами Леви, которая имеет схожую клиническую картину с болезнью Альцгеймера, использование антипсихотиков противопоказано и может привести у ухудшению состояния. К дозированию этих препаратов нужно подходить очень осторожно, с учетом многих осложняющих факторов, свойственных пациентам пожилого возраста, таких как сахарный диабет, ревматизм, повышенное артериальное давление и другие заболевания сердечно-сосудистой системы.
Нейролептики (антипсихотики) помогают блокировать активность нейронов, и человек успокаивается.
Важно помнить!
при приеме нейролептиков одновременно может нарушиться функция движения, возникнуть проблема с глотанием, заторможенность, когнитивные функции ухудшаются.
Когда без нейролептиков не обойтись:
- человек с деменцией опасен для себя и окружающих: агрессивный, дерется, убегает, отказывается от помощи, выкидывает лекарства и тд.
- человек с деменцией испытывает ярко выраженные галлюцинации, бред, которые мешают или не даже не дают возможности ему помочь.
Задача врача подобрать минимальную необходимую дозу для купирования острых приступов и через некоторое время по возможности постараться снизить дозу или отменить нейролептик. Есть ситуации, когда возбуждение возвращается, тогда нейролептик назначают снова.
Если назначенный врачом нейролептик привел к тому, что человек перестал вставать, есть, то нужно срочно обратиться к врачу за корректировкой дозы.
Важно помнить!
Нельзя самостоятельно назначать, менять дозу, отменять препараты для лечения деменции. Это может привести к ухудшению состояния вашего близкого. Схема и дозировка должна быть согласована с вашим лечащим врачом!
Какие есть нейролептики?
Есть нейролептики современные, с более мягким действием — атипичные.
Есть нейролептики «старого» поколения, такие как аминазин, хлорпротиксен, галоперидол, которые сильно угнетают когнитивные функции человека.
Также в схеме не должно быть по возможности двух нейролептиков одновременно. Если вы сомневаетесь или наблюдаете серьезное ухудшение состояния близкого после приема нейролептиков — это повод обратиться к врачу.
Важно помнить!
В назначениях для людей с деменцией при повышенной тревожности, бессонницы, могут присутствовать препараты, оканчивающиеся на «зепам» (диазепам, феназепам и др.). Это транквилизаторы бензодиазепинового ряда, которые не показаны для лечения пожилых.
Препараты для лечения деменции являются важной частью помощи человеку. Однако они могут лишь помочь облегчить состояние человека, улучшить его самочувствие, снять некоторые симптомы. Второй большой частью помощи человеку с деменцией является посильная физическая нагрузка, правильное питание, социальная активность, общение.
Новые препараты от деменции
Исследования препаратов от болезни Альцгеймера постоянно проходят. Появляются новые название, которые дают надежду тысячам людей с деменцией. Какие есть самые известные:
Миореол — старое новое лекарство от болезни Альцгеймера. Это комбинированный препарат для пациентов с болезнью Альцгеймера под торговой маркой «Миореол». С точки зрения фармакологического действия это комбинация двух давно известных и хорошо исследованных действующих веществ в одной таблетке, ничего инновационного в самих молекулах нет. Выпуск комбинированных препаратов в целом оправдан: есть исследования, что чем меньше таблеток человек пьет, тем ему проще продолжать лечение. Оба вещества – донепезил и мемантин – действительно доказали свою эффективность и применяются для терапии людей с болезнью Альцгеймера. Есть целый ряд ограничений для применения такой комбинации. При лечении болезни Альцгеймера важно как можно дольше использовать минимально эффективную дозу препаратов. Если помогает одно действующее вещество, то второй препарат не назначают. Дозы увеличиваются только в случае ухудшения. Деменция, вызванная болезнью Альцгеймера, – это прогрессирующее состояние, и когда пациент ухудшится, можно будет попробовать помочь ему чем-то еще, например, добавить еще один препарат. Если назначить комбинацию сразу, то запаса лечения не будет. Действительно, у пациентов с деменцией нежелание принимать лекарства встречается достаточно часто (и из-за трудностей с глотанием твердых таблеток, и из-за когнитивных нарушений), и родственникам бывает проще дать один препарат вместо двух. Однако назначать это лекарство всем пациентам с деменцией подряд не следует.
Адуканумаб — американский препарат для лечения когнитивных и функциональных нарушений при ранних стадиях болезни Альцгеймера и мягких когнитивных нарушений под торговым названием «Адугельм». В 2019 году фармфирма Биоген заявила о положительных результатах нового препарата, в 2021 году препарат прошел ускоренную процедуру одобрения в FDA (Агентство по контролю за пищевыми продуктами и лекарствами США). В сентябре 2021 года была проведена ПЕРВАЯ инъекция препарата Адугельм. Первым пациентом стал Michael Zuendel из Айовы с ранней стадией болезни Альцгеймера. В 2021 году Европейское агентство по лекарственным средствам обнаружило, что преимущества адуканумаба не перевешивают его риски, и отказало в выдаче разрешения на продажу. Фармфирма продолжает исследования.
Леканемаб — в 2022 году фармкомпания Eisai представила результаты фазы 3 (CLARITY AD) препарата Lecanemab (Леканемаб) на 15-й конференции по клиническим испытаниям при болезни Альцгеймера (CTAD) в Сан-Франциско, США. В докладе компании говорится, что у людей с деменцией, получавших леканемаб, через 18 месяцев наблюдалось замедление скорости снижения когнитивных функций примерно на 27%. Лечение еще не одобрено Управлением по контролю за продуктами и лекарствами (FDA), Европейским агентством по лекарственным средствам (EMA) и другими регулирующими органами, но многие уже сейчас с оптимизмом смотрят на эти впечатляющие данные, представленные Eisai.
Однако все исследования, бравшие эту гипотезу бета-амилоида за основу, могут не получить значимых результатов. В настоящее время понятно, что бета-амилоид играет роль в болезни Альцгеймера. Но основную ли? В этом свете, препараты, нацеленные на амилоидные бляшки, могут быть не так полезны. Но время покажет.
Схемы и подбор комбинаций из препаратов для лечения деменции напрямую зависит от стадии заболевания, формы, вида слабоумия и общего состояния пациента. Специалисты применяют нормотимики, нейролептики, антидепрессанты, препараты леводопы, а также психотерапию и коррекционные методики. В частности – тренировки когнитивных функций и памяти.
Основа лечения слабоумия – медикаментозная терапия. Назначаются препараты, которые влияют на нейротрансмиттерные процессы в головном мозге. Препараты нового поколения для лечения деменции отличаются тем, что имеют продолжительный эффект и минимальный набор побочных эффектов. В частности, ривастигмин – препарат, который хорошо зарекомендовал себя в лечении подобных нарушений. Он практически не вступает в реакцию с другими препаратами, не аккумулируется в печени или почках и хорошо переносится пациентами. Дозы подобных медикаментов следует повышать постепенно, дав организму время адаптироваться к химическим соединениям.
Какими препаратами осуществляется лечение деменции?
Своевременно и правильно назначенное лечение деменции позволяет в большинстве случаев добиться улучшения состояния, нормализации поведения, исчезновения психотической симптоматики, замедляет течение заболевания, увеличивает самостоятельность пациента. Содержание: · Современные препараты для лечения деменции · Ингибиторы ацетилхолинэстеразы · Антагонисты NMDA- рецепторов · Что такое дженерики · Дополнительные лечебные мероприятия

Современные препараты для лечения деменции
Лекарственные средства, имеющиеся сегодня для лечения деменции, можно подразделить на две группы: · активные вещества, которые могут устранить разрушение клеток глутаматом (антагонисты NMDA — (N-метил- D-аспартат) — рецепторов (акатинол мемантин, нооджерон) · ингибиторы ацетилхолинэстеразы (галантамин, ривастигмин, донепезил) Лечение деменции предусматривает назначение препаратов, влияющих на нейротрансмиттерные нарушения (нарушения обмена биологически активных веществ в нервных клетках), которые лежат в основе нарушений памяти, интеллекта и мышления. Сегодня в мире принят единый терапевтический подход к наиболее частым формам деменции в пожилом возрасте. При деменции легкой и умеренной выраженности (КШОПС от 11 до 24 баллов) наибольший эффект отмечается при совместном лечении ингибитором ацетилхолинэстеразы и мемантином. Допустимо лечение одним препаратом в зависимости от индивидуальной переносимости и эффективности. Терапия должна быть продолжительной, при возможности — пожизненная. При тяжелой деменции (КШОПС не более 10 баллов) единственным препаратом с доказанной эффективностью является мемантин. Как и при менее тяжелых нарушениях, лечение постоянное. Применение препаратов для специфического лечения деменции должно проводиться после тщательного обследования пациента и исключения возможных противопоказаний.

Галантамин, ривастигмин (экселон, альценорм), донепезил
Последнее поколение этих лекарственных средств отличается пролонгированным эффектом и может назначаться два (ривастигмин, галантамин, донепезил) раза в сутки. Если по каким — либо причинам лечение пришлось прервать, то терапию возобновляют с минимальной дозы препарата. Этап подбора дозы для галантамина от минимальной (8 мг) в сутки до максимальной терапевтической (24 мг) продлится 12 недель (увеличение дозы один раз в 4 недели). Начальная доза галантамина – 4 мг 2 раза в день, через 4 нед ее можно увеличить до 8 мг 2 раза в день (средняя терапевтическая доза) и далее – до 12 мг 2 раза в день. Для этого потребуется 4 упаковки по 4 мг, затем 1 упаковка по 8 мг, потом 1 упаковка по 8 мг и 4 упаковки по 4 мг. При начале лечения ривастигмином доза препарата должна подниматься постепенно для обеспечения лучшей переносимости препарата. В настоящее время в России зарегистрировано 2 препарата ривастигмина –Экселон (Новартис) и Альценорм (Тева). При назначении препарата необходимо постепенное титрование дозы, начиная с 1,5 мг 2 раза во время еды. Дозу не следует увеличивать быстрее, чем 1 раз в 2 недели. При получении благоприятного эффекта дозу следует сохранять максимально длительное время. Дробление суточной дозы препарата на 3 приема в сутки обеспечивает лучшую переносимость, чем двукратный прием, и позволяет титровать препарат до более высокой дозы, что предопределяет его более высокую эффективность. Минимальная суточная доза составляет 3 мг (по 1,5 мг 2 раза в сутки), максимальная – 12 мг. Этап подбора дозы от минимальной 3 мг в сутки до максимальной терапевтической 12 мг в сутки занимает 16 недель (увеличение дозы один раз в 4 недели). Ривастигмин назначается в начальной дозе 1,5 мг 2 раза в день, далее эта доза увеличивается с инкрементом 1,5 мг 2 раза в день не менее чем с 4-недельным интервалом. Средняя терапевтическая доза ривастигмина – 3 мг 2 раза в день, и многие врачи предпочитают надолго оставлять пациентов на такой дозе. При недостаточном эффекте возможно увеличение дозы до максимальной терапевтической – 6 мг 2 раза в день. При возникновении тошноты/рвоты возможно уменьшение дозы. Для этого потребуется 2 упаковки по 1,5 мг, затем 2 упаковки по 3 мг, далее 2 упаковки по 4,5 мг и 2 упаковки по 6 мг. Если предположить, что пациент продолжает прием ривастигмина в подобранной дозе 12 мг в сутки, то для второго года терапии (52 недели) потребуется 26 упаковок по 6 мг. Следует отметить, что у препарата экселон есть особенная лекарственная форма — трансдермальная терапевтическая система (ТТС). Представляет собой пластырь «Экселон», содержащий лекарственный препарат. Наклеивается непосредственно на кожу. Ривастигмин быстро и полностью всасывается из желудочно–кишечного тракта. Пик концентрации в плазме достигается в течение 1 ч. Препарат быстро метаболизируется, период его полужизни в плазме составляет всего 1 ч. Продукты гидролиза ривастигмина экскретируются с почками. Таким образом, отсутствует тенденция к кумуляции препарата при его длительном приеме. Ривастигмин практически не вступает во взаимодействие с другими препаратами, так как в минимальной степени метаболизируется ферментами цитохрома P450 и в малой степени связывается с белками плазмы. Как, правило, доза препарата поднимается до той поры, пока она хорошо переносится пациентами. Наиболее частыми побочными реакциями являются тошнота и рвота. Эти реакции обусловлены непосредственно холинергическим действием препарата, хотя, возможно, имеют и центральный генез. Препарат метаболизируется печенью и оказывает некоторое гепатотоксическое действие, в силу чего при лечении ривастигмином необходим контроль уровня печеночных трансаминаз в крови. Как и в случае других холиномиметиков, при применении ривастигмина нужно соблюдать осторожность у больных с синдромом слабости синусового узла и нарушением проводимости сердца (например, атриовентрикулярной блокадой), бронхиальной астмой и бронхообструктивными заболеваниями, у лиц, предрасположенных к обструкции мочевых путей и эпилептическим припадкам. Лечение ривастигмином, как и другими холинергическими препаратами, должно осуществляться постоянно, поскольку внезапная отмена препарата может привести к резкому нарастанию когнитивного дефицита. Следует отметить, что положительный эффект препарата, несмотря на прогрессирование заболевания, сохраняется достаточно длительное время. Важное достоинство ривастигмина в отличие от донепезила и галантамина – отсутствие развития толерантности (устойчивости) к его действию с течением времени.
Акатинол мемантин, нооджерон
Терапевтический эффект мемантина довольно широк и включает в себя нейропротективное действие, уменьшение выраженности когнитивных и двигательных нарушений и возможное уменьшение выраженности эмоционально-аффективных расстройств. Предполагается, что мемантин оказывает антидепрессивное действие. Начинать лечение препаратом Акатинол мемантин рекомендуют с назначения минимально эффективных доз. Взрослым при деменции — в течение первой недели — 2,5 — 5 мг/сут (в утренние часы), в течение второй недели — 10 мг/сут (по 5 мг утром и вечером), во время третьей недели суточная доза — 15 мг (10 мг утром и 5 мг вечером). С четвертой недели суточная доза составляет 20 мг. Максимальная суточная доза 30 мг/сут. Ориентировочная величина поддерживающей дозы — 10-20 мг/сут. Если перерывание в лечении мемантином составляет менее 5 дней, прием препарата можно начинать с прежней дозы, в противном случае — лечение возобновляют с минимальной дозы 2,5 — 5 мг в сутки. Схема лечения: 1ая неделя — 5 мг/сут утром, 2ая неделя — 10 мг/сут (5 мг утром и 5 мг вечером), 3я неделя — 15 мг/сут (10 мг утром и 5 мг вечером), 4ая неделя — 20 мг/сут( 10 мг утром и 10 мг вечером). Акатинол мемантин принимают внутрь, во время еды, не разжевывая и запивая жидкостью. Суточную дозу равномерно делят на несколько приемов в течение дня. Последнюю дозу акатинола мемантина рекомендуют принимать до ужина. После приема вечерней дозы у некоторых пациентов могут наблюдаться трудности засыпания, тогда второй прием лекарства переносят на обеденное время.
Что такое дженерики
Часто у близких пациента возникает вопрос, какой препарат лучше принимать — мемантин или нооджерон. Здесь необходимо сказать, что акатинол является первым препаратом в этой группе лекарственных средств, уникальным, все остальные препараты — нооджерон, алзейм, меманейрин — это дженерики, т.е. производные акатинола. Эти лекарства выпускают другие фармацевтические компании. По своей химической формуле эти препараты идентичны. Здесь необходимо учитывать индивидуальные особенности пациента, как он переносит лечение данным препаратом, а также материальные затраты на лечение. Дженерик — это непатенованный лекарственный препарат, является воспроизведением оригинального препарата, на действующее вещество которого истек срок патентной защиты. Может отличаться от оригинального препарата составом вспомогательных веществ. Единственным необходимым требованием дженериков является — доказанная фармацевтическая, биологическая и терапевтическая эквивалентность. Достоинства дженериков — это низкая себестоимость (за счет отсутствия затрат на разработку, клинические испытания и т.п. и лицензионные выплаты), а также большой опыт практического применения лекарства. Если сравнить стоимость всех препаратов, то самым дешевым будет лечение ривастигмином, далее идет мемантина гидрохлорид, а самым дорогим будет лечение галантамином. Учитывая, что ингибиторы холинэстеразы (галантамин и ривастигмин) могут сочетаться при необходимости с антагонистами NMDA–рецепторов (мемантина гидрохлорид), то сочетание ривастигмин + мемантина гидрохлорид будет дешевле сочетания галантамин + мемантина гидрохлорид.
Дополнительные лечебные мероприятия
По возможности больных надо стимулировать к посильной бытовой и социальной активности, избегать преждевременной и длительной госпитализации. Важно помнить, что чем раньше начато лечение, тем стабильнее и эффективнее его результат. Очень часто деменции сопутствуют соматические и эмоциональные расстройства, обменные нарушения. Поэтому при любой выраженности и причине деменции необходимыми являются следующие мероприятия: · коррекция нарушений обмена веществ Следует обратить внимание на лечение сопутствующих заболеваний печени и почек, щитовидной железы (гипотиреоз), других соматических болезней. Если у пациента имеется дефицит витамина B12 и фолиевой кислоты, следует провести витаминотерапию. Следует отменить или максимально уменьшить дозу лекарственных препаратов, которые негативно влияют на функцию памяти (ацетилхолиноблокаторы, трициклические антидепрессанты, нейролептики, бензодиазепины, амиодарон и др). Практика показывает, что в основе быстрого ухудшения состояния больных лежат дисметаболические нарушения, в первую очередь — дегидратация (обезвоживание). Это является показанием для проведения внутривенной инфузионной терапии. · коррекция эмоционального состояния При подозрении на наличие у пациента депрессии следует назначить антидепрессант без холинолитического действия (флюоксетин, пароксетин, флювоксамин и др). Продолжительность лечения антидепрессантами должна составлять не менее 3-6 месяцев. · лечение сердечно-сосудистых заболеваний Проводить лечение сердечно-сосудистых заболеваний, нормализовать артериальное давление. При наличии выраженного атеросклероза необходимо назначение препаратов с антиагрегантными свойствами (курантил, галидор). Применение статинов в настоящее время оспаривается из-за большого количества побочных эффектов. Клинические исследования и практический опыт свидетельствуют, что наибольшего эффекта следует ожидать у пожилых пациентов, при наличии цереброваскулярных расстройств (ХИГМ) и при меньшей выраженности нарушений в целом. Однако, и на стадии тяжелой деменции эффект лечения ощутим как для пациента, так и для его родственников.
Примерно 50 млн человек во всем мире страдают деменцией. К 2030 году, по прогнозам экспертов ВОЗ, их число увеличится до 80 млн человек. Еще через 20 лет пациентов с деменцией в мире будет насчитываться свыше 130 млн. Такой рост заболеваемости действительно принимает масштабы эпидемии 21-го века.
Обсудить проблему за круглым столом в редакции газеты «Медицинский вестник» мы пригласили доцента кафедры неврологии и нейрохирургии Института повышения квалификации и переподготовки кадров здравоохранения БГМУ, кандидата мед. наук Екатерину Мазуренко и главного врача Минского областного клинического центра «Психиатрия — наркология», кандидата мед. наук, доцента Алексея Александрова.
Деменция прогрессирует
А. А.: Деменция — психическое расстройство, характерное для пожилого (65 лет и старше) возраста, которое, по данным ВОЗ, отмечается примерно у 5–7 % пожилых людей (8,1 % женщин и 5,4 % мужчин). Наиболее распространенной формой деменции является альцгеймеровская, на ее долю приходится 60–70 % случаев.
По данным РНПЦ психического здоровья, распространенность деменции в Беларуси в 2017 году составила 202,5 на 100 тысяч населения, в 2020-м — 203, или всего 0,2 %.
И если в Европе отмечается тенденция увеличения числа людей с деменцией, то в Беларуси число стабильно, что, к сожалению, не отражает лучшее психическое здоровье пожилых белорусов, а свидетельствует, вероятно, о неполноте имеющихся статистических данных.
Алексей Александров, главный врач Минского областного клинического центра «Психиатрия — наркология», кандидат мед. наук, доцент.
Е. М.: Да, действительно, рост числа больных с деменцией во многом связан со старением населения: увеличивается продолжительность жизни, число пожилых людей становится больше. Когнитивные нарушения четко связаны с возрастом: чем он больше, тем выше риск их развития.
В возрасте от 65 до 69 лет каждые 2 человека из 100 имеют деменцию, затем риск увеличивается с возрастом примерно вдвое каждые 5 лет. В группе старше 90 лет около 33 из 100 человек имеют деменцию.
Вместе с тем считается, что увеличение числа случаев деменции будет особенно значительным в странах с низким и средним уровнем доходов. В развитых странах за счет коррекции факторов сосудистого риска, улучшения образования, питания, здравоохранения, изменения образа жизни такого роста деменции не предполагается.
Екатерина Мазуренко, доцент кафедры неврологии и нейрохирургии Института повышения квалификации и переподготовки кадров здравоохранения БГМУ, кандидат мед. наук.
А. А.: По данным ВОЗ, деменция занимает седьмое место среди ведущих причин смертности и входит в число основных причин инвалидности пожилых людей и возникновения у них зависимости от посторонней помощи. За последние 20 лет смертность от деменции выросла более чем в 2 раза, что является самым большим темпом роста среди 30 основных причин смертности. При этом деменция в непропорционально большей степени воздействует на женщин, поскольку именно на них ложится значительная часть бремени болезни из-за большей продолжительности жизни и на их долю приходится 70 % времени, затрачиваемого на уход за людьми с деменцией.
Е. М.: Добавлю, что рост числа пациентов с деменцией на количество работающих увеличивается, и если на одного пациента с деменцией в 2000 году приходилось 69 работающих лиц, то в связи с постарением населения к 2050 году, как предполагается, это соотношение может существенно измениться — до 21 работающего на одного пациента с деменцией. В связи с чем существенно возрастут экономические затраты, связанные с деменцией. Поэтому оценка факторов риска ее развития и возможные меры их профилактики находятся в фокусе научных исследований последнего десятилетия.
Факторы риска
А. А.: Редкие семейные формы деменции, вызванные генетическими мутациями, более характерны для возраста 45–65 лет. Риск развития всех видов деменции повышают факторы, связанные с образом жизни, и сходные с таковыми при неинфекционных заболеваниях: сахарный диабет, избыточная масса тела, гиперхолестеринемия в среднем возрасте, табакокурение, чрезмерное потребление алкоголя, недостаток физической активности, а также возраст старше 65 лет, нарушения слуха, отсутствие непрерывной умственной деятельности и интеллектуального развития в пожилом возрасте.
Заболевания, которые могут провоцировать нарушение функции головного мозга и развитие деменции, — болезни Паркинсона и Гентингтона, прионная болезнь (Крейтцфельдта — Якоба), аутоиммунный и паранеопластический энцефалит, ВИЧ-инфекция, нейросифилис.
Е. М.: Да, факторов риска развития деменции очень много. В 2020 году вышла программная статья в журнале The Lancet, в которой было перечислено 12 модифицируемых (т. е. тех, на которые мы можем потенциально повлиять) факторов риска развития деменции. Помимо тех, которые назвал мой коллега, в этот список вошли социальная изоляция, высокое артериальное давление в среднем возрасте, депрессия, загрязнение воздуха, низкий уровень образования и травматические повреждения головного мозга. При этом немаловажным является то, что коррекция этих факторов риска способна предотвратить или отсрочить до 40 % случаев деменции.
Профилактика деменции складывается из коррекции факторов риска раннего возраста, факторов риска среднего и пожилого возраста. К факторам риска раннего возраста относится, в частности, низкий уровень образования, который не позволяет создать достаточный когнитивный резерв. Это необязательно только лишь интеллектуальная деятельность, хотя и она имеет важное значение. Доказано, что у музыкантов формируется больше нейронных связей в головном мозге, чему, вероятно, способствует активная работа руками — игра на музыкальных инструментах (неспроста детям рекомендуют развивать мелкую моторику).
Артериальная гипертензия в молодом и среднем возрасте приводит к снижению когнитивных функций уже через 10–15 лет.
Доказано, что контроль систолического артериального давления в среднем возрасте должен стремиться к уровню 130 мм рт. ст. или ниже. Снижение избыточного употребления алкоголя потенциально может уменьшить риск деменции в среднем и пожилом возрасте. Отказ от курения, даже в более позднем возрасте, снижает эту угрозу.
Как влияет социальная изоляция на развитие и прогрессирование деменции, хорошо иллюстрирует такой пример. У меня проходит лечение пациентка с деменцией. Она не одинока, живет с дочкой в привычной для себя обстановке, активно общается и вовлечена в семейную жизнь. И на фоне лечения с учетом перечисленных обстоятельств нам удалось значительно затормозить прогрессирование деменции. Очень важно помочь пациенту повысить качество жизни, несмотря на наличие болезни.
К слову, согласно исследованию Finger trial, воздействие на факторы риска у людей с когнитивными нарушениями способствует замедлению их прогрессии. Изучалось пять направлений: физическая активность, когнитивная тренировка, коррекция сосудистых факторов риска (уровень АД, холестерина и т. д.), социальная активность и питание. Результаты оценивались через 5, 7 и 11 лет. При выполнении всех условий исследования у респондентов на 20 % снизилась вероятность кардиоваскулярных событий и на 60 % — риск хронических заболеваний, на 30 % уменьшились функциональные нарушения.
Первые симптомы
А. А.: Типичными проявлениями обычно являются:
- жалобы на забывчивость и бытовые затруднения; по мере прогрессирования деменции критика постепенно исчезает;
- забывчивость, несобранность, изменения в поведении, несвойственная ранее неряшливость, нерешительность, нарушения профессиональных, социальных и бытовых навыков;
- когнитивным нарушениям обычно сопутствуют эмоциональные расстройства — плаксивость, раздражительность, на более поздних этапах — благодушие и безразличие.
При наличии таких жалоб люди, осуществляющие уход, могут обратиться к врачу общей практики. Специалистом может быть заподозрена деменция, например, при утрате письменных навыков (не может написать фамилию), затруднении понимания устных инструкций или текстов, проблемах с логикой.
Затем назначается консультация врача-психиатра-нарколога для уточнения диагноза и рекомендации патогенетического лечения для уменьшения прогрессирования деменции, а при необходимости препараты для коррекции нарушений поведения и эмоций.
Белорусский клинический протокол для врачей общей практики позволяет выносить предварительный диагноз деменции самостоятельно и даже назначать лечение.
Е. М.: Деменция развивается не сразу. Выделяется стадия умеренных когнитивных нарушений, предшествующая болезни Альцгеймера (ее описал Р. Петерсен). Считается, что в этот период когнитивный дефицит может как прогрессировать, так и восстановиться до легких когнитивных нарушений. И если удается «поймать» пациента в этот момент, окно возможностей значительно больше. К сожалению, как правило, пациенты обращаются не на стадии умеренных когнитивных расстройств, а на стадии деменции, что значительно ограничивает ресурс для терапии.
Хочу также подчеркнуть, что деменция — не только когнитивные нарушения, она затрагивает все сферы деятельности человека. Для диагностики деменции нам важна оценка повседневной активности. При разговоре с пациентом и его родственниками мы должны оценить, справляется ли пациент с повседневными делами: может ли сам приготовить себе еду, оплачивает ли сам квитанции, ходит ли самостоятельно в магазин.
А. А.: Безусловно, с деменцией связаны как когнитивные изменения (память, мышление, речь, способность к счету, письму, суждениям, ориентированность в окружающем), так и функциональные (утрата способности к самостоятельному проживанию и самообслуживанию и, как следствие, неопрятность, похудание), а также поведенческие (беспокойство, психомоторное возбуждение, параноидная симптоматика, агрессивность, тревога и депрессия, бродяжничество).
Трудности в диагностике
Е. М: Проблема в том, что диагноз, который чаще всего традиционно выставляется врачами при наличии когнитивных нарушений, это «дисциркуляторная энцефалопатия», который подразумевает деменцию исключительно сосудистого генеза. Распространенность болезни Альцгеймера, согласно данным эпидемиологических исследований, существенно выше, чем сосудистой деменции, и важно уметь дифференцировать эти заболевания.
Сосудистая деменция и болезнь Альцгеймера существенно различаются по клиническим симптомам, скорости и особенностям прогрессирования, результатам нейропсихологического тестирования, МРТ-картине. При болезни Альцгеймера страдают преимущественно высшие корковые функции: нарушается счет, письмо, речь (пациенту трудно подбирать слова, сложно выразить мысли, речь становится упрощенной). Пациент забывает названия предметов, не помнит недавние события, у него нарушена зрительно-пространственная ориентация (может выйти на улицу и потеряться). Нередко развивается апраксия, забывается последовательность движений, которая позволяет, например, застегнуть молнию, надеть куртку.
У пациента с сосудистой деменцией кроме когнитивных нарушений отмечаются другие синдромы поражения центральной нервной системы: нарушение походки, нечеткость и смазанность речи, замедленность движений, а также сосудистые факторы риска, например, артериальная гипертензия. Проведение нейровизуализации, в частности МРТ головного мозга, также позволяет разграничить болезнь Альцгеймера и сосудистую деменцию.
А. А.: Часто деменцию могут не замечать под депрессивной симптоматикой, поэтому нужно определить ее проявления. Для оценки тяжести когнитивных нарушений используют тест рисования часов и тест Фольштейна («Краткая шкала оценки психического статуса»), а также тест Mini-Cog, включающий запоминание и воспроизведение трех слов вместе с тестом рисования часов. Тест SAGE (Self-Administered Gerocognitive Examination) направлен на выявление умеренных нарушений памяти и мышления, а также ранних симптомов деменции.
Для постановки диагноза деменции достаточно обследования психического статуса врачом-психиатром или врачом общей практики, иногда проводится нейропсихологическое обследование. Лабораторных методов диагностики деменции нет, консультации других врачей (невролога, эндокринолога, кардиолога) назначаются при наличии сопутствующей патологии.
Хотелось бы еще уточнить про место МРТ в диагностике деменции при болезни Альцгеймера (F00): согласно клиническим протоколам Минздрава для врачей общей практики (постановление от 02.03.2020 № 13) и психиатров (постановление от 08.11.2022 № 108), к основным методам диагностики МРТ не относится. Это не в полной мере согласуется с необходимыми обследованиями для диагностики болезни Альцгеймера (G30) согласно клиническому протоколу Минздрава для неврологов (постановление от 18.01.2018 № 8), в котором не только проведение КТ или МРТ является обязательным, но и направление при первичной диагностике пациента с болезнью Альцгеймера в областную или республиканскую организацию. Для обеспечения доступности помощи населению и раннего начала лечения деменции предлагается минимизировать объем исследований, необходимый для ее диагностики, особенно на уровне районных больниц и поликлиник.
Е. М.: Я считаю МРТ головного мозга весьма информативным исследованием в диагностике деменции и, в частности, болезни Альцгеймера.
МРТ позволяет выявить выраженную диффузную корковую атрофию, атрофию гиппокампа и височных долей при болезни Альцгеймера.
Наличие выраженной медиальной височной атрофии (3–4 балла по шкале МТА, Мedial temporal atrophy), как правило, указывает на болезнь Альцгеймера. Несмотря на то что с возрастом также выявляются атрофические изменения в мозге, при болезни Альцгеймера отмечается намного более быстрый темп прогрессирования атрофии. Поэтому осмотр дисков МРТ позволяет дополнить данные клинического осмотра и нейропсихологического тестирования, на которые мы в первую очередь опираемся. Кроме того, проведение МРТ дает возможность исключить другие причины развития когнитивных нарушений, в частности опухоль, сосудистую деменцию, иные нейродегенеративные заболевания.
Медикаментозная терапия
Е. М.: При деменциях любого генеза снижается уровень нейромедиатора ацетилхолина в головном мозге, особенно в гиппокампе, который ответственен за память. Ингибиторы холинэстеразы (донепезил, ривастигмин, галантамин) увеличивают содержание в головном мозге ацетилхолина, уменьшая выраженность когнитивных нарушений. Применение донепезила относится к базисной терапии деменции, позволяет уменьшить дефицит ацетилхолина в мозге, замедлить прогрессирование деменции, в ряде случаев значительно снизить выраженность когнитивных нарушений. Вторыми препаратами базисной терапии деменции являются блокаторы глутаматных рецепторов (мемантин), снижающие нейротоксический эффект глутамата в мозге.
А. А.: Лекарственное лечение направлено на облегчение состояния и улучшение качества жизни пациента и включает ингибиторы холинэстеразы (например, донепезил) и блокаторы глутаматных рецепторов, а также антидепрессанты (например, сертралин и венлафаксин), анксиолитики (например, тофизопам и буспирон) и антипсихотики (например, кветиапин и арипипразол) для устранения психотических расстройств, тревожности, раздражительности, депрессии. Немедикаментозная поддержка при деменции включает речевую гимнастику, лечебную физкультуру, арт- и музыкотерапию, сенсорную интеграцию, стимуляцию воспоминаний.
Донепезил не улучшает функционирование у пациентов с деменцией, но замедляет ее прогрессирование, поэтому его применение наиболее полезно на ранней стадии деменции.
Донепезил с осторожностью применяют у пациентов с обструктивными заболеваниями легких в анамнезе (в т. ч. с бронхиальной астмой), с нарушениями ритма сердца, при проведении анестезии, а также у пациентов с повышенным риском развития язвы. Донепезил эффективно восстанавливает активность пациентов и облегчает уход за ними, устраняет нарушения поведения, уменьшает апатию, галлюцинации и повторяющиеся движения. Начальная доза составляет 5 мг 1 раз в сутки в течение 4–6 недель, через 1 месяц дозу нужно увеличить до максимальной 10 мг/сут, которой необходимо придерживаться при сохранении эффекта.
Е. М.: Хочется отметить, что профилактика развития деменции возможна в любом возрасте. Важно поддерживать когнитивную, физическую и социальную активность. Хотя изменить поведение сложно, у каждого есть огромный потенциал для снижения риска развития деменции.
Старческая деменция
- Возвращаем к здоровой жизни с 2013 года
- Лучшие специалисты с опытом более 10 лет
- Полная анонимность при оказании помощи
Автор статьи
Врач-психиатр
Опубликовано 15.01.2024
Изменено 31.05.2025
Проблема деменции довольно сложная, ведь недуг не щадит самое ценное в человеке – память и интеллект. У людей преклонного возраста характерная симптоматика проявляется на более поздних этапах, что усложняет терапию и уход за такими больными. Из-за поздней диагностики много пациентов не имеют возможности сохранить когнитивные функции, так как старческие сенильные деменции являются прогрессирующими заболеваниями, приводящими в итоге к полному распаду личности.
Чтобы с вашими престарелыми родными не случилось самого худшего, мы расскажем о причинах развития патологии, о том, как можно распознать нарушения на ранней стадии деменции пожилого и старческого возраста, о прогнозе заболевания и правилах ответственного отношения родственников к данному недугу.
Специалисты клиники Доктора Исаева в Москве успешно практикуют лечение слабоумия у пациентов преклонного возраста. С помощью грамотно подобранной поддерживающей терапии мы можем замедлять развитие нежелательной симптоматики, а качественный уход и полноценная программа реабилитации психических больных, внедренная в наших пансионатах для пожилых, обеспечивает пациентам способность к адаптации и годы счастливой жизни.
Диагноз старческая деменция – особенности
Старческое слабоумие (dementia senilis) – это синдром, который обусловлен хроническим прогрессирующим поражением головного мозга, при котором происходит нарушение высших функций (памяти и мышления, речи и суждений, ориентации и способности понимать. Как правило, снижение когнитивных функций сопровождается ухудшением контроля над эмоциональной сферой, мотивацией и поведением в социуме. Симптомы отмечаются при болезни Альцгеймера, цереброваскулярных патологиях и различных состояниях, поражающих головной мозг.
Получите бесплатную консультацию о лечении старческой деменции прямо сейчас!
Позвонив сейчас, даже если у вас не стоит остро вопрос об оказании помощи или лечения — вы однозначно получите развернутую консультацию.
Старческая деменция МКБ 10
Поскольку при постановке диагноза необходимо идентифицировать первоначальное заболевание, в международном классификаторе болезней патология классифицируется по дополнительным кодам. Например, сосудистая деменция (F01), деменция при болезни Альцгеймера с поздним началом (F00) и другие. Основная классификация деменций позднего возраста делится на сосудистые (атеросклероз сосудов головного мозга), атрофические (дегенеративные процессы при Альцгеймере, болезни Пика) и смешанные.
Причины
Мозг человека развивается не всю жизнь. Считается, что нервные клетки начинают постепенно разрушаться не третьем десятке человеческой жизни, причем с возрастом дегенеративные процессы имеют свойство ускоряться. Специалисты указывают на ряд факторов, провоцирующих и ускоряющих развитие старческой деменции:
- болезни Альцгеймера, Пика, Паркинсона;
- сахарный диабет;
- проблемы с сосудами (атеросклероз, гипертония, перенесенный инсульт);
- хроническое злоупотребление алкоголем и другими ПАВ;
- тяжелые хронические инфекционные заболевания;
- черепно-мозговые травмы;
- злокачественные опухоли.
Также патология может развиться на почве проблем с щитовидной железой, а также есть множество исследования, доказывающих наследственный характер заболевания. Чаще всего развитие симптомов у мужчин и женщин происходит под влиянием нескольких факторов. К отягчающим обстоятельствам относят дефицит физической и умственной активности на протяжении длительного периода, а также низкий уровень эстрогена у женщин.
По статистике, большинство пациентов старше 70 лет страдают от одной формы старческого слабоумия – по типу Альцгеймера. Среди лиц в возрасте 60-65 лет диагностируется от 1 до 5% заболевших, в возрасте 75+ цифра возрастает до 15-20%.

Болезнь старческая деменция – симптомы
По определению Всемирной Организации Здравоохранения, старческий маразм, слабоумие – это синдромы, при которых способность пациента мыслить и контролировать себя снижается в большей степени, чем при нормальном старении. Признаки старческой деменции у женщин и мужчин отмечаются в постепенной утрате способности мыслить, запоминать, понимать сказанное, ориентироваться в пространстве, рассуждать, контролировать эмоции, считать и говорить.
Симптоматика старческого маразма зависит от сопутствующего диагноза. Например, у пациента с болезнью Пика слабоумие проявляется нарушениями в эмоциональной сфере. У пожилого человека внезапно «портится характер», даже если ранее он отличался добродушием и уравновешенностью. При сосудистой патологии больше проявляются невротические симптомы. Больного могут беспокоить бессонница, ночные страхи, снижение работоспособности, депрессивные проявления. Общими для всех форм заболевания являются:
- заострение черт характера (бережливый становится жестким скупердяем, аккуратный – занудным педантом);
- прогрессирующее ослабление памяти;
- дезориентация и снижение когнитивных функций, полная неспособность к обучению;
- моральное отупение;
- говорливость на ранней стадии, с постепенным уходом в себя по мере развития недуга;
- необратимая утрата самостоятельности;
- на последней стадии – полная потеря самоконтроля.
Поскольку на поздних этапах недуг необратим и активно прогрессирует, важно обратить внимание на раннюю симптоматику.
Деменция
Признаки
- Плохая ориентация в пространстве
- Забывчивость
- Увеличение продолжительности сна
- Изменение характера
- Повышение болевого порога
Профилактика
- Контроль диабета
- Изучение иностранных языков
- Лечение депрессии
- Решение головоломок и логических задач
Первые признаки
На ранних стадиях заболевания стоит обратить внимание на следующие симптомы:
- нарушения кратковременной памяти (пенсионер забывает куда кладет вещи, не может вспомнить имена знакомых, быстро забывает новую информацию);
- речевые нарушения (из-за снижения концентрации человеку становится сложнее строить логические цепочки);
- бессонница, апатия;
- изменения в поведении (перепады настроения, склонность к капризам, истеричности).
Чтобы не упустить первые сигналы, родным стариков следует более внимательно относиться к первоначальным (ранним) симптомам. Помощь при старческой деменции тем эффективнее, чем раньше родственники начинают бить тревогу. Если у вашего близкого есть похожие симптомы, запишите его на прием к психиатру клиники Доктора Исаева или вызовите психиатрическую скорую помощь в Москве. У нас высоко квалифицированные врачи с большим опытом работы и современная диагностическая база.
Агрессивная деменция (старческая)
Наличие агрессии нередко связано с личностными качествами пациента, его поведение отличалось агрессивностью еще до развития болезни, однако некоторые люди никогда на протяжении жизни не считались вспыльчивыми, но на фоне заболевания могут начать демонстрировать ажитацию или агрессию. Агрессивное поведение дементного больного обычно спровоцировано неспособностью проанализировать свои потребности и попросить о помощи или справиться самостоятельно. Поведение в таких ситуациях становится вызывающим и даже агрессивным. Причины агрессии:
- биологические – физический дискомфорт, сопутствующие заболевания, побочные эффекты от препаратов, проблемы со зрение, слухом;
- психологические – больному может казаться, что его права ущемляются, его может тревожить и раздражать собственная беспомощность, кроме того уход за собой многие воспринимают болезненно, расценивая это как вторжение в личное пространство;
- социальные – одиночество и дефицит общения, недоверие к людям, сенсорная депривация.
Членам семьи не нужно обижаться или злиться на пожилого родственника, демонстрирующего агрессию – старческая деменция связана с дефицитом комфорта и спокойствия для больного. Следует быть предельно внимательными и терпимыми, и ни в коем случае не отвечать агрессией на агрессию. Если такая ответственность вам не по силам, воспользуйтесь услугами частного платного психиатрического стационара для больных деменцией, лечения биполярного расстройства и других заболеваний при клинике Доктора Исаева.

Стадии
Уже на ранних стадиях существенно ухудшается память, мышление, внимание, речь. На почве происходящих изменений ухудшается и качество жизни. Пожилой человек забывает о тех навыках, которые приобрел в течение жизни, а вспомнить их или развить новые ему не позволяет недуг. Со временем больной теряет способность выполнять даже самые обыденные задачи, начинает нуждаться в присмотре и уходе, а на поздних стадиях становится совершенно беспомощным.
Безусловно, социальная разадаптация происходит не сразу, а по мере развития симптоматики. Пациент проходит несколько стадий:
- легкая степень слабоумия (инициальная стадия) – пенсионер постепенно становится равнодушных к любимым занятиям, утрачивает профессиональные навыки, его меньше привлекает социальная активность, но пока человек еще сохраняет способность ориентироваться в пространстве;
- умеренная степень (старческий маразм) – деменция на уровне частичной утраты пространственного ориентирования: человек забывает навыки пользования дверными замками, бытовыми приборами, забывает дорогу в ближайший магазин, но при этом пока может сам справляться с личной гигиеной;
- тяжелая степень слабоумия – пациент разадаптирован, полностью теряет критику к своему состоянию, для удовлетворения базовых потребностей (поесть, одеться) ему необходима помощь, наблюдается личностная деградация.
Какой бы ни была картина течения заболевания, конечный результат всегда одинаков – человек деградирует как личность, становится «младенцем в пожилом теле».
Старческая деменция – сколько живут с таким диагнозом
Многочисленные исследования указывают на то, что заболевание очень плохо влияет на продолжительность жизни. Клиническая статистика говорит о том, что быстрее всего угасают пациенты со старческой сосудистой деменцией (3-5 лет). У больных с Альцгеймером средние показатели продолжительности жизни составляют 6-7 лет, однако ранняя диагностика и грамотная терапия позволяют пациенту прожить до 10-12 лет. Каким бы ни был основной диагноз, недуг в любом случае сократит дни пациента. Другой вопрос – какими они будут?
Что делать родственникам
Родным стоит принять ситуацию как есть, ведь никто из нас не застрахован от болезни и беспомощности. Если больной неопасен, уход за ним можно организовать в домашних условиях. Но при этом важно понимать, речь идет о тяжелых психических расстройствах. Потребуется терпение и немало сил. Если возможности самостоятельно ухаживать за дементным пациентом нет, можно разместить пожилого человека в комфортном реабилитационном центре холдинга Доктора Исаева, где не просто дают лекарства и присматривают, но и проводят полноценное лечение шизофрении, деменции и других заболеваний, реабилитацию, направленную на адаптацию и максимальное сохранение когнитивных способностей. Обеспечьте родному человеку уход и реабилитационное сопровождение на европейском уровне!
Диагностика заболевания
Врач ставит диагноз при наличии пяти групп симптомов, если они сохраняются на протяжении минимум 6 месяцев:
- нарушения памяти;
- признаки нарушения работы мозга (афазия, агнозия, апраксия, падение самокритики, личностные изменения);
- ухудшение в сфере социального взаимодействия;
- отсутствие признаков, указывающих на делирий;
- наличие подтвержденных инструментальными исследованиями органических дефектов.
Диагностировав недуг, врач-психотерапевт в Москве назначает план терапии исходя из текущего состояния пожилого пациента.

Петров Даниил Сергеевич
Специалист в области психиатрии, главный врач
23 года стажа
Купирование острых алкогольных психозов, деменция, старческие психозы, токсикология
Подробнее

Корнев Андрей Андреевич
Врач-психиатр, заведующий отделением психиатрии
25 лет стажа
Стрессовые расстройства, тревожные, депрессивные состояния, лечение невроза, панические атаки, ВСД
Подробнее

Еремин Алексей Валентинович
Врач-психиатр
31 год стажа
Проявления неконтролируемой агрессии, депрессия, апатия, нарушения пищевого поведения, маниакально-депрессивный психоз, панические атаки, фобии, навязчивые состояния, изменения личности, шизофрения
Подробнее

Гранкин Владислав Александрович
Врач-психиатр, психотерапевт
8 лет стажа
Апатия, булимия, анорексия, неконтролируемая агрессия, депрессия, панические атаки, навязчивые состояния, шизофрения
Подробнее

Поплевченков Константин Николаевич
Врач-психиатр, психиатр-нарколог
18 лет стажа
Доктор медицинских наук
Диагностика и лечение алкогольной, наркотической зависимости, аддиктивного поведения, психических расстройств у зависимых лиц
Подробнее

Хомбак Ярослав Сергеевич
Врач-психиатр, психиатр-нарколог
11 лет стажа
Вторая квалификационная категория
Мотивационное интервирование зависимых, терапия сопутствующих проблем (депрессии, тревоги, паники) при зависимостях от алкоголя и наркотиков
Подробнее

Тарасов Сергей Сергеевич
Врач-психиатр, психиатр-нарколог
14 лет стажа
Шизофрения, биполярное аффективное расстройство, болезнь Альцгеймера, деменция, мании, психоз
Подробнее

Крюкова Елена Михайловна
Врач-психиатр. Высшая квалификационная категория. Заслуженный врач РФ
27 лет стажа
Шизофрения, биполярное аффективное расстройство (БАР), клиническая депрессия, первый психотический эпизод, начальные проявления шизофренического процесса
Подробнее
Лечение старческой деменции – препараты, психотерапия
Из-за болезни в структурах мозга происходят необратимые процессы, поэтому терапия сложная. В основе лечения – фармакология и психотерапевтическое воздействие. В клинике Доктора Исаева лечение дементных пациентов проводится по индивидуально подобранному плану. Основные используемые препараты направлены на укрепление памяти, внимания, реакций, улучшение кровообращения в головном мозге. Используются медикаментозные средства, направленные на регуляцию обмена веществ в клетках мозга. Подбираются препараты для коррекции психоэмоциональных нарушений. Все средства фармакологии в нашем центре сертифицированы и обладают высокой эффективностью при минимальном риске «побочек».
Старческая деменция – тест
В арсенале специалистов есть широкий набор инструментов для диагностики: тесты на ориентацию во времени и пространстве, проверку восприимчивости, диагностику разных видов памяти, оценочные шкалы уровня интеллекта. Совокупный результат позволяет врачу точно диагностировать форму и стадию заболевания. Мы предлагаем бесплатно пройти адаптированный для гражданского использования онлайн-тест, позволяющий выявить когнитивные нарушения. Чтобы проверить себя или близкого старше 65 лет, отвечайте на поставленные вопросы «да» (1 балл) или «нет» (ноль баллов).
Пройдите онлайн-тест на старческую деменцию:
У вас есть проблемы с памятью?
Память стала хуже, чем несколько лет назад?
Высказываете ли вы одни и те же мысли несколько раз в течение дня?
Забываете ли о назначенных встречах?
Кладете вещи в непривычных вещах чаще чем раз в месяц?
Вам кажется, что другие прячут или крадут ваши вещи, когда вы не можете их найти?
Бывает ли вам трудно вспомнить текущую дату?
Испытываете ли вы проблемы с ориентацией в незнакомых местах?
Когда вы за пределами дома или в поездке, усиливается ли ваша растерянность?
Бывают ли у вас проблемы при подсчете сдачи в супермаркете, при других расчетах?
Есть ли трудности с проведением простых финансовых операций?
Если вы принимаете лекарства, случается ли вам забыть это сделать?
Есть ли сложности с управлением транспортным средством? Переживаете ли вы по этому поводу?
Возникают ли трудности с использованием бытовых приборов, пульта от телевизора, телефона?
Есть ли затруднения в выполнении бытовых работ (с учетом физических данных)?
Потеряли ли вы интерес к былым увлечениям?
Способны ли вы потеряться на знакомой местности?
Бывает ли такое, что вы утрачиваете чувство направления движения?
Случается ли вам забывать имена людей, или вообще нужные слова?
Путаете ли вы иногда имена свих друзей, родных?
Есть ли у вас проблемы с узнаванием знакомых лиц?
Расшифровка результатов:
- 0-7 баллов – слабая вероятность наличия деменции, внимательно понаблюдайте за развитием ситуации
- 8-15 баллов – присутствуют признаки когнитивных нарушений, запишитесь на прием к врачу
- 16-27 баллов – необходимо срочно обратиться к психиатру для проведения профессиональной диагностики
Варианты лечения
- Консультация специалиста
от 5 000 ₽ за прием - Стационарное лечение
от 8 500 ₽ за сутки - Реабилитация
от 3 550 ₽ за сутки
- у нас организована круглосуточная «горячая линия», обратившись на которую, вам ответят на вопросы, связанные с лечением ваших заболеваний, организуют прием у доктора;
- у нас организован круглосуточный прием доктора психиатра, что позволяет оказать неотложную помощь в любое время;
- консультация доктора психиатра – это комплексная первичная помощь пациенту, она длится до 2-х часов и призвана не только ответить на ваши вопросы, но и поставить или уточнить диагноз, назначить лечение и указать вектор ваших дальнейших действий;
- на данном этапе вы получаете достаточно четкий план и прогноз по вашему заболеванию.
Вам необходимо сделать этот первый шаг, если вы начали чувствовать дискомфорт или наблюдаете изменения у ваших близких людей!
от 4 500 ₽
- это самая эффективная помощь при любых видах психиатрических проблем;
- для некоторых диагнозов данный вид лечения безальтернативен ввиду тяжести ситуации и серьезности оказываемой терапии;
- мы организовали стационарное лечение в клинике исходя из принципов «фокусировки на интересах пациента»;
- мы предоставляем круглосуточный мониторинг основных показателей, надзор за состоянием пациента;
- мы предоставляем комфортные палаты с четырехразовым питанием;
- мы предоставляем нашу клиническую базу высококвалифицированных докторов-практиков, методик и лучших препаратов;
- мы сделали стоимость приемлемой, удобной и демократичной.
Одна неделя стационара может заменить до трех-четырех месяцев «домашнего лечения»! Приблизьте себя к результату!
от 6 900 ₽
- в реабилитации мы применяем индивидуальный подход к каждому пациенту и составляем персонализированный план реабилитации;
- реабилитация в наших центрах базируется на концепции терапевтического сообщества;
- с реабилитантами работают квалифицированные специалисты в области наркологии и психиатрии, которые ежедневно проводят лекции и занимаются их психообразованием;
- мы помогаем сформировать устойчивые здоровые привычки и наработать навыки для успешной адаптации в обществе;
- в стоимость включено трехразовое питание и все для комфортной жизни. Есть возможность одноместного размещения;
- мы предоставляем дополнительные услуги, которые могут помочь в реабилитации: йога, спортивный зал, бассейн, массаж и т.д.;
- мы создаем благоприятную и дружественную реабилитационную атмосферу, где вы получите поддержку и понимание.
Чем раньше вы обратитесь к специалистам и начнете реабилитацию, тем быстрее и качественнее вы придете к видимым положительным результатам и начнёте жить здоровую счастливую жизнь!
от 2 900 ₽
Часто задаваемые вопросы
Есть подозрения, что у родственника старческая деменция, к какому врачу обращаться?
Диагностикой и подбором терапии занимается врач-психиатр. При проявлении похожих симптомов у пожилого человека, необходимо как можно скорее показать его специалисту. Доктор проведет диагностику, чтобы подтвердить или опровергнуть подозрения.
Деменция старческого возраста – как замедлить?
Полезны умеренные физические и умственные нагрузки. Больного нужно окружить вниманием и заботой. При этом важно записаться на консультацию к врачу, чтобы получить грамотную схему медикаментозной терапии, а затем регулярно отслеживать динамику.
Как лечить старческую деменцию в умеренной стадии развития? Обязательно ли больному находиться в пансионате?
К сожалению, хороших пансионатов, специализирующиеся на уходе и реабилитации пожилых пациентов не так много, как хотелось бы. Но если у вас есть возможность разместить родственника в таком пансионате, не игнорируйте ее. Чтобы узнать о сестринском уходе и программах адаптации больных с Альцгеймером и сенильной деменцией, свяжитесь с клиникой Доктора Исаева в Москве.
Какие таблетки принимать при старческой деменции?
Ни в коем случае нельзя заниматься самолечением! Это очень опасно. Чтобы не провоцировать на бесконтрольный прием препаратов, мы не станем приводить списки препаратов, используемых врачами для коррекции состояния пожилых дементных больных. Любое медикаментозное лечение подбирается после тщательной диагностики и под врачебным контролем.
Получите консультацию прямо сейчас!
Позвонив сейчас, даже если у вас не стоит остро вопрос об оказании психиатрической помощи или лечения — вы однозначно получите развернутую консультацию.
Статьи по теме

Пресенильная деменция
Пресенильная деменция является понятием, которое включает в себя целую группу заболеваний, начинающихся в возрасте от 40 до 60 лет. Они сопровождаются прогрессирующим слабоумием (деменцией), симптомами…
Подробнее

Деменция у женщин
Деменция 一 синдром (комплекс симптомов), проявляющийся утратой приобретенных в жизни знаний, навыков в результате органического поражения головного мозга. Что такое деменция у женщин? Простыми словами 一 это приобретенное…
Подробнее

Сосудистая деменция
С возрастом у человека часто повышается холестерин и артериальное давление. В результате кровообращение в жизненно важных органах нарушается. Особенно страдает центральная нервная система, преходящая…
Подробнее

Сенильная деменция
Сенильная деменция – это психическое заболевание, связанное с прогрессирующим слабоумием, которое вызывается патологической атрофией головного мозга у пожилых. Люди, не имеющие медицинского образования, такое…
Подробнее

Лечение Альцгеймера в Москве
Болезнь Альцгеймера – самая частая причина деменции в мире: с ней связывают до 60% всех случаев слабоумия. У каждого десятого пациента с таким заболеванием сопутствующую роль играет сосудистое поражение ткани мозга…
Подробнее
