Дарсонвализация местная при заболеваниях периферической нервной системы – это физиотерапевтическая процедура, которую осуществляет квалифицированный мануальный терапевт для оказания на организм пациента лечебного воздействия импульсных переменных токов высокой частоты (от 100 до 300 кГц), высокого напряжения (20 000 В) и малой силы (0,0002 А).
Преимущества дарсонвализации
Аппарат для дарсонваль-терапии изобрел французский врач-физиолог более 100 лет назад, воздействие переменных токов на человеческий организм позволяет:
- улучшить ток крови и лимфы;
- усилить питание тканей;
- активировать местный иммунитет;
- насытить клетки кислородом;
- снизить болезненные ощущения;
- уменьшить проявлений аллергической реакции;
- добиться противовоспалительного эффекта;
- проникнуть лекарственным средствам вглубь кожных покровов.
В настоящее время эта физиотерапевтическая процедура обрела широкое использование в консервативной терапии различных заболеваний. Во время ее выполнения оказывается воздействие на нервные окончания, способствуя увеличению порога чувствительности к боли – это явление используется для стимуляции эмоционального состояния пациента, регуляции режима сна, преодоления неврологических и психических отклонений.
Медицинская значимость
В основе такой разновидности физиотерапии как дарсонвализация лежит медицинское воздействие на организм переменного разночастотного импульсного тока. Методика нашла применение при лечении гинекологических, неврологических, дерматологических, урологических болезней, а также патологий периферической нервной системы.
Работа Дарсонваля базируется на следующих факторах:
- переменном высокочастотном импульсном токе;
- небольшом содержании окислов озона / азота;
- высоковольтном коронном разряде;
- незначительных механических колебаниях, которым свойственна надтональная частота в тканях (экстратермическом эффекте);
- вырабатываемом в результате коронного разряда облучении ультрафиолетом слабой интенсивности;
- генерируемой в тканях (в частности, в области коронного разряда) тепловой энергии.
Терапевтическое воздействие манипуляции оказывается за счёт электромагнитных волн, глубоко проникающих в ткани, расположенные под кожей. Эти электромагнитные колебания возникают от приложенного к поверхности кожи электрического заряда, усиливающего процесс кровообращения. Он, в свою очередь, способствует притоку артериальной крови и увеличению оттока венозной, значительно улучшая метаболизм в тканях, усиливая мышечный тонус, запуская восстановительные и защитные реакции организма, укрепляя тонус тканей.
Кроме того, за счёт озона процедура оказывает бактерицидное действие. Распределяясь между покровом кожи и электродом устройства, озон из-за своих усиленных окислительных свойств, подавляет некоторые разновидности грибов и патогенных микроорганизмов.
Показания для проведения процедуры
Местная дарсонвализация назначается при:
- Патологиях, касающихся периферической нервной системы – невралгии, радикулите, остеохондрозе, неврите, гипо- и парастезии (нарушениях способности воспринимать раздражающие факторы).
- Нервных расстройствах – бессоннице, неврозах, нейродермите, нейроциркуляторной дистонии, мигрени, энурезе.
- Патологиях ЛОР-органов – нейросенсорной тугоухости, вазомоторном рините, гингивите, хроническом гайморите.
- Заболеваниях органов мочеполовой системы – простатите, цистите, эндометрите.
- Дерматологических патологиях – экссудативном диатезе, себорее, целлюлите, астеатозе, угревой сыпи.
- Нарушениях периферического кровообращения – варикозном расширении вен, трофических язвах.
Запрещается использование дарсонваль-терапии при беременности, туберкулезе, опухолевидных образованиях, гипертонической болезни, нарушениях ритма сердечных сокращений, инфаркте миокарда, почечной недостаточности, эпилепсии, инфекционных заболеваниях, транзиторной ишемической атаке.
Специфика местной дарсонвализации
В ходе процедуры сквозь вакуумный электрод к коже человека подводится ток высокого напряжения. Внутри этот электрод пустой либо содержит разреженный воздух. Незначительное напряжение, способствующее ионизации воздуха, формирует бесшумный электрический разряд, который широко применяется при контактном способе воздействия. В силу повышения напряжения наблюдается произвольное вторичное ионизирование воздуха, обусловленное формированием электрической искры. Использование последней характерно для дистанционной методики воздействия, в т ч. коагуляции сосудов, папул.
Кроме использования в качестве восстанавливающей терапии среди пациентов, перенёсших инсульт, к процедуре местной дарсонвализации прибегают при кохлеарном неврите, поражении периферических нервов, мигренях, плевродинии (патологии Борнхольма), вагинизме, чесотке, варикозной болезни, долго незаживающих ранах, поверхностном (1 степени) и пограничном (2 степени) обморожении, точечных язвах, облитерирующем атеросклерозе. Для ответной реакции на подобное влияние импульсного переменного высокочастотного тока в случае местной дарсонвализации характерный локальный либо сегментарный характер. На фоне непродолжительного спастического атеросклероза происходит расширение внутреннего пространства сосудов, в результате чего наступает возобновление крово- и лимфоотока, снижается вероятность застойных явлений, происходит улучшение кровотока тканей, рассасывание очагов воспаления, которым предшествует увеличение в коже концентрации кислорода. Слабый разряд (и, по большому счёту, искровой) обеспечивает бактерицидный эффект.
В результате осуществления местной дарсонвализации наблюдается подавление восприимчивости периферических нервных окончаний, выступающих рецепторами с сопровождающейся изоляцией в центральной нервной системе нервных импульсов, что, в большей степени, объясняется воздействием тока высокой частоты на нервные рецепторы. Кроме того, у пациентов отмечается подавление работы потовых, сальных желез. По истечении одного часа с момента осуществления процедуры на подверженных влиянию Дарсонваля участках отмечается покраснение и лейкоцитарная инфильтрация с умеренной отёчностью дермального слоя кожи, проходящая через 24 часа.
Алгоритм проведения процедуры дарсонвализации
Пациенту не нужно выполнять какие-либо подготовительные мероприятия – достаточно прийти на прием к мануальному терапевту в назначенное время, предварительно сняв все металлосодержащие предметы.
Специалист выполняет следующие действия:
- Протирает кожные покровы специальным средством, в состав которого не входит спирт (его нельзя использовать из-за опасности возгорания).
- На жирную кожу наносит тальк, на сухую – тонкий слой крема.
- Включает аппарат, придерживая основание предварительно выбранной, обработанной спиртом и высушенной электродной насадки.
- Прикладывает насадку электрода, заключенного в герметичную стеклянную колбу с разреженным воздухом, к поверхности тела и плавно скользит по массажным линиям – при контактном методе.
- Передвигает электродную насадку, не касаясь кожи и создавая «холодные искры» – при бесконтактном методе.
- По окончании сеанса на обработанные током участки наносит увлажняющий крем.
- Обрабатывает насадку дезинфицирующим средством.
Один сеанс токотерапии длится 5-10 минут, курс лечения составляет 10-20 процедур.
Разновидности электродов для Дарсонваля
С целью проведения манипуляции устройство Дарсонваля оборудуется стеклянными разновидностями электродов, для которых характерны различные формы, насадки, размеры. Гребешковые электроды предназначены для использования на волосистом покрове головы, грибовидные предназначены для лечения обширных площадей кожи, Т-образные предназначены для воздействия на позвоночник, полостные используются вагинально или ректально. Применение той либо другой насадки определяется в соответствии с имеющимися у пациента проблемами и спецификой области воздействия на поражённые зоны.
Лечебный эффект и реакция организма на процедуру
При контактной дарсонвализации оказывается раздражающее воздействие на расположенные в толще гиподермы нервные волокна – это способствует:
- активации циркуляции крови и иммунной системы;
- кратковременному ангиоспазму и последующему длительному расширению сосудов;
- улучшению тканевого дыхания;
- интенсивному поглощению болезнетворных микроорганизмов фагоцитами (иммунными клетками);
- повышению кожного тургора;
- уменьшению функциональной деятельности потовых желез;
- скорейшему устранению воспалительных процессов.
Бесконтактная методика вызывает ряд ответных реакций:
- Рефлекторную – электрические разряды воздействуют на нервные волокна, по которым возбуждение поступает в спинномозговые сегменты для активации деятельности связанных с ним органов. Одновременно происходит активация клеток, блокирующих поступление из пораженного участка болевых импульсов.
- Сосудистую, характеризующуюся расслаблением стенок сосудов микроциркуляторного русла и расширением их просвета. Это явление способствует усилению на обрабатываемом участке микроциркуляции и обменных процессов, повышению тонуса сосудов, улучшению лимфо- и кровообращения.
- Иммунную, вызванную ударными волнами потока ионов, которые провоцируют возникновение микро-некротических очагов, стимуляцию защитным механизмов и выделение биологически активных веществ (гепарина, простагландинов, гистамина, цитокинов, способствующих: расслаблению гладкой мускулатуры; устранению спазмов сосудов, бронхов и пищеварительного тракта; нормализации гемокоагуляции; повышению активности лейкоцитов; устранению клинической симптоматики аллергической реакции.
Процедура дарсонваль-терапии абсолютно безболезненна, во время ее проведения контактным способом пациент ощущает тепло, затрагивающее глубокие ткани эпидермиса, при бесконтактном – небольшое покалывание и специфический запах свежести. Результаты воздействия высокочастотного тока – нормализация сна, устранение отечности, головных, мышечных и суставных болей, улучшение настроения, повышение работоспособности, рассасывание очагов воспаления.
Влияние дарсонвализации на головной мозг
Систематическая дарсонвализация значительно улучшает функционирование ЦНС – налаживает механизм сна, повышает трудовую деятельность, нормализует сосудистый тонус, снижает усталость и головные боли.
Как долго длится сеанс?
В каждом конкретном случае продолжительность манипуляции устанавливается врачом. Минимальное количество рекомендованных процедур – 5 сеансов. Полный курс терапии ограничивается 5-15 сеансами, каждый из которых в зависимости от нарушения длится от 5 до 20 минут.
Дата публикации 10 октября 2018Обновлено 31 января 2022
Определение болезни. Причины заболевания
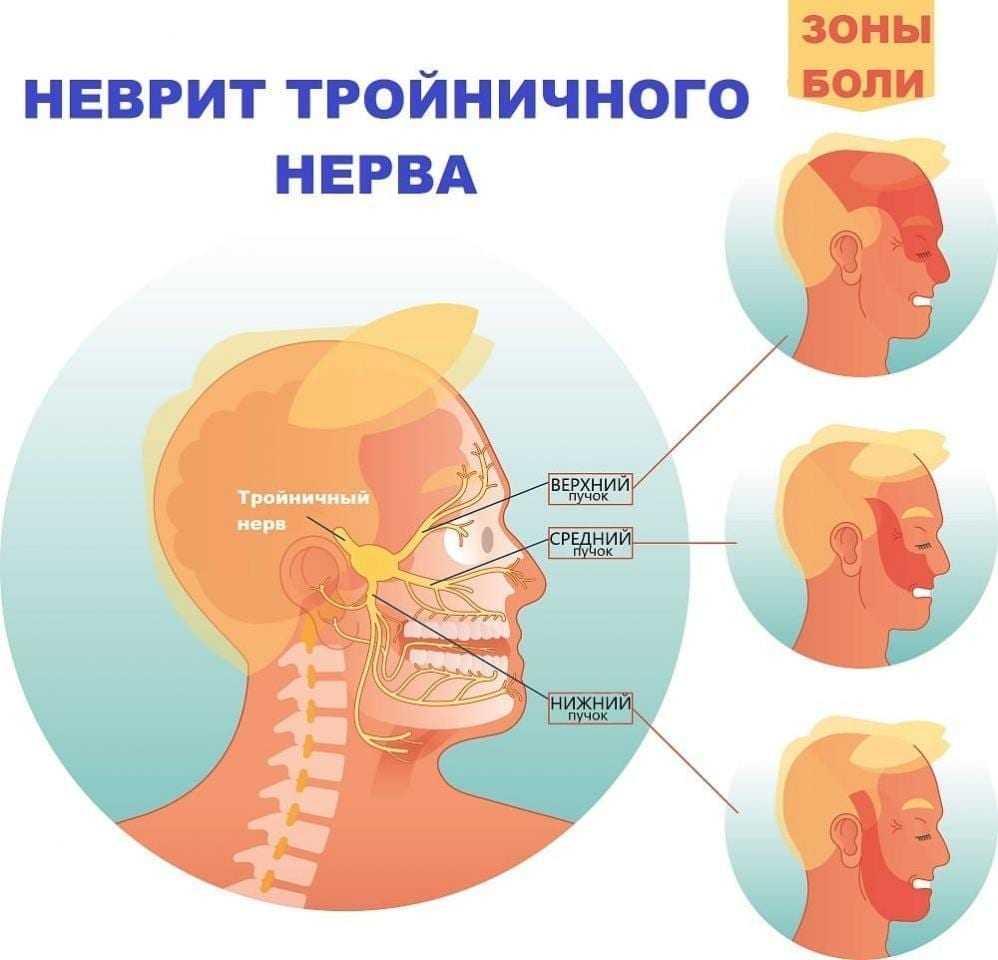
Невралгия тройничного нерва (НТН, Neuralgia n. trigemini, Prosopalgia) — хроническое заболевание, для которого характерны интенсивные боли стреляющего и/или жгучего характера в области лица, при этом расстройств чувствительности не выявляется.
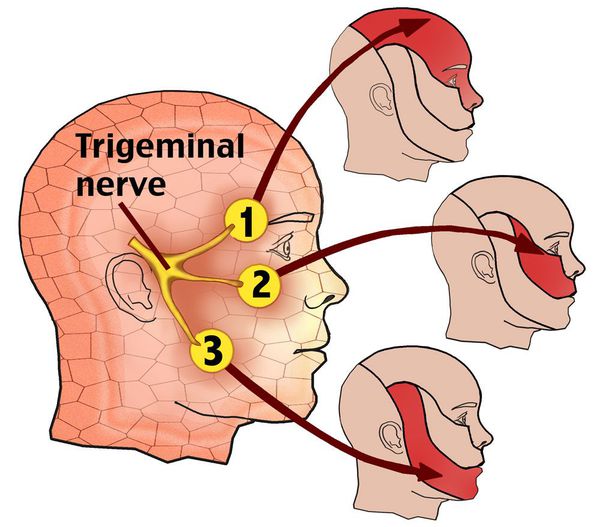
Области боли при поражении тройничного нерва
По данным Всемирной организации здравоохранения, распространённость заболевания находится в пределах 2-4 человек на 100 000 населения. Чаще встречается у женщин 50-69 лет. Преобладает правосторонняя локализация.[1][2] Примерно в 3% случаев возможен двусторонний процесс, частота которого возрастает в ходе увеличения длительности заболевания.[3]
Причины невралгии тройничного нерва
Невралгия V нерва может быть проявлением как поражения отдельных ветвей, так и его ядер в области ствола головного мозга и продолговатого мозга.
Поражения отдельных ветвей V нерва возникают в связи с переломом черепа, менингитом или рассеянным склерозом, объёмными образованиями головного мозга, саркоидозом или аневризмами близлежащих сосудов.
Аневризма сосуда
Поражение комплекса ядер также может быть связано с сосудистым процессом, объёмными образованиями, различными энцефалитами, рассеянным склерозом, сирингобульбией и сирингомиелией.
Кроме того, поражение V нерва может быть одним из признаков краниальной полиневропатии, связанной с отравлением трихлорэтиленом и другими химическими веществами, или ранним признаком некоторых заболеваний соединительной ткани, таких как склеродермия.
Некоторые проявления НТН возможны как сопутствующие признаки невропатии VII (лицевого) нерва. Это связано с единым кровоснабжением.
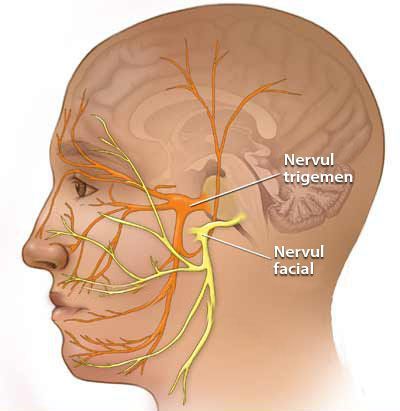
Лицевой и тройничный нерв
Также существует эссенциальная или идиопатическая НТН.
Факторы риска невралгии тройничного нерва
К факторам риска развития заболевания некоторые авторы относят:
- Генетический дефект в хромосоме 32Р, брахидактилию и наследственную форму гипертензии, которая передаётся от одно из родителей. Эти нарушения сочетаются с патологической извитостью или стенозом задней нижней мозжечковой или позвоночной артерий, что приводит к сдавлению переднебоковых отделов продолговатого мозга.
- Атеросклероз, который снижает эластичность сосудов и увеличивает механическое воздействие пульсовой волны на корешок тройничного нерва.
- Сдавление ветвей тройничного нерва в костном канале, на месте которого повреждается оболочка, окружающая нервные волокна.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы невралгии тройничного нерва
Основной симптом невралгии тройничного нерва — это интенсивная боль в области лица. Боли при невралгии бывают двух видов:
- постоянные, тупые, периодически усиливающиеся боли без широкой иррадиации, возникающие в области распространения той или другой ветви нерва и не сопровождающиеся выраженными вегетативными реакциями;
- боли пароксизмального характера, длящиеся от нескольких минут до нескольких часов.[4][5]
Интенсивность приступов различна: от несильных, но частых, продолжающихся несколько секунд, до сильных и непереносимых, продолжающихся минутами и причиняющих сильные страдания.
Приступы нередко возникают спонтанно, без каких-либо раздражителей, либо в результате попадания твёрдой и холодной пищи в рот, прикосновений, сквозняков, переохлаждений под кондиционером, движений челюстями и т. п.
Приступ начинается обычно с болей в одной ветви нерва — месте первичного поражения, затем боль распространяется на другие ветви, нередко иррадиирует в затылок, к ушным нервам, в шею и даже в область грудных нервов.
Распространение боли при поражении тройничного нерва
Сильные приступы обычно сопровождаются вегетативными рефлекторными реакциями: покраснением лица, слезотечением, жидкими выделениями из носа, слюнотечением, иногда отёком щеки, века, небольшим припуханием половины носа.
К симптомам воспаления тройничного нерва также относится общее беспокойство, потирание болевой зоны рукой, давление на эту зону, причмокивание. Это наслоение новых раздражений, очевидно, ускоряет момент возникновения тормозного состояния в центре болевых восприятий, которым обычно сменяется приступ.
В качестве двигательных проявлений в связи с болевым приступом возникают тикообразные подёргивания мышц или спазматические сокращения. Максимальные подёргивания или сокращения мышц соответствуют, в основном, зонам, с которых начинается боль, т. е. местам первичного поражения.
При длительном заболевании иногда отмечается поседение волос головы на поражённой стороне.
Иногда пароксизмальные невралгии сопровождаются высыпанием herpes zoster (опоясывающий герпес), располагающегося соответственно первичным поражениям тех или других ветвей, иногда поражающего слизистую роговицы.
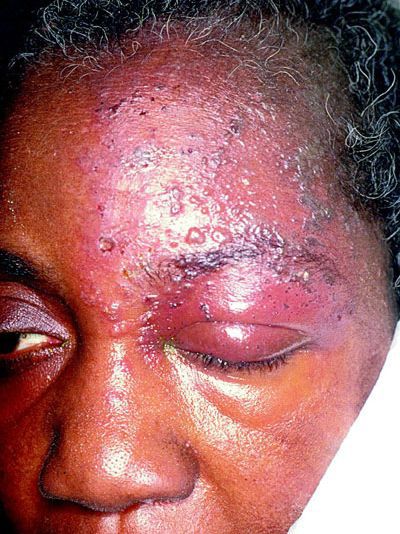
Высыпания herpes zoster
Периоды обострений могут чередоваться с периодами ремиссий, которые длятся месяцами, иногда годами.
Вне приступа обычно не наблюдается никаких расстройств: ни болевых точек, ни объективных расстройств чувствительности. Иногда можно отметить снижение болевой чувствительности главным образом в районе той ветви, которая являлась местом первичного поражения. Реже снижение чувствительности обнаруживается в области всех ветвей тройничного нерва. В отдельных случаях вне приступов больные испытывают лёгкие тупые боли. Болевые ощущения возникают в любое время, но чаще во сне.[6][7]
Патогенез невралгии тройничного нерва
Патогенез невралгии тройничного нерва, как и локализация процесса, остаётся до конца неясным. Считается, что причиной данного страдания является сдавление корешка нерва в месте его выхода из моста изменёнными сосудами или опухолью, а причиной патологии у больных с рассеянным склерозом — образование бляшки в области чувствительного ядра тройничного нерва.
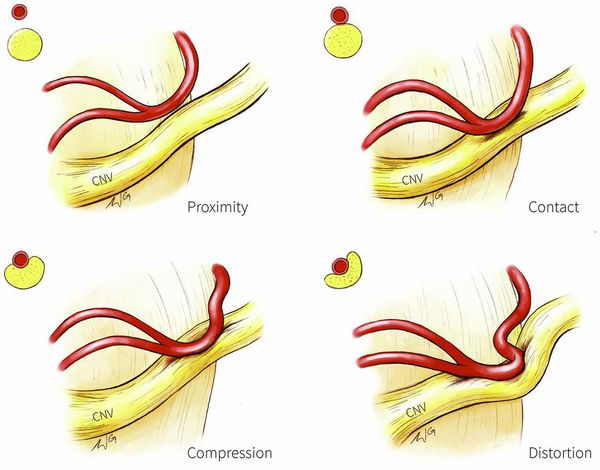
Сдавление корешка нерва
Предполагают центральную локализацию поражения на уровне понтобульбоспинальных центров, есть мнения о поражении в нисходящем корешке, связанном с ядром, или на уровне задних корешков. Имеющиеся патологоанатомические исследования, как правило, обнаруживали в гассеровых узлах изменения воспалительного или рубцового характера. Патологический очаг, изменяющий функцию узлов, влечёт за собой функциональные нарушения в расположенном выше зрительном бугре. Очаг раздражения в узле периодически под влиянием обычно внешних раздражений ведёт к возбуждению последнего с последующим возбуждением в расположенных выше центрах. Начавшись с одной точки, возбуждение затем распространяется по этим центрам. Далее сверхсильное возбуждение клеток сменяется торможением, которое распространяется в том же порядке, в каком происходила иррадиация болей. Результатом полного тормозного состояния является прекращение болей.
В этой схеме, объясняющей возникновение приступа пароксизмальной невралгии, имеется аналогия с эпилептическими припадками, только с той разницей, что реализация невралгических припадков ограничивается областью подкорки, и эти припадки никогда не ведут к последующему разлитому торможению коры головного мозга. Впрочем, это бывает иногда и при истинной парциальной эпилепсии. Если исходить из данного положения, то станет понятным, что наслаивание новых раздражений ускорит наступление тормозного состояния, т.е. конца приступа. К этим приёмам обычно и прибегают больные для купирования приступа.[8][9]
Классификация и стадии развития невралгии тройничного нерва
Невралгия тройничного нерва бывает:
- первичной — истинной (эссенциальная или идиопатическая);
- вторичной — симптоматической:
- центральной;
- периферической (компрессионной).
Классификация по этиологическому фактору:
- травматическая НТН;
- инфекционная НТН;
- НТН в результате патологии обмена веществ в организме.
Классификация по уровню поражения:
- дентальная плексалгия;
- невралгия носоресничного нерва (синдром Чарлина);
- невралгия ушно-височного нерва (синдром Фрейя);
- синдром крылонебного узла (синдром Сладера);
- глоссофарингиальная невралгия;
- SUNCT-синдром;
- синдром поражения полулунного узла.
Классификация по нарушению функций:
- нарушение чувствительной функции тройничного нерва;
- нарушение двигательной функции тройничного нерва.
Осложнения невралгии тройничного нерва
Осложнения симптоматических вариантов НТН зависят в первую очередь от этиологии. При нейроинфекционных процессах, объёмных образованиях, аневризмах близлежащих сосудов, демиелинизирующих заболеваниях наиболее вероятны осложнения от основных заболеваний, вплоть до инвалидизации и летального исхода.
В случае идиопатической НТН чаще всего наблюдается переход в хроническую стадию: болезнь носит длительный характер, тянется непрерывно или с интервалами различной продолжительности, почти не поддаваясь окончательному излечению. Однако в некоторых случаях отмечают длительную ремиссию до 5-7 лет, но затем боли возобновляются. В периоды ремиссий типично щадящее поведение пациентов с НТН — они предпочитают жевать одной половиной рта, даже в тёплую погоду укрывают голову.
В начальных стадиях болезни, когда её причина установлена, соответствующее лечение может быстро ликвидировать воспалительный процесс без остаточных явлений в виде образования рубцов. Если рубцы образуются, рецидив болезни почти неизбежен — она приобретает хроническое течение.
В случае длительно протекающих невралгий нередки признаки нарушения трофики (питания) тканей в зоне иннервации нервного корешка, таких как сальность и истончение кожи. В случае НТН I ветви вероятны выпадение ресниц и бровей, вплоть до трофических язв роговицы. Кроме того в зоне иннервации снижается тактильная и/или температурная чувствительность.
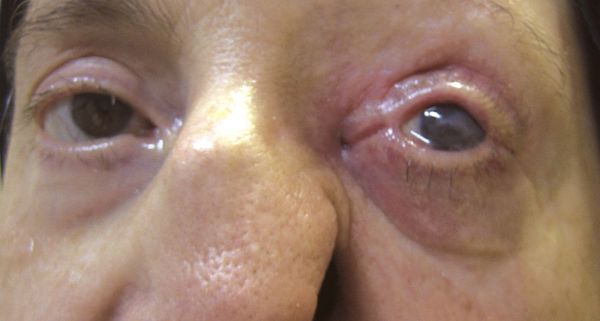
Осложнение невралгии тройничного нерва
Хронические лицевые боли, обусловленные НТН, приводят к снижению порога болевой чувствительности и могут быть «маской» скрытой депрессии. И наоборот, при длительно существующей хронической боли присоединяется депрессия, вследствие общности патогенетических механизмов.[11]
Диагностика невралгии тройничного нерва
Когда следует обратиться к врачу
При НТН посетить доктора нужно как можно раньше, так как в некоторых случаях боль может быть вызвана новообразованием, инфекцией или демиелинизирующим заболеванием.
Подготовка к посещению врача
Особая подготовка не требуется. Если у пациента есть результаты нейровизуализации, то снимки стоит взять с собой.
Инструментальная диагностика
В первую очередь при подозрении на НТН необходимо выполнить магнитную томографию или компьютерную томография головы с целью исключения серьёзной патологии.
Важно дифференцировать НТН с сирингомиелией и сирингобульбией, иногда начинающихся болями в области тройничного нерва, которые могут приобрести пароксизмальный характер. Наличие характерных для сирингомиелии симптомов и дефектов физического развития позволяют установить правильный диагноз.
Сирингобульбия
Иррадиирующие боли при заболеваниях придаточных полостей носа, зубов сравнительно легко дифференцируются от невралгии. Боли тупые, не носят пароксизмальный характер, исчезают бесследно после излечения вызвавших их заболеваний. Если после излечения боли не проходят, следует думать о невралгии. Смешение невралгии с болями, иррадиирующими из зубов, нередко ведёт к ошибочному диагнозу и удалению здоровых зубов.
Боли в районе первых ветвей тройничных нервов, наблюдаемые при тиреотоксикозах, необходимо относить к токсическим невралгиям. Они всегда двусторонние, часто сочетаются с затылочными болями, носят упорный характер. Специальное лечение обычно снимает эти боли.
Дифференциальная диагностика
Инфекционные невралгии тройничного нерва приходится дифференцировать с невралгиями неинфекционной этиологии. В пожилом возрасте такие невралгии могут быть обусловлены склеротическими изменениями отверстий, через которые проходят ветви тройничного нерва, с кровоизлияниями в нерв или гассеров узел.
Этиологический диагноз приходится ставить только на основании анамнестических данных. Клинические признаки могут быть сходны только при склеротическом поражении одной ветви, пароксизмы не так сильны и не приобретают широкой иррадиации. Невралгии, возникшие в результате оболочечных воспалительных процессов и неопластических процессов в области гассерова узла и корешков, тройничного нерва, кариозных заболеваний пирамидки распознаются сравнительно легко. При всех этих заболеваниях обычно в процесс вовлекаются другие черепные нервы: слуховой, лицевой, отводящий.[12][13]
Лечение невралгии тройничного нерва
Медикаментозное лечение
Медикаментозное лечение включает в себя приём антиконвульсантов. Лучше всего зарекомендовал себя карбамазепин («Тегретол», «Финлепсин»), который назначают по схеме, начиная со 100 мг, постепенно увеличивая дозу до 600-800 мг в зависимости от переносимости и наличия нежелательных явлений. Приём обычно длится 1-2 недели, далее, при улучшении состояния, отменяется, постепенно снижая дозировку.
Препаратами второго ряда являются баклофен, тизанидин и антидепрессанты, которые вначале назначаются в условиях стационара, а затем применяются в амбулаторных условиях с постепенной отменой при достижении улучшения.
Также дополнительно применяют витамины группы B и сосудистые препараты.
Используют блокады анестетиками в местах выходов соответствующих ветвей тройничного нерва, акупунктуру и остеопатические методы коррекции.
Физиотерапия
Из физиотерапевтических методов в остром периоде заболевания и во время приступа местно используют умеренное тепловое и/или ультрафиолетовое воздействие. Широко применяют курсовое воздействие диадинамическими токами, которые оказывают обезболивающее и противовоспалительное воздействие. В упорных случаях возможно использование анальгетиков типа прокаин, тетракаин, эпинефрин.
В подостром периоде положительно зарекомендовал себя эндоназальный электрофорез 4% раствора прокаина и 2% раствор витамина В1.
В случае хронических форм НТН показан массаж лица, грязевые или парафин-озокеритовые аппликации на воротниковую область.
Многообещающие перспективы сосредоточены на использовании ботулинического токсина.[18]
Хирургическое лечение
При неэффективности консервативной терапии показаны нейрохирургические методы лечения:
- невротомию или нервэктомию (перерезание или удаление нерва);
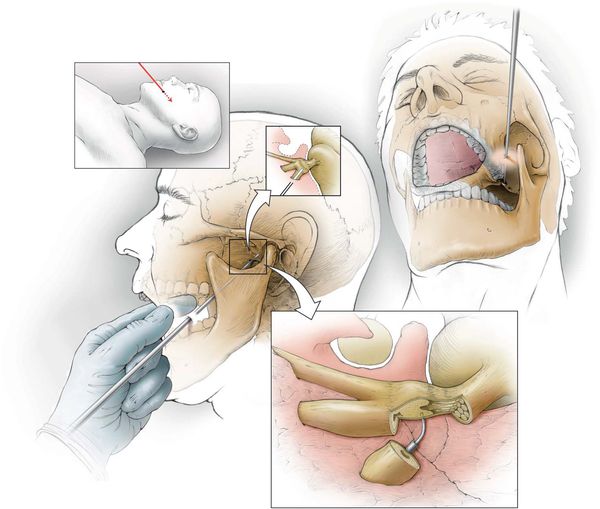
Невротомия
- клипирование аневризматически расширенных артерий — на мешотчатое расширение артерии накладывается металлическая скобка, прекращающая кровоток в этом расширении;
- ликвидация сдавления нерва в костных каналах внутри черепа — частично удаляются костные стенки канала;
- термическая коагуляция узла тройничного нерва;
- операции на гассеровом узле и чувствительном корешке тройничного нерва — электрокоагуляция, криодеструкция.[14][15][16][17]
Дополнительные методы лечения
Также используются когнитивно-поведенческая терапия, физические упражнения, релаксация, биологическая обратная связь, окклюзионные шины и трейнеры, массаж и многое другое как дополнительные методы помощи при хронических лицевых болях.[19]
Как снять боль при невралгии тройничного нерва
Самолечение при невралгии тройничного нерва может навредить пациенту. Уменьшить и предотвратить вероятность новых приступов можно, если своевременно лечить воспалительные и инфекционные заболевания, уменьшить психоэмоциональное перенапряжение, соблюдать режим труда и отдыха, не злоупотреблять алкоголем, острыми и горячими блюдами.
Прогноз. Профилактика
Прогноз эффективности лечения и длительности ремиссии зависит от степени нарушения тройничного нерва, своевременности начатого лечения, а также возраста пациента. Бесспорно, наилучший прогноз восстановительного лечения НТН можно ожидать при вторичных симптоматических проявлениях, когда причина не вызывает сомнения и хорошо поддаётся соответствующей терапии (например, одонтогенная или инфекционная НТН). При идиопатических НТН, этиология которых не ясна, курация наиболее затруднительна.
Профилактика прозопалгий имеет большое значение вследствие малых надежд на полное излечение хронических форм невралгий, поэтому профилактические мероприятия, в основном, сводятся к своевременному лечению заболеваний, которые могут провоцировать развитие НТН. Особое внимание необходимо уделить санации зубов, лечению ринитов и гайморита.
Важным условием профилактики является отсутствие переохлаждений и сквозняков. Необходимо избегать психотравмирующих факторов, закаляться. Немаловажная роль в профилактике принадлежит саногенезу, так как любое интеркуррентное заболевание как инфекционного, так и соматического плана, приводящее к ослаблению защитных сил организма, может привести к обострению НТН.[20][21]
Воспаление тройничного нерва
Гимранов Ринат Фазылжанович
Невролог, нейрофизиолог, стаж — 35 лет;
Профессор неврологии, доктор медицинских наук;
Клиника восстановительной неврологии.Об авторе
Дата публикации: 1 марта, 2020
Обновлено: 23 сентября, 2024
Воспаление тройничного лицевого нерва – не смертельное, но крайне неприятное заболевание, главный признак которого – приступы сильной боли в области лица, верхней и нижней челюстей.
При своевременных мерах, проходит бесследно. Однако может оставить после себя паралич (частичный или полный) мимических мышц с больной стороны.
Приступы боли, возникающие в области лица, как правило, в холодное время года или после посещения стоматолога, требуют тщательной диагностики и последующего комплексного лечения. [1]
Воспаления такого типа вторичны, то есть их появление спровоцировано другим заболеванием или манипуляцией с прилегающими к нерву костями, мышцами. Поэтому устранить их возможно, только вылечив первоначальную проблему. Как, в принципе, и невриты, нейропатии другой локализации.
Содержание статьи:
- 1 Причины
- 2 Симптомы
- 3 Диагностика
- 4 Лечение
- 4.1 Физиотерапия в лечении неврита тройничного нерва
- 4.2 Лекарственный компонент при неврите тройничного нерва
- 5 Профилактика и возможные последствия
- 6 Список использованной литературы
Причины
Спровоцировать развитие неврита тройничного нерва способна масса причин. [2] Как правило, это – инфекции бактериального характера, так или иначе задевающие волокна этого пучка.
Точный список учёные и врачи составляют до сих пор. Но есть и известные проблемы, вызывающие воспаление тройного лицевого нерва:
- ВИЧ/СПИД;
- туберкулёз;
- гипертония;
- аномалии и травмы костей черепа;
- инсульт;
- герпетическая инфекция;
- отравления, интоксикации;
- переохлаждение головы;
- повышенное внутричерепное давление, часто вызываемое остеохондрозом;
- колебания гормонального фона у женщин, особенно в период беременности;
- воспаление дёсен, больше в области зубов мудрости;
- стоматологические манипуляции – при установке пломб, удалении корней зубов, случайно задеваются нервные ткани, что приведёт к развитию воспаления.
Одной из частых причин в последние десятилетия врачи называют психосоматику. Сильный стресс или переживания по поводу произошедшей в прошлом ситуации могут сильно повлиять на самочувствие.
Также нередко происходит поражение герпетической инфекцией. Возбудитель, однажды попав в организм, уже не покидает ганглии. Повторные атаки сопровождаются болью, завершаются параличом.
Симптомы
Характерным симптомом неврита тройничного нерва является сильная боль в отдельной части головы, лица. Жгучие, стреляющие ощущения распространяются по мышцам и усиливаются при малейшем движении или прикосновении. [3]
Несмотря на то, что орган парный, как правило, признаки и симптомы воспаления тройничного (неврита тройного) нерва возникают на лице не слева, а справа, и у мужчин, и у женщин, что иногда видно на фото, несмотря на причины возникновения, и то, какое будет предпринято лечение.
Болевой синдром – не единственное проявление. Дополнительные признаки развития воспаления:
- резкие, быстро проходящие приступы боли, возникающие несколько раз за день, могут участиться до раза в 15 минут;
- появляется привкус металла во рту;
- увеличивается или падает выделение жидкостей: слизи в носу, слёз, слюны;
- возникают неприятные ощущения при давлении на дёсны;
- головная боль, локализованная, чем схожа с мигренями;
- мышечные судороги со стороны мимических мышц;
- повышение температуры тела, чувствующееся в очаге воспаления.
Постепенно сила боли и частота приступов будет возрастать. Конечным итогом станет гибель волокон, из-за чего в поражённых участках пропадает чувствительность, возникает паралич.
Без выявления и лечения причины, избавиться от проблемы навсегда не получится. Так как обезболивающие и противовоспалительные средства дают только временный эффект.
Диагностика
При возникновении неприятных ощущений на лице необходимо обратиться к неврологу. Доктор, в случае необходимости, направит вас к другим специалистам: отоларингологу, хирургу, стоматологу.
Часто бывает наоборот: люди приходят к неврологу после того, как стоматолог не увидит причины, вызывающей боль в зубах.
При диагностике воспаления тройничного (невралго неврита) лицевого нерва необходимо установить причину боли, а потом решать, что делать.
Многим пациентам диагноз ставится на основании описанных выше характерных симптомов.
Однако бывают сложные случаи. Тогда проводится комплексное обследование, в которое входят:
- общий и биохимический анализ крови;
- МРТ головы;
- КТ головы;
- рентген той части лица, в которой чувствуется боль;
- электронейрография. [4]
После выявления причин плохого самочувствия, оценки состояния тканей, лечащий врач выбирает наиболее действенные методы комплексной терапии, сочетая медикаментозные и физиотерапевтические приёмы.
Лечение
Если на лице начинает болеть кожа или зубы, без явной причины, появляются другие симптомы, вероятно, это воспалился тройничный (тройчатый) лицевой нерв, что нужно делать, как и чем лечить, может решать только врач.
При данном заболевании мало снять болевой эффект. Нужно найти и устранить первопричину подобного состояния, иначе пациенту будет становиться только хуже.
Такой диагноз требует комплексной терапии. В схему включаются физиотерапевтические средства, направленные на снятие воспаления с нерва, и медикаментозные препараты, избавляющие от первоначальной причины. [5]
При необходимости может быть применён оперативный метод избавления от боли.
Физиотерапия в лечении неврита тройничного нерва
Результативными физиотерапевтическими методами считаются:
- электрофорез с применением обезболивающих препаратов;
- периферическая магнитотерапия;
- лазерная терапия;
- сеансы УВЧ;
- воздействие ультрафиолетом;
- иглоукалывание;
- сеансы массажа.
- фонофорез, который проводят в любой момент, даже когда приступ в разгаре, метод снижает интенсивность боли, уменьшает вероятность скорого повторения;
Преимущественно, обострения этого заболевания происходит в холодное время года. Приступы беспокоят пациентов днём, в период активного использования мускулатуры лица.
Для каждого пациента набор процедур подбирается в зависимости от выраженности невралгии, причины её развития, частоты повторения приступов.
Лекарственный компонент при неврите тройничного нерва
Медикаментозная терапия подбирается так, чтоб снизить болезненные ощущения и убрать причину, спровоцировавшую развитие заболевания.
Для каждого случая лечение подбирается врачом, исходя из особенностей пациента, его реакции на тот или иной препарат.
В зависимости от причины, используют:
- противовирусные препараты;
- антибиотики;
- противовоспалительные средства;
- обезболивающие;
- противосудорожные средства (карбамазепин и другие);
- седативные препараты, если приступ болезни спровоцировал стресс.
Существует немало и народных средств, использующихся для снятия боли при воспалении троичного нерва. Но применять их самостоятельно опасно. Перед тем как прибегнуть к народному рецепту, посоветуйтесь с врачом. Есть риск, что вам воздействие средства принесёт только вред.
Профилактика и возможные последствия
Чтобы не переживать, что делать и чем лечить неврит тройничного нерва, который воспалился и болит, не думать о том, как снять неприятное состояние, следует проводить профилактику таких событий.
Врачи рекомендуют:
- своевременно санировать ротовую полость;
- лечить стоматологические проблемы, болезни носоглотки;
- избегать переохлаждений;
- меньше нервничать, стресс – это состояние, из-за которого снижается иммунитет, причина, почему и из-за чего воспаляется тройничный нерв на лице;
- закаляться и поддерживать тело в форме, принимать контрастный душ, заниматься спортом, совершать продолжительные прогулки;
- правильно питаться, организму должно хватать витаминов и необходимых веществ.
Если игнорировать симптомы воспаления тройничного (третичного) лицевого нерва, а лечение ограничить приёмом анальгетиков, заглушая боль препаратами, вероятно развитие осложнений.
Воспаление тройчатого нерва, в отдалённых и ближайших последствиях, может способствовать:

- расшатыванию зубов мудрости и коренных;
- постепенному атрофированию жевательных мышц;
- конъюнктивиту и кератиту вследствие нарушения секреции слёзной жидкости; [6]
- ухудшению состояния кожи за счёт нарушения трофики, питания её клеток;
- выпадению бровей, ресниц;
- раннему появлению глубоких морщин в уголках глаз, рта.
Неврит тройничного нерва — крайне неприятное из-за симптомов, но поддающееся комплексной терапии, заболевание, которое не стоит запускать.
- ^ MRI Findings in Varicella Zoster TrigeminalNeuritis Without Rash.Cordano C et al. Headache. (2018)
- ^ Степанченко, А.В. Типичная невралгия тройничного нерва / А.В. Степанченко. — М. : ВХМ, 1994. — 39 с.
- ^ Ceneviz, C. Myofascial pain may mimic trigeminal neuralgia / С. Ceneviz [et al] // Cephlalgia. — 2006. — Vol.26, № 7. — P. 899-901.
- ^ Гехт Б.М., Касаткина Л.Ф., Самойлов М.И. и др. Электромиография в диагностике нервно-мышечных заболеваний. — Таганрог: Изд-во ТРТУ — 1997.
- ^ Алексеева Д.А. Герпетические поражения черепно-мозговых нервов в оториноларингологии: современные методы диагностики и лечения. Дис. … канд. мед. наук. СПб 2010: 15-16.
- ^ Ocular inflammation induces trigeminalpain, peripheral and central neuroinflammatory mechanisms.Launay PS et al. Neurobiol Dis. (2016)
18+
Информация, представленная на сайте, не может быть использована для постановки диагноза, назначения лечения и не заменяет прием врача.
Была ли эта статья полезна?
- Да
- Нет
Вы можете подписаться на нашу рассылку и узнать много интересного о лечение заболевания, научных достижений и инновационных решений:
Приносим извинения!
Как можно улучшить эту статью?
Более подробную информацию, возможно уточнить у врачей-неврологов, на нашем форуме!Перейти На Форум
Leave this field empty
- →
- →
Как снять острую боль при невралгии тройничного нерва
Оглавление
Основным признаком невралгии тройничного нерва является острая продолжительная боль с одной стороны лица, заставляющая пациента задумываться над тем, как снять приступ и облегчить свое состояние. Боль может продолжаться как 20-30 минут, так и 5-7 часов, а иногда и более суток. Приступ может быть выражен настолько, что человек буквально выпадает из привычного ритма жизни. В такой ситуации в ход идут не только препараты, рекомендованные врачом, но и подручные средства.
Первая помощь при болях
Очень сильная боль при невралгии тройничного нерва требует немедленного оказания первой помощи. Можно выделить несколько способов, которые помогут справиться с ней:
- Используйте лед или холодный компресс на область лица, где ощущается боль. Подробнее о том, где может болеть при поражении тройничного нерва мы говорили в статье «Как болит тройничный нерв. Причины боли и ее лечение».
- Обеспечьте полный покой. Нужно покинуть шумное помещение, уединиться в комнате.
- Примите удобную позу, чтобы снизить давление на нерв. Можно лечить на спину на высокую подушку.
- На кожу лица нанесите тонкий слой Меновазина. Он облегчит боль по ходу пораженной ветви за счет содержания анестетиков.
- Используйте местно мази с анальгетиками или НПВС.
- Попробуйте расслабляющие техники, такие как глубокое дыхание и медитация, для снятия напряжения. Важно понимать, что психоэмоциональное состояние напрямую сказывается на работе нервной системы и на состоянии тройничного нерва в частности. Об этом мы говорили в статье «Как психосоматика влияет на болезни тройничного нерва».
Важно помнить, что эти методы способны только временно облегчить боль. Для эффективного лечения невралгии тройничного нерва и предотвращения болевых приступов мы рекомендуем обратиться к врачу для определения подходящего лечения, включая применение лекарств или хирургических методов.
Препараты первой помощи
Пользоваться препаратами для устранения болей при невралгии можно только после посещения врача. Только специалист сможет определить причины невралгии и исходя из нее подобрать лечение. Если же без ведома врача применять анальгетики или НПВС, можно «стереть» симптомы основного заболевания, которое без лечения может нести серьезную опасность для здоровья и жизни человека.
В случае, когда нет возможности сразу попасть на прием к неврологу, можно воспользоваться безрецептурными препаратами:
- Диклофенак таблетки 50 мг 2-3 раза в сутки.
- Ибупрофен таблетки 200 мг 3-4 раза в сутки.
- Налгезин таблетки 275 мг 2-3 раза в сутки.
Перед посещением врача рекомендуется прекратить прием обезболивающих и противовоспалительных средств, чтобы специалист мог по имеющимся симптомам поставить точный диагноз.
Если же врач подтвердил невралгию, бороться с приступами нужно препаратами, которые назначил невролог.
Для устранения болей при невралгии тройничного нерва могут назначаться следующие препараты:
- Карбамазепин (Финлепсин) — препарат, который используется для лечения эпилепсии. Однако он также эффективен при лечении невралгии тройничного нерва за счет выраженного обезболивающего эффекта. Примечательно, что средство используется для дифференциальной диагностики с другими болевыми синдромами лица. Купирование болей во время приема антиконвульсантов в течение первых суток подтверждает невропатию. Здесь стоит отметить, что невропатия это общее название и невралгии тройничного нерва, и неврита (воспаления). Заболевания имеют сходства, но механизм их развития отличается. Подробнее о воспалении мы говорили в статьях «Все о воспалении тройничного нерва — симптомы и лечение» и «Симптомы неврита тройничного нерва, их причины и лечение». Антиконвульсанты будут эффективны при любых невропатиях тройничного нерва. Об этом мы говорили в статье «Симптомы и лечение невропатии тройничного нерва». Данные препараты применяются как экстренная помощь однократно.
- Есть и другие противоэпилептические препараты, такие как Дифенин (Фенитоин), которые иногда используются в лечении невралгии тройничного нерва, если Карбамазепин неэффективен.
- Габапентин (Габагамма) может оказывать положительный эффект в лечении невралгии, вызванной рассеянным склерозом.
- Этосумсимид (Суксилеп, Ронтон) принимается в дозе 0,25 г в сутки. Постепенно дозу увеличивают до 0,5-1,0 г в сутки (в 3-4 приема), затем держат ее на этом уровне несколько дней и постепенно снижают до 0,25 г в сутки. Лечение продолжается в течение 3-4 недель.
- Также проводится курс лечения никотиновой кислотой. Кислоту вводят внутривенно в виде 1% раствора, начиная с 1 мл (разводят в 10 мл 40% раствора глюкозы). Дозу ежедневно увеличивают на 1 мл, достигая 10 мл (на десятый день лечения), а затем ежедневно снижают на 1 мл и заканчивают введением 1 мл препарата. Следует помнить, что никотиновую кислоту нужно вводить медленно, после приема пищи, в положении лежа, чтобы избежать снижения артериального давления.
- Витамины группы В (Мильгамма, Нейробион), биогенные стимуляторы (ФИБС, алоэ, биосед, пелоидин), гипотензивные и спазмолитические средства.
- Антигистаминные препараты назначаются для усиления действия антиконвульсантов — внутримышечно вводят 2 мл 2,5% раствора дипразина (пипольфена) или 1 мл 1% раствора димедрола на ночь.
- При тяжелых формах невралгии рекомендуется применение натрия оксибутирата (за исключением пациентов с глаукомой). Вводят 20% водный раствор в ампулах по 10 мл. Препарат вводят внутривенно (1-2 мл в минуту) 1-2 раза в сутки.
- Баклофен снимает мышечный спазм и обладает обезболивающим эффектом при невралгии тройничного нерва. Он доступен в виде таблеток, что облегчает прием.
Список препаратов можно продолжать далее. В частности, встречаются отзывы про препарат Дексаметазон. В то же время, он чаще назначается при неврите, особенно при воспалении глазничной ветви.
Физиолечение в остром периоде
При выраженной боли возможно применение физиотерапии, включая облучение лампой соллюкс, УФО, УВЧ-терапию, а также электрофорез с новокаином, димедролом и платифиллином на пораженную область лица.
Для облегчения болевого синдрома используются ультразвук или фонофорез с анальгином на область пораженных ветвей тройничного нерва в импульсном режиме. Продолжительность составляет 2-3 мин на пораженную зону и курсом лечения в 10-15 процедур.
Для сильных болей рекомендуется электрофорез. Курс лечения длится 6-10 дней, процедуры проводят 1-2 раза в день. Но важно учесть, что при применении токов противопоказания включают острые воспалительные процессы и лихорадочные состояния. Поэтому важно точно определить, неврит или невралгия имеют место.
Высокую эффективность показала реактивация нервных центров методом RANC.
Метод заключается в воздействии на активные точки в области трапециевидной мышцы, что влияет непосредственно на нервную систему. Метод может помочь справиться с острыми болями при невралгии тройничного нерва.

Нажимая на кнопку вы даете согласие на обработку ваших пренсональных данных
Ответим на любой интересующий вас вопрос о лечении тройничного нерва
Нажимая на кнопку вы даете согласие на обработку ваших пренсональных данных
Периневральные блокады от боли
Термин «периневральные блокады» не совсем точен, поскольку не подразумевает введение новокаина в периневрий (оболочка периферического нерва), а скорее относится к инфильтрационной анестезии путем создания депо раствора новокаина в тканях, окружающих нерв.
При проведении новокаиновой блокады следует учитывать возможность повреждения нерва иглой, что может привести к образованию кровоизлияний по пути нервных волокон и последующему рубцеванию тканей. Поэтому введение анестезирующего раствора внутри нерва следует избегать.
В периневральных блокадах, наряду с новокаином, используются гидрокортизон, кеналог, сочетание раствора новокаина с витаминами группы В.
В случае, если перечисленные методы не дают результата или изначально в ходе диагностики было определено, что причиной невралгии тройничного нерва является опухоль или иной повреждающий фактор, назначается хирургическое лечение. Подробнее об этом мы говорили в статье «Операции на тройничном нерве — как делают, отзывы пациентов».
Что нельзя делать при невралгии тройничного нерва
При воспалении тройничного нерва следует избегать следующих действий:
- Не применяйте горячие компрессы или тепловые процедуры на область воспаления. Тепло может усилить боль.
- Не давите на больное место или не массируйте его сильно. Это может вызвать дополнительную раздражение тройничного нерва.
- Избегайте резких движений, которые могут травмировать тройничный нерв. Постарайтесь ограничить активность и уменьшить нагрузку на больное место.
- Не употребляйте алкоголь или другие психоактивные вещества, так как они могут усилить боль при воспалении тройничного нерва.
Важно помнить, что в случае воспаления тройничного нерва необходимо обратиться к врачу для точного диагноза и назначения соответствующего лечения.
Лечение невралгии тройничного нерва
Нажимая на кнопку вы даете согласие на обработку ваших пренсональных данных
Задайте вопросы или запишитесь на лечение по телефону:
Или оставьте свои контакты и администратор клиники свяжется с вами в ближайшее время
Дата публикации: 16 октября 2023
1. Карлов В.А. «Невралгия лица» Москва «Медицина» 1991г. с. 160 – 163.
2. Мегдатов Р.С. «Невралгия тройничного нерва» Москва «Медицина» 1999г.
3. Ерохина Л.Г. «Лицевые боли» — М. Медицина, 1973г
В моей врачебной практике приходилось иметь дело с разными клиническими случаями. И большинство моих пациентов – это многолетние «хроники» с диагнозом: «невралгия тройничного нерва», которые приходили в «Центр вегетативной неврологии» после долгих поисков «своего» метода лечения, который бы избавил от страданий. Многие из них даже не надеялись на излечение (что могут лазеры и магниты, когда не помогают даже уколы сильнодействующих препаратов?), тем более, не предполагали, что причина их заболевания окажется совсем другой…
Помню, как в ноябре 2011 года к нам обратился мужчина шестидесяти трех лет, который к тому времени полгода питался только супами из холодильника, потому что твердая или горячая (даже чуть теплая) еда провоцировала выраженные приступы лицевой боли.
А началось все так.
Однажды, в начале июня, без видимой причины у него возник сильный «прострел» в верхней челюсти слева. Затем несколько дней никаких симптомов не было. Но уже через неделю это был измученный бессонницей человек, который испытывал непрекращающуюся ноющую боль в левой половине лица. И на ее фоне периодически возникали те самые «прострелы».
Он прошел обследования в нескольких клиниках, выдернул два зуба, которые могли, по мнению специалистов, быть причиной его жалоб. Но боли не прекращались.
Все проведенные медицинские обследования не выявили никаких изменений. Диагноз: «невралгия тройничного нерва» — был поставлен ему, что называется, методом исключения. Мужчина стал принимать финлепсин и кетаноф, но без эффекта. Облегчали состояние только высокие дозы обезболивающих и снотворные препараты.
При опросе выяснилось, что на протяжении целого года, предшествующего болезни, пациент находился в состоянии эмоционального стресса, связанного с возможностью потерять работу, был сильно перегружен, испытывал постоянное нервное перенапряжение. За несколько недель до первого «прострела» он перенес легкую ОРВИ. Скорее всего, именно этот факт стал «последней каплей», переполнившей бочку накопленных организмом стрессов.
Косвенным подтверждением этому стала термограмма лица и верхнего плечевого пояса, на которой нами были выявлены выраженные температурные изменения в проекциях крылонебного нервного узла и двух шейных симпатических ганглиев.
Мы провели 10 сеансов физиотерапии, которые проходили с выраженным обострением симтоматики (усиление боли, вялость, сонливость), и поэтому в процессе лечения дополнительно сделали три новокаиновые блокады.
В результате полностью прошли лицевые боли, исчезла реакция на горячую пищу, улучшилось общее самочувствие. В настоящее время мужчина продолжает работать, приступы не у него больше никогда не возникали.
В этом примере есть два очень важных, с моей точки зрения, показательных момента. Первый связан с «накоплением» отрицательных эмоций, которые приводят к перенапряжению вегетативных нервных центров. Это очень частая причина лицевой боли, которую почему-то не принимают во внимание, а ищут только «материальный субстрат» боли: опухоль, больной зуб, абсцесс и т.д.
Второй – с типичными признаками восстановления.
Дело в том, что при нормализации работы вегетативной нервной системы в ЦНС начинают преобладать процессы торможения, которые вызывают вялость, сонливость, а иногда сильную общую слабость. Человеку требуется несколько дней на то, чтобы выспаться, «прийти в себя», «накопить силы» и т.д.
Данные состояния чаще всего случаются во время нашего лечения, но могут возникать и в отделенные периоды. И это – очень хороший показатель того, что запущенная нами «функциональная регенерация» вегетативных центров продолжается…
А вот — редкий пример больной, которая попала в «Центре вегетативной неврологии» в кратчайшее, по нашим меркам, время, всего через три недели от начала заболевания.
Молодая женщина-доктор внезапно почувствовала «прострел» по внутренней поверхности левой щеки — от уха до угла рта… С каждым днем эпизоды резкой лицевой боли стали учащаться и приобретать характер приступов, после которых возникало чувство тяжести, «разбитости», а также онемение в правой руке и ложное ощущение отека половины лица.
Она консультировалась на нескольких институтских кафедрах, где еще совсем недавно проходила обучение, однако боялась признаться своим педагогам в том, что лицевые боли мучают ее не так сильно, как невероятный страх перед возможной парализацией…
Уже после первого сеанса нашей терапии и двух проведенных новокаиновых блокад все ее симптомы исчезли.
К сожалению, вынужден повториться, для нас это редкий случай. Столь выраженная положительная реакция на лечение может наблюдаться только тогда, когда пациент обращается к нам за медицинской помощью в острый период болезни, когда еще не сформировалась цепочка патологических изменений, приводящих к сильным и стойким приступам лицевой боли, требующим иногда двух или трех курсов физиотерапевтического лечения.
