Основы траволечения:
Еще со времен Гиппократа и Авиценны было известно об использовании ряда растений и овощей, богатых фитогормонами, в качестве контрацептивных средств или, наоборот, стимуляторов фертильности.
Фитогормоны могут проявлять свойства эстрогенов, андрогенов, кортикостероидов или прогестерона.
Наиболее многочисленна (несколько сотен) группа трав, содержащих фитоэстрогены — вещества, близкие по действию к женским половым гормонам. Из довольно известных лекарственных растений фитоэстрогены содержат хмель, шалфей, донник, клевер, солодка, душица, цветы липы, омела и многие другие.
Травы с андрогенной активностью (стимулирующие выработку в организме мужских половых гормонов): аир, борщевик, любисток, сельдерей, ярутка, сурепка и другие.
Широко применяются травы с прогестагенной активностью (стимулируют выработку в организме прогестерона). К ним относятся: витекс священный, прострел луговой, лапчатка гусиная, манжетка, малина и другие. Особо хочется отметить из растений этой группы витекс священный (народные названия — авраамово дерево, прутняк, agnus kastus), который стимулирует выработку гипофизом лютеинизирующего гормона (ЛГ), который в свою очередь стимулирует выработку прогестерона.
Реже используются травы с антигормональной активностью (подавляют синтез в организме половых гормонов). К ним относятся: воробейник лекарственный, синяк обыкновенный, окопник, чернокорень и другие.
Еще реже используются травы с антипрогестагенной активностью, которые блокируют выработку прогестерона (семена моркови, особенно дикой и другие).
Все чаще встречается бесплодие на фоне высокого уровня пролактина. Пролактин находится в обратной связи с прогестероном, поэтому назначаются травы с прогестагенным эффектом, замедляющие выработку пролактина гипофизом. Учитывая, что уровень пролактина повышает гипотиреоз, нужно добавить травы для коррекции функции щитовидной железы.
При иммунологическом бесплодии (когда женщина вырабатывает антитела против сперматозоидов мужа) хороший эффект наблюдается при лечении болиголовом обоих супругов одновременно.
Основные принципы траволечения:
1. Прежде, чем начинать пить травы, надо выяснить свой гормональный уровень. Для лечения бесплодия это, прежде всего — эстрадиол — на первую половину цикла и прогестерон – во второй фазе (6-7 ДПО). Но лучше сдать все гормоны
2. Точно определитесь, что нужно лечить, что корректировать, исправлять.
3. Чётко знайте показания и противопоказания для приёма трав.
4. Приём трав- фитогормонов не должен быть вместе с гормонами.
5. Лечение травами – длительное. Не надо ждать быстрого эффекта. Первые успехи должны появиться через 2-4 недели приёма. Длительность лечения связана с длительностью заболевания. Обычно курс составляет 1-3 мес.
6. Контроль уровня гормонов и периодическое узи органов малого таза при приёме трав обязателен – через 1-3 мес. приёма (или через 1-3 цикла приёма).
7. Во время менструации приём трав не желателен.
8. Травы с эстрогенным эффектом для лечения бесплодия назначаются также в I-ю, фолликулиновую фазу менструального цикла, но применять их нужно с 5-го по 15-й день менструального цикла (то есть с 5-го дня от начала менструации).
9. Травы с прогестагенным действием назначают во II-ю, лютеиновую фазу цикла, и применять их нужно с 15-го по 25-й день цикла.
10. Все травы пьются курсом не более 3 циклов с перерывом на 1 цикл.
11. Спиртовые настойки не следует делать на водке, желательно на 40-а процентном медицинском спирте (в тексте будут встречаться указания, заливать водкой — оставила для сокращения)
12. Ни какие травы не заваривают крутым кипятком, только горячей водой 70-80 градусов.
13. При приготовлении отваров, настой не кипятят на открытом огне, только на водяной бане.
Основные сокращения в тексте:
БМ-боровая матка
КЩ-красная щетка
М- менструация
ДЦ- день цикла (дней цикла)
БТ-базальная температура
МЦ- менструальный цикл
О- овуляция
Боровая матка (Ортилия однобокая)
C давних времен используют эту травку для лечения бесплодия. На вид она невзрачна, но польза в ней заложена огромная! Она обладает мочегонным, дезинфицирующим, сильнейшим противоопухолевым, рассасывающим и противовоспалительным действием.
БМ лечит гинекологические воспаления, непроходимость маточных труб, спаечный процесс, фибромиому и кисту матки, кистоз яичников, эндометриоз, полипы на матке, эрозию, маточные кровотечения, восстанавливает менструальный цикл, применяется при тяжело протекающем климаксе. Также БМ укрепляет плод и используется для предупреждения выкидыша, помогает при токсикозах беременности. Кроме того, она прекрасно лечит заболевания почек и мочевого пузыря: пиелонефрит и цистит, применяется при геморрое.
Следует помнить, что у женщин грудь и матка – тесно взаимосвязаны, даже говорят: «один орган», поэтому БМ применяют и при опухолях груди: мастопатии, фиброаденоме и др.
Используют БМ и в комплексном лечении злокачественных опухолей: рака молочной железы, рака матки.
БМ может помочь и мужчинам при воспалении предстательной железы – простатите. Так что, не только женщин она наградила своей лечебной силой!
БМ содержит: арбутин, гидрохинон, кумарины, витамин С, гидрохинон, смолы, флавоноиды, горькие вещества, сапонины, винную и лимонную кислоты, микроэлементы: титан, медь, цинк, марганец.
Продолжительность приема БМ при различных заболеваниях зависит от степени запущенности болезни. Травники считают, что на каждый год болезни нужно принять 200-250 мл настойки
Наиболее часты способы употребления:
Отвар: 1 столовая ложка травы на стакан горячей воды (не кипятка), кипятить на паровой бане огне 5-10 минут, настоять 3-4 часа, процедить. Принимать по 1 столовой ложке 4-5 раз в день.
Аптечную траву заваривать строго, как указано на пачке. На пачках различного производителя указывается различные способы заваривания, т.к. если присмотреться, то помол различен, отсюда и различность дозировки.
Настойка: пропорция 1:10
50 г травы залить 500 мл разбавленного да 40 градусов спирта (не водки), настаивать 3 недели в темном месте, процедить. Принимать по 15-30 капель 3 раза в день. Такое количество рассчитано примерно на 3 месяца приема. Или 1 ч.л. настойки разбавить 1 ч. л. воды и принимать 2 раза в сутки. Пить в течение 3-х месяцев, постепенно увеличивая дозу до 1 десертной ложки, потом до столовой.
Считается, что настойка (каплями, а не чашками) действует намного сильнее, чем водный р-р
Спринцевание: настаивают две столовые ложки травы на стакан кипятка в течение двух — трех часов.
В самом начале приёма БМ БТ может скакать, так как старые болезни могут снова напомнить о себе — это нормально. Через некоторое время, как правило, через месяц приёма, БТ нормализуется, если нет, конечно, каких-то серьёзных заболеваний.
БМ, как и Красная щётка имеют свойство в начале приёма провоцировать застойные заболевания.
БМ ни в коем случае не блокирует овуляцию, нужно не забывать, что наличие ановуляторных циклов это норма, а не патология! При приеме БМ в течение всего цикла, возможен сдвиг дня О.
БМ подходит тем, у кого слишком большой эндометрий, т.е. присутствует гиперплазия эндометрия, а это бывает из-за повышенных эстрогенов.
БМ способствует уменьшению или даже исчезновению миом. А т.к. одной из причин возникновения миом считается гиперэстрогения, то наверняка можно сказать, что БМ способствует понижению эстрогенов, поэтому при пониженном уровне эстрогенов рекомендуется прием БМ только во 2-й фазе МЦ и проводить контрольные исследования уровня гормона, для определения влияния травы на ваш организм.
БМ можно начинать пить с любого дня цикла, не дожидаясь, начала нового цикла. БМ всегда пьют до того момента как не придут месячные, не ориентируясь на график. Влияние БМ на менструацию у всех разное, она может стать более обильной, либо более болезненной (что редко), либо скудной. Все зависит от индивидуальных особенностей организма.
БМ только укрепляет наступившую беременность, поэтому не рекомендуется резко прекращать принимать БМ при наступлении беременности, а, постепенно снижая дозировку, свести прием на нет.
БМ благотворно влияет на кисты яичников, рассасывая их, в этом случае возможен прием травы весь МЦ, начиная с последнего дня выделений.
БМ можно принимать при повышенных андрогенах. Кстати, повышенные мужские гормоны очень плохо влияют на плод, особенно если это мальчик и часто бывают замершие беременности и выкидыши из-за такого рода нарушений. Для поддержания 2-й фазы пьют БМ при нормальном прогестероне, и Утрожестан(Дюфастон) — при низком.
БМ рекомендуется для выравнивания гормонального фона при незначительных нарушениях.
Противопоказания:
Не рекомендуется прием БМ, при диагнозе — непроходимость маточных труб, так как возможно развитие внематочной беременности.
БМ можно, но не рекомендуется принимать совместно с ОК, если нужно избавиться от воспалений, инфекций в мочеполовой системе, но не в случае планирования беременности именно в этом цикле.
Не рекомендуется одновременный прием БМ с шалфеем (хотя возможен).
Если БМ при приёме натощак вызывает острые неприятные длительные ощущения (например при гастрите), то рекомендуется принимать после еды через 20-30 минут, лечебный эффект несколько слабеет но не теряется, однако дозу увеличивать не рекомендуется. Редко возникаю головные боли, мигрень. Так же БМ в первый цикл может вызвать задержку менструации.
БМ не принимают совместно с препаратом Эстрожель, т.к. он содержит эстроген. Препарат принимаю в 1-ю фазу, а БМ во 2-ю. БМ пить только после окончания приема эстрожеля.
По отзывам форумчан можно сделать выводы, что при употреблении БМ можно наблюдать следующие изменения: удлинение или укорачивание циклов в разные стороны, обострение хронических заболеваний в начале приема, усиление менструальных выделений, снятие ПМС, улучшение графика БТ, наступление овуляции, нормализация разницы температур и, наконец, наступление беременности!!!
Шалфей лекарственный
Особое влияние оказывает на гормональную функцию женщин. Известно, что шалфей уменьшает болезненность менструаций, способствует зачатию ребенка при бесплодии, а при кормлении грудью помогает прекратить лактацию. Шалфей рекомендуют при нарушениях менструального цикла. Вяжущие свойства растения способствуют замедлению кровотечений, а эстрогенный эффект шалфея делает его отличным лекарством при климактерических проблемах, особенно при приливах.
Шалфей — это фитоэстроген, вещество растительного происхождения, по химической структуре сходный с эстрогеном, вырабатываемым организмом человека. Эстроген — женский гормон, участвующий в формировании фолликула.
Подходит тем, у кого низкий уровень эстрогенов, маленький эндометрий и плохо растут фолликулы — но когда его пьешь, овуляция может отодвинуться на непредвиденный срок и соответственно возникнет обманчивая задержка менструации.
Шалфей рекомендуют пить в первую половину цикла (после окончания менструации в течение 10-11 дней, приблизительно до начала овуляции) утром натощак и вечером перед сном и только тем женщинам, у которых понижен собственный эстроген. Избыток этого гормона приводит к лопанью яйцеклетки раньше времени.
Во время приема шалфея при недостатке прогестерона в 1-й фазе можно принимать Дюфастон или Утрожестан.
Следует помнить об умеренности в использовании шалфея: может появиться аллергия, большие дозы могут привести к отравлению.
При приёме шалфея 1-я фаза может, как увеличиваться, так и уменьшаться, это зависит от уровня собственного эстрогена в крови. Для того чтобы пить шалфей нужно знать свои гормоны в первой фазе. И самое главное: занимаясь таким самолечением, нужно прислушиваться к своему организму, он сам намекнет какой-нибудь пробочкой, что что-то не так.
Наиболее часты способы употребления:
Шалфей может продаваться как в листьях россыпью, так и в пакетиках
Листья шалфея заваривать так: 1 ч. л. на стакан горячей воды, настоять 15 мин. Процедить. Принимать по 1/3-1/4 ст. за 20 мин до еды 3-4 раза в день, но не на ночь. Каждый день заваривать новую порцию.
В пакетиках заваривать 1п. на стакан воды применять по ½ 2 раза в день или ⅓ на 3 приема.
Не рекомендуется приготовление спиртовой настойки, хотя существуют рецепты:
50 грамм на 0.5 литра сорокопроцентного спирта. Настаивать 21 день и больше, пенится, зеленая, потом коричневая и густая как ликер. Процедить. Пить по 1ч. л 2 раза в день.
Встречаются рекомендации приема настойки шалфея на вине.
Спринцевания: заваривать 1 столовая ложка на 1 стакан горячей воды.
Курс лечения 3 месяца и если беременность не наступила, то сделать месячный перерыв, а затем можно повторить курс.
Женщинам после 35 лет полезно проводить курс омолаживания: три раза в год по месяцу регулярно по утрам пить стакан настоя: 1 чайная ложка шалфея на стакан кипятка. Настаивать до охлаждения. Пить медленно, за 30-40 минут до еды. Можно добавлять лимон или мед.
При простудных заболеваниях часто назначают таблетки на основе шалфея, их можно применять в любую фазу цикла, так как количество экстракта травы в них не может повлиять на состояние плода, если наступила беременность
Шалфей можно и нужно принимать, если вы простужены, даже во время беременности, так листья шалфея обладают дезинфицирующим, противовоспалительным свойством, являются хорошим антисептиком и благотворно влияют и на простудное заболевание, с той лишь разницей, что использовать в качестве полоскания.
Шалфей обладает небольшим андрогинным эффектом (стимуляция выработки в организме мужских половых гормонов), и в больших дозах, подавляет ФСГ и гонадотропины.
Если совмещать шалфей с липой, результаты ускорятся и станут ощутимее.
Противопоказания:
При беременности шалфей строго противопоказан, особенно на ранних сроках — он повышает эстардиол и снижает прогестерон, а это ОЧЕНЬ ОПАСНО. Также нельзя принимать шалфей при кормлении грудью.
Шалфей строго противопоказан при поликистозе (результат избытка эстрогенов), надо сначала увеличить прогестерон, чтоб под его действием, все, когда-то не совулировавшие фолликулы из кист перешли в желтое тело и погибли, а затем уже пить шалфей и растить новые фолликулы. От избытка эстрогенов поликистоз только усугубляется.
Шалфей нельзя принимать при гипотиреозе (длительный, стойкий недостаток гормонов щитовидной железы), он показан при гиперфункции щитовидки. Можно заменить другими фитоэстрогенами — например, хмель или липа или лист малины.
Шалфей, и любые травы, ровно, как и лекарства, обладающие эстрогенным эффектом при миомах и эндометриозе — категорически нельзя!
Шалфей категорично запрещено пить при повышенном эстрогене.
Так как шалфей помогает подрастить фолликулы, то в случае, если у вас и без его приема они растут хорошо, шалфей пить нельзя, так есть вероятность того, что фолликулы перерастут, но не лопнут и преобразуются в кисты. Шалфей при недостаточности прогестерона может вызвать персистенцию (перерождение фолликулов в кисты).
Если во время приема шалфея возникают неприятные ощущения, лучше сразу прекратить прием.
По отзывам форумчан можно сделать выводы, что прием шалфея способствует повышению уровня гормона эстрогена, утолщению эндометрия, яичники начинают самостоятельно овулировать и как следствие наступает беременность.
Красная Щётка (родиола четырехчастная, родиола четырехчленная, родиола четырехнадрезанная).
Применяется КЩ при олигоспермии, ослаблении потенции, бесплодии (мужском и женском), половой холодности, нарушениях менструального цикла, аднексите, климаксе, мастопатии, поликистозе и кистах яичников, гипотиреозе, мастопатии и других гормональных нарушениях. Повышает умственную и физическую работоспособность. Рекомендуется при онкологических заболеваниях, улучшает состав крови. Повышает устойчивость к инфекционным заболеваниям.
Из всех известных в настоящее время растений и медицинских препаратов КЩ обладает высочайшими иммунными и адаптогенными свойствами для восстановления организма. В ней содержатся антоцианы и бетаины, что придает ей красный вид.
В народной медицине Алтая КЩ используется женщинами для лечения мастопатии, миомы и фибромиомы матки, эрозии шейки матки, кистоза матки и яичников, эндометриоза, болезненных и нерегулярных месячных циклов, также отсутствия месячных, связанных с гормональными нарушениями, кровотечений, опухолей различной этиологии.
КЩ способствует устранению эндокринных нарушений: зоба, заболеваний надпочечников, лимфоузлов, почек и др.
КЩ обладает выраженным кровоостанавливающим и мягким тонизирующим действием. Снимает спазмы сосудов головного мозга (предпочтительнее ноотропина, имеющего ряд противопоказаний).
Наиболее часты способы употребления:
Настойка: 50 г сухого корня измельчают, заливают качественной водкой (500 мл), настаивают в темной стеклянной посуде не менее 30 дней в темном месте, периодически взбалтывая. Процеживают. Принимают по 30-40 капель (неполная чайная ложка) 3 раза в день за 30-40 минут до еды. Курс лечения 30 дней. Затем через некоторое время (10-15 дней) курс повторяют.
Отвар: 1 столовую ложку сухого измельченного корня заливают 300 мл воды и кипятят 5 минут в закрытой посуде, затем дают настояться не менее часа. Принимают по 100 мл 3 раза в день за 30-40 минут до еды с чайной ложкой натурального меда. Курс лечения 30-45 дней.
Спринцевание: 1 ч.л. настойки на 0,5 л теплой кипяченой воды. Спринцеваться утром и вечером по 10-15 минут. Курс лечения 7 дней. Затем 7 дней перерыв, повторить при необходимости 2-3 курса.
КЩ — природный адаптоген (препараты природного происхождения, способные повышать неспецифическую сопротивляемость организма к стрессу)
КЩ — одно из лучших средств для поднятия и защиты иммунитета.
Эффективность в лечении КЩ выше в тех случаях, когда она применяется с такими травами, как боровая матка, грушанка, зимолюбка, красный корень, а также болиголов, волчье лыко, княжик сибирский, каштан конский и т.д.
КЩ — благотворно действует на течение второй фазы менструального цикла (т.е. должна приниматься уже после того, как закончен прием шалфея), в течение 12 дней после овуляции. Так же как и Боровая матка предотвращает воспалительные процессы.
Принимать лучше с чайной ложкой меда.
Возможен совместный прием с шалфеем в первой фазе, если необходимо подлечить еще какое-либо заболевание (напр. миома)
Эффект КЩ, можно усилить, сделав сбор с другими адаптогенами: элеутерококком, левзеей, родиолой розовой, аралии, заманихи, лимонника. Из предварительно измельченных растений готовят сбор в пропорции 1:1. Две столовых (с верхом) ложки заливают 1 литром кипятка, настаивают ночь в термосе, принимают в течение дня. Курс лечения — 2 месяца. Противопоказания к приему те же, что и для КЩ.
Боровая матка и КЩ дополняют и усиливают свойства друг друга.
Их можно настоять и принимать вместе: по 25 г боровой матки и КЩ на 0,5 л водки. Настоять 2 недели. Принимать по 1 чайной ложке с водой 3 раза в день до еды.
Другие способы совместного приема Боровой матки и КЩ: очень важно соблюдать режим приема и избегать передозировки.
Прием этих двух трав всегда делается в четыре этапа. Каждый этап длится 2 недели. Обязательный перерыв между приемами длится от одной до двух недель, в зависимости от самочувствия. В процессе лечения следует использовать водные настои. Прием производится натощак 3 раза в день: утром — до 9:00, в обед за 1 час до еды, вечером — в 19:00. Настой принимается по 1 ст. ложке с небольшим количеством натурального меда.
Если после лечебного курса остаются симптомы болезни, то перед повторным курсом следует сделать месячный перерыв, в течение которого можно попить настои Грушанки завариваемой и принимаемой по такой же схеме.
Курс лечения рассчитан на 70-100г. Боровой матки и 70-100 г. КЩ
Противопоказания:
Несовместим прием КЩ с гормонами (синтетическими и природного происхождения). Из трав это: хмель, клевер, солодка, дурнишник и другие гормоносодержищие травы.
Нежелателен приём щётки при артериальном давлении выше 180/100, т.к.
Строго противопоказан прием КЩ во время беременности, так как обладает абортивным действием.
Передозировка может вызвать сонливость, заторможенность.
Стандартные схемы приема:
При низком уровне эстрогена, плохом созревании фолликулов:
1-я фаза- шалфей
2-я фаза (или весь цикл)- боровая матка
При раннем климаксе:
Боровая матка, красная щётка весь цикл. Сначала маленькие дозами, постепенно увеличивая до нормальных, можно в травы добавлять немного корня лопуха (очень хороший стимулятор)
После выравнивания цикла при необходимости в 1-ю фазу вводят шалфей.
При повышенном пролактине:
Пролактин находится в обратной связи с прогестероном, поэтому назначаются травы с прогестагенным эффектом. К ним относятся: витекс священный, прострел луговой, лапчатка гусиная, манжетка, малина и другие. Витекс священный или прутняк в виде настойки продается препаратом «Циклодинон».
Компоненты препарата оказывают нормализующее действие на уровень половых гормонов. Действие препарата приводит к снижению продукции пролактина и устранению гиперпролактинемии. Нормализация синтеза и соотношения гонадотропных гормонов приводит к нормализации второй фазы менструального цикла.
Циклодинон можно совмещать с шалфеем и Боровой маткой.
При спайках:
Можно пить Спорыш, но только до овуляции и под контролем тестостерона и ДГЭА-С. Можно вместе с шалфеем (2ст.л. спорыша + 2ст.л. шалфея на 2 стакана воды кипятить на водяной бане-15 мин. и принимать за 30 минут до еды по полстакана)
Улучшает флору, помогает от эрозии.
Во второй фазе пить не желательно, так как усиливает сокращения матки. Особенно эффективен в сочетании с боровой маткой.
Настой: 3 ч. ложки травы спорыша на 2 ст. кипятка, настоять 4 часа, пить по пол стакана перед едой 3-4 раза в день.
При воспалении яичников и бесплодия:
можно использовать настой мать-и-мачехи с другими травами. Для этого смешайте по 50 г листьев мать-и-мачехи, цветов календулы, травы золототысячника, цветов ромашки аптечной, травы донника. Залейте 2 ст. ложки смеси 0,5 л кипятка, затем настаивайте 2 часа. Процедите и принимайте по 1/3 стакана 6 раз в день. Курс лечения — 1-2 месяца.
Для стимулирования и оздоровления яичников:
Сбор трав №1:
донник лекарственный (трава) 1 часть,
манжетка обыкновенная (трава) 2 части,
шалфей лекарственный (трава) 1 часть,
лабазник вязолистный (цветки) 2 части,
спорыш (трава) 1 часть.
Приготовить отвар из расчета 1 ст. ложка на стакан воды, выдержав на водяной бане 15 минут. Процедить. Долить воды до исходного объема. Пока отвар еще горячий, добавить в него 1,5 мл 10-процентной настойки родиолы розовой (золотого корня). Принимать по 1/3 стакана 3 раза в день до еды.
Сбор трав №2:
2 ст. л. череды,
1ст. л. тысячелистника,
1ст. л. пустырника, всё это залить
0,5л кипятка на 1 час, потом процедить,
настой пить утром, сразу после пробуждения и вечером перед сном по полстакана,
Пить эту настойку нужно ежедневно, ни в коем случае не пропускать дни, для регуляции гормонального фона. Пить весь цикл после окончания менструации и до начала следующей.
Во время беременности пить нельзя.
При поликистозе, от бесплодия, при ановуляции:
Применение шалфея не рекомендуется, либо в минимальных дозах и под контролем узи.
для 1-й фазы цикла, т.е. до овуляции: розмарин (способствует
овуляции, влияет на половую железу), полынь (способствует овуляции, выводит шлаки), цвет бузины (поддерживает фолликулостимулирующий процесс), листья малины (эстрогенный).
Для 2-й фазы цикла: манжетка (регулирует желтое тело), тысячелистник (гестагенный), крапива (выводит шлаки).
Так же возможна схема:
2-3 цикла попить боровую матку, сделать УЗИ контроль, чтоб убедиться, что есть результат (уменьшение количества кист), и пить БМ (а может даже и Дюфастон) пока кисты полностью не исчезнут, а затем в первую фазу вводить шалфей.
При гипотиреозе (длительный, стойкий недостаток гормонов щитовидной железы):
трава зверобоя, трава чистотела, плоды шиповника, корень солодки, корень дягиля, корень родиолы розовой, плоды дурнишника — поровну.
Корень левзеи, трава чистотела, семена льна, лист мать-и-мачехи, трава хвоща полевого, плоды дурнишника – поровну.
При СПКЯ:
возможно применение, как боровой матки, так и красной щетки. Рекомендуется чередовать по фазам в течение 3-х циклов. КЩ — первая, БМ — вторая.
Фитотерапия при острых и хронических аднекситах, для восстановления проходимости маточных труб:
Грушанка круглолистная. 1-2 чайные ложки сухих листьев грушанки на 1 стакан кипятка. Настоять, укутав 2 часа, процедить, отжать. Принимать по ½ стакана 3 раза в день. Настойка: 50 гр. листьев и стеблей грушанки на 0,5 литра 40 % спирта. Настоять 2 недели в темном месте. Принимать по 30-40 капель 3 раза в день.
При ановуляторных циклах: 1ст ложка сухих листьев подорожника большого (продается в аптеках) залить стаканом кипятка, укутав настоять 2 часа, процедить. Принимать по 1ст ложке 4 раза в день в первой фазе
Немаловажно употреблять в пищу как можно больше бобовых. Так, например стакан соевых зерен (около 200 г) дает примерно 300 мг фитоэстрогенов самого важного класса — изофлавонов. Исследования показывают, что регулярное потребление сои снижает частоту приливов, а также стимулирует размножение клеток слизистой влагалища, избавляя женщин от ее сухости и раздражения — обычных возрастных изменений, осложняющих половую жизнь.
Дополнительные сведения по травам
РАСТЕНИЯ, ВЛИЯЮЩИЕ НА ПОЛОВУЮ ФУНКЦИЮ ЖЕНЩИН
Буквица лиственная, лекарственная — многолетнее травянистое растение семейства губоцветных, обладает эстрогенной активностью.
Водный перец — хорошее кровоостанавливающее
Гвоздика пышная и другие виды гвоздик семейства гвоздичных — многолетнее травянистое растение. Трава этого растения используется как регулирующее менструальный цикл и прерывающее беременность средство. Семена гвоздик вызывают выкидыш и ускоряют наступление менструации, поэтому противопоказаны при беременности.
Девясил пьют во второй фазе цикла для её поддержания в течение 7-14 дней. Применяют следующим образом. 1 ч. л. корней девясила залить стаканом кипятка, на водяной бане в течение 20 мин. Потом 4 часа настоять, процедить. Принимать по 1 ст. л за 30 мин до еды 3-4 раза в день. Можно использовать в течение 2-х дней (поставить в холодильник).
Эффект: Девясил меняет состав семенной жидкости — она становится более живучей (увеличивается количество ферментов, которые как бы консервируют сперматозоиды). А значит, попав во влагалище, сперматозоиды сохраняют свою активность не три дня, а неделю. Понятно, что вероятность зачатия увеличивается.
Зверобой продырявленный. Пьют при воспалениях половых органов (столовую ложку травы залить стаканом кипятка, кипятить 15 минут, процедить. Пить по 1/4 стакана 3 раза в день).
Кипрей узколистый, иван-чай — многолетнее травянистое растение семейства кипрейных. Кипрей применяют при олигогипоменорее.
Калина обыкновенная. Пьют как противовоспалительное средство, повышающее тонус мускулатуры матки. Отвар цветков (столовую ложку цветков заварить стаканом кипятка, кипятить 10 минут, пить по столовой ложке 3 раза в день).
Карагана лекарственная. Применяют отвар для спринцеваний при воспалительных процессах: столовую ложку травы залить стаканом кипятка, кипятить 15 минут, процедить.
Крапива обыкновенная — хорошее кровоостанавливающее
Любисток аптечный — многолетнее травянистое растение семейства зонтичных. Корень любистка употребляют при олигогипоменорее.
Полынь обыкновенная — многолетнее травянистое растение семейства сложноцветных. Полынь стимулирует менструации, возможно, вследствие содержания эфирного масла, применяется также при сахарном диабете. Полынь используется как противозачаточное и противовоспалительное (при воспалении придатков яичников) средство. Целесообразно также ее применение при задержке менструации, маточных кровотечениях.
Проломник северный — одно- или двухлетнее травянистое растение семейства первоцветных. Широко применяется в народной медицине в Западной Сибири. Во многих районах Тюменской области настой проломника северного используется как противозачаточное средство.
Подорожник большой. Отвар семян подорожника помогает в случаях, когда бесплодие спровоцировано воспалительным процессом в маточных трубах. Полезен отвар семян подорожника и мужчинам с целью улучшения подвижности сперматозоидов. Для приготовления отвара возьмите 1 ст. ложку семян подорожника, залейте стаканом кипятка и прокипятите на слабом огне пять минут, затем настаивайте в течение часа. Принимайте по 1-2 ст. ложки 3-4 раза в день, за полчаса до еды, в течение 1-2 месяцев.
Рябина амурская обыкновенная — дерево семейства розоцветных. Отвар коры или ягод рябины используют для остановки менструации и в качестве противозачаточного средства. В настое из листьев купают детей при кожных заболеваниях.
Ромашка, в народе называемая «маточной травой», нашла широкое применение в лечении гинекологических заболеваний. Половину 1 ч. л. сухих цветов ромашки залить 1/2 стакана кипятка. Пить 3 раза в день в горячем виде. Убирает спайки и помогает при воспалительных процессах.
Рута душистая — полукустарник семейства рутовых. Оказывает слабо выраженное гистогенное действие.
Софора желтеющая — многолетнее травянистое растение семейства бобовых. Усиливает функцию половых желез женщин.
Сурепица обыкновенная — однолетнее травянистое растение семейства крестоцветных. Обладает эстрогенным действием.
Спорыш (горец птичий). Многие женщины вылечились от бесплодия простым и доступным способом, и пили спорыш без меры, как чай.
Спорыш — мощнейшее мочегонное средство. Есть и противопоказания: при очень острых воспалительных процессах в мочевом пузыре и почках спорыш принимать только с киселем из льняного семени.
Противопоказан спорыш и больным гломёрулонефритом с нарушением почечной функции.
Так же отвар любой из трав (хвощ полевой, репешок аптечный, медуница обыкновенная). Растения завариваются из расчета 1 ст. л. на 200 мл воды. Прием по 1/3 стакана 3 раза в день. Ограничения: ишемическая болезнь сердца, тромбофлебит, ишемический инсульт и т.д., а также при повышенной свертываемости крови и болезни почек.
Тысячелистник обыкновенный. Готовят сбор: трава тысячелистника -20 г, лист шалфея -20 г, лист розмарина -20 г, кора дуба -40 г. Сбор залить 3 л воды, кипятить 30 минут, процедить. Ежедневно проводить по 2 вагинальных спринцевания при белях.
Хмель обыкновенный — экстракт из шишек хмеля оказывает эстрогенное действие, уменьшает половое влечение у мужчин.
Чернобыльник. Концентрированный отвар чернобыльника стимулирует большой выброс ФСГ (фолликулостимулирующего гормона, который стимулирует созревание фолликулов и выработку эстрогенов). А ФСГ стимулирует рост фолликула, в котором созревает яйцеклетка. Это происходит в первую фазу менструального цикла. Поэтому чернобыльник, как и другие травы с подобным действием, назначаются с 1-го дня менструального цикла в течении 10 дней (учитывая циклическую секрецию ФСГ и пик его выброса в норме).
Штокроза, мальва черная — многолетнее травянистое растение. Цветы штокрозы применяются при дисменорее, олигогипоменорее. Они сильнее действуют при применении в сочетании с листьями руты.
РАСТЕНИЯ, ВЛИЯЮЩИЕ НА ПОЛОВУЮ ФУНКЦИЮ МУЖЧИН
если есть проблемки с резвостью сперматозоидов и возраст не молодой, то рекомендуется прием Спеман – препарат на травах и иммуномодуляторах. Спеман пьют по 3-6 месяцев, чтоб результат был заметен, это БАД, мужчинам полезен.
Аир болотный — многолетнее травянистое растение семейства арендных, настой корневищ оказывает тонизирующее, общеукрепляющее действие. В восточной медицине он используется как средство, усиливающее половую функцию.
Аралия маньчжурская — кустарник семейства аралиевьгх. Оказывает возбуждающее, тонизирующее, общеукрепляющее действие, применяется при физической и умственной усталости, общей слабости, импотенции. Препараты из аралии препятствуют инволюции половых органов.
Барвинок малый — многолетнее вечнозеленое растение семейства кугровых. В народной медицине траву барвинка принимают при импотенции.
Бересклет европейский — стелющийся кустарник семейства бересклетовых. Используют для стимуляции половой функции, а также как противомалярийное и слабительное средство.
Болиголов пятнистый — двухлетнее травянистое растение семейства зонтичных. Ядовитое растение. В народной медицине настойку из листьев и семян применяют при поллюциях.
Борщевик рассеченный шерстистый, азиатский — многолетнее травянистое растение семейства зонтичных. Траву борщевика рассеченного используют при сексуальной неврастении, эпилепсии. Трава борщевика шерстистого снижает половую активность и приводит к бесплодию.
Бубенчик трехконечный — многолетнее травянистое растение семейства колокольчиковых. В тибетской медицине используют при импотенции.
Багульник сибирский — многолетнее травянистое растение семейства колокольчиковых. В тибетской медицине используют при импотенции.
Вербена лекарственная — многолетнее травянистое растение семейства вербеновых. В народной медицине применяется при импотенции.
Ветреница лесная — многолетнее травянистое растение семейства лютиковых. Траву используют при импотенции, задержке менструации.
Гвоздика — растение семейства гвоздичных. Различные виды гвоздики в народной медицине рекомендуются при импотенции.
Горец амурский, птичий — однолетнее травянистое растение семейства гречишных. Корневища горца амурского применяют как возбуждающее половую активность средство. В народной медицине корень горца используют для улучшения половой функции мужчин.
Горечавка крупнолистная — однолетнее травянистое растение семейства горечавковых. Отвар корней применяют для возбуждения половой активности.
Древогубец круглолистный — многолетняя лиана семейства древогубцевых. Семена растения используют при остановке менструации, а также как средство, повышающее половую активность.
Дурман обыкновенный — однолетний кустарник семейства пасленовых, растение ядовитое. В народной медицине дурман используют при нимфомании.
Девясил. Для улучшения качества спермы, советовали мужу принимать 1г витамина С в день, витамин Е- 4 раза в день, фолиевую кислоту — 3 раза в день. А ещё из народной медицины: есть измельченные корни и корневища девясила: заливают стаканом кипятка 1 ст. л. измельченных корней и корневищ девясила, доводят до кипения, кипятят 10-15 мин,
Способ применения: остужают и пьют в теплом виде по ст. л. через каждые 2 ч
Условия хранения: хранить в сухом прохладном месте. Настой в прохладном месте не более 2-х суток.
Женьшень обыкновенный, пятилистный — растение семейства аралиевых. Усиливает деятельность центральной нервной системы. Настойка женьшеня — эффективное средство для лечения больных с функциональными расстройствами половой функции.
Заманиха высокая — растение семейства аралиевых. Настойка корней и корневища близка по действию к женьшеню и применяется при импотенции.
Левзея сафлоровидная, маралий корень применяется как тонизирующее средство при импотенции.
Лотос орехоносовый — многолетнее травянистое растение. Корневища применяют как успокаивающее средство при поллюциях, судорогах.
Лук репчатый усиливает половую функцию. В народной медицине применяется при импотенции.
Любка двулистная. Клубни обладают свойством возбуждать половую активность и используются как тонизирующее средство, подобное женьшеню. Молодые клубни применяются при импотенции, старые — для прерывания беременности, нормализации менструального цикла и как противозачаточное средство.
Мелисса лекарственная оказывает благоприятное действие при угнетении деятельности нервной системы, повышенной половой возбудимости.
Норичник. Растение оказывает тонизирующее общеукрепляюше действие подобно женьшеню, усиливает сперматогенез, стимулирует половую функцию. При импотенции используются корневища.
Орех земляной оказывает тонизирующее действие, используется как спазматическое и седативное средство при поллюциях и недержании мочи, в больших дозах вызывает импотенцию.
Экстракт Горянки Стрелолистной.Способен повышать либидо, улучшать эректильную функцию, восстанавливать половое влечение, мужскую силу и остроту ощущений. С научной точки зрения действие препарата основано на освобождении тестостерона, который естественным образом увеличивает сексуальное влечение и выносливость. Горянка также стимулирует надпочечники, и усиливает выработку гормонов. Современные исследования также доказали что данное средство существенно увеличивает количество сперматозоидов и плотность спермы. Горянка стрелолистная также расширяет сосуды кровеносной системы, позволяя обогащенной гормонами крови циркулировать через чувствительные ткани.
Сильные боли во время менструации и обильные выделения — это не норма, говорят врачи. К тому же эти симптомы могут быть признаками эндометриоза — заболевания, от которого страдают миллионы женщин по всему миру.
Почему эндометриоз называют «болезнью карьеристок», можно ли вылечиться от него полностью и почему этому заболеванию часто сопутствуют депрессии, рассказала врач акушер-гинеколог Наталья Яковлевна Мышковская.

Наталья Мышковская,
врач акушер-гинеколог 1 квалификационной категории
медицинского центра «Блоссом клиник»
— Что такое эндометриоз?
— Эндометриоз — это дисгормональное, иммунозависимое и генетически обусловленное заболевание, характеризующееся доброкачественным разрастанием ткани, сходной по морфологическому строению и функции с эндометрием, но находящейся за пределами полости матки. Проще говоря, когда ткань, которая должна быть внутри полости матки, приживается и функционирует за ее пределами.
Разрастание ткани может быть не только в малом тазу: известны случаи, когда происходили поражения кишечника, глаз и даже головного мозга.
— Насколько распространено это заболевание в мире и в нашей стране?
— Эндометриоз — очень распространенное заболевание, и процент болеющих женщин во всем мире продолжает расти. В Беларуси порядка 20-30% женщин страдают от эндометриоза.
Однако точная распространенность заболевания неизвестна: многие женщины не обращаются к врачу, считая, например, такой симптом эндометриоза, как сильная боль во время менструации, нормой.

— Каковы причины возникновения эндометриоза и кто в группе риска?
— Заболеванию эндометриозом подвержены в основном женщины в возрасте 27-34 лет, но иногда его выявляют даже у девочек с первой менструацией (12-13 лет).
Болеют в основном жительницы городов (93% от всех выявленных случаев), работающие женщины (90% от всех выявленных случаев).
По этой причине эндометриоз называют «болезнью карьеристок». Дело в том, что женщина, которая делает карьеру, борется за свое «место под солнцем», подвержена стрессам и испытывает нервное напряжение. Это не может не отразиться на здоровье. Второй сопутствующий фактор здесь — поздняя беременность.
С другой стороны, в медицине известны случаи, когда при вскрытии мертвых плодов женского пола врачи находили очаги эндометриоза. Это говорит о том, что, во-первых, важен также наследственный фактор, во-вторых, этиология этого заболевания до сих пор остается в определенной степени загадкой. Тем не менее, лечению эндометриоза уделяется много сил и времени.
— По каким симптомам можно заподозрить эндометриоз?
— Для этого бывает достаточно одного или нескольких симптомов:
- хроническая боль в области таза, которая длится 6 месяцев и более;
- дисменорея (сильная болезненность во время менструации), негативно влияющая на качество жизни и повседневную активность, при этом боль практически не купируется приемом контрацептивов или обезболивающих;
- диспареуния — боль, появляющаяся во время и/или после полового акта;
- гастроинтестинальные симптомы, связанные с менструацией: боль в кишечнике, запоры или поносы;
- симптомы со стороны мочевой системы, связанные с менструацией: боль при мочеиспускании, появление крови в моче;
- бесплодие в сочетании с одним или более перечисленных симптомов.

В неясных случаях заподозрить эндометриоз поможет:
- наличие предменструальных мажущих кровянистых выделений за 2 дня до месячных;
- наличие эндометриоза у матери или сестры пациентки;
- депрессия, тревога, синдром хронической усталости;
- наличие аллергии;
- частые, иногда императивные (неконтролируемые) позывы к мочеиспусканию с болью или без нее.
Также частые мигрени — повод провериться на эндометриоз, поскольку наличие эндометриоза повышает вероятность возникновения мигрени практически в 4-5 раз.
— Как эндометриоз влияет на организм женщины?
— Симптомы эндометриоза сильно ухудшают качество жизни пациентки. Женщина живет в страхе, в ожидании боли, которая у некоторых начинается уже в середине цикла, усиливается к началу менструации и часто плохо снимается обезболивающими.
Важно знать, что женщины с диагнозом «эндометриоз» подвержены психическим расстройствам. Это:
- депрессии;
- тревожность;
- соматотрофные расстройства (ощущение, что «все болит»);
- самое частое — биполярное аффективное расстройство (БАР).
При БАР настроение женщины меняется от позитивного к упадническому, вплоть до апатии к жизни и рыданий. Повышается агрессивность.
Психические расстройства возникают не только из-за страха и ощущения боли, но и вследствие биологических изменений в организме.
Дело в том, что при эндометриозе из эндометриоидных гетеротопий происходит выделение жидкости, которая повышает чувствительность нервных окончаний. Получается, что в организме все буквально обострено: боль ощущается сильнее, настроение меняется резче и т. д.

— Как диагностируется эндометриоз?
— Сначала врач собирает анамнез: слушает женщину, что ее беспокоит. Далее бывает достаточно одного лишь ультразвукового исследования органов малого таза, чтобы поставить диагноз. Также очень точные результаты дает МРТ.
— Правда ли, что нельзя вылечить эндометриоз раз и навсегда?
— Да, увы, эндометриоз — это хроническое, рецидивирующее заболевание, диагноз на всю жизнь. Он не проходит сам, не исчезает после беременностей и родов. Мы можем улучшить качество жизни женщины, но победить болезнь полностью пока нельзя. В зависимости от планов пациентки (в том числе репродуктивных) врач назначает соответствующее лечение.
— Какое обычно предлагается лечение?
— Уже при наличии таких двух симптомов, как обильные и очень болезненные месячные, врачи имеют право назначать специальные препараты.
- При лечении эндометриоза на первом этапе назначаются нестероидные противовоспалительные препараты.
- Многим пациенткам необходимо принимать гормональные препараты: например, агонисты гонадотропин-рилизинг-гормона или прогестины.
- Тем женщинам, которые пока не планируют беременность, но у которых есть проявления эндометриоза, иногда назначают специальные гормональные контрацептивы.
Все моменты лечения обсуждаются с врачом.
Заниматься самолечением и назначать себе препараты самостоятельно при эндометриозе ни в коем случае нельзя.

— Можно ли пить обезболивающие препараты при эндометриозе?
— Можно, но они обычно либо не помогают, либо помогают временно. Долго их принимать нельзя. Как правило, назначаются нестероидные противовоспалительные препараты.
Рекомендуют в течение трех циклов за 3-4 дня начать использование свечей с обезболивающим эффектом. В отличие от таблеток, они не раздражают слизистую оболочку желудка и быстрее всасываются.
Но это временное снятие симптоматики. Продолжительное же лечение обсуждается индивидуально с врачом. Сейчас уже есть препараты, которые при эндометриозе женщина может принимать постоянно вплоть до 5 лет без перерыва, ощутимо улучшая на это время свое самочувствие.
- Еще раз важно подчеркнуть: болезненность и дискомфорт во время критических дней — причина обратиться к врачу. Такого быть не должно! Менструация — это физиология, которая не должна отвлекать женщину от жизни.
- В профилактических целях рекомендуется обязательно раз в год посещать гинеколога для полного обследования, куда входит осмотр на кресле, взятие определенных мазков, кольпоскопия и УЗИ органов малого таза.
Также стоит добавить к этому перечню УЗИ молочных желез.
Фото: Дмитрий Рыщук
По теме: Какие кожные болезни актуальны для детей летом?
Кистой яичника называют полость, внутри которой скапливается жидкость. Образование имеет ножку и тонкие стенки. В отличие от злокачественной опухоли капсула не растёт за счёт деления клеток. Формирование полости часто наблюдается у женщин детородного возраста. Это определено гормональным фоном и образованием жёлтого тела, которое участвует в процессе подготовки к беременности. Существуют ли таблетки от кисты яичника, и возможно ли её лечение консервативным способом?
Когда используется медикаментозная терапия?
Не при всех видах опухолей безоперационная терапия бывает эффективной. Чтобы определить тип полости, женщине необходимо пройти ряд инструментальных анализов. Среди них наиболее доступным является УЗИ.Лечение с помощью препаратов допустимо только при возникновении функциональных кист яичника с гормональным дисбалансом. Они появляются после нарушения естественного выхода фолликула из яичника или при недостаточном рассасывании жёлтого тела. Патология может осложняться появлением нескольких капсул, что становится причиной поликистозной болезни.
При отсутствии гормонального лечения самым негативным последствием опухолей в половых железах является бесплодие. В большинстве случаев медикаментозная терапия даёт шанс женщинам на дальнейшее зачатие.
Группы используемых препаратов
Для лечения опухолей в яичниках подходит заместительная гормональная терапия. Она проводится только по назначению врача на определённый период. В качестве дополнительных средств назначают противомикробные препараты, если лабораторные анализы мазков показали наличие инфекции.Поддержать организм во время терапии необходимо с помощью витаминов и иммуномодуляторов. Если киста достигла большого размера, у пациентки проявляется боль. Её устраняют с помощью обезболивающих препаратов.
Гормональные препараты
Противозачаточные таблетки представляют собой синтетические гормоны, которые в точности повторяют структуру и действие биологических веществ в организме у женщины. Благодаря регулярному приёму оральных противозачаточных контрацептивов устраняется овуляция. При ней не происходит созревания фолликула или накопления жидкости в капсуле, которая образовалась от его разрыва.Риск возникновения полости значительно сокращается, а гормональные кисты яичника рассасываются без последствий. Репродуктивная система при приёме таких лекарств не имеет системных изменений, гормональный фон постепенно восстанавливается. Если киста исчезает, женщина снова обретает возможность забеременеть и выносить ребёнка.
Антибиотики
Врач может назначать антибактериальные препараты, если параллельно с гормональной кистой в яичнике был обнаружен воспалительный процесс. Наиболее часто определяют аднексит — воспаление половых желез и маточных труб. Инфекции ещё больше усложняют возможность оплодотворения яйцеклетки.
Наиболее часто определяют аднексит — воспаление половых желез и маточных труб.
Курс лечения антибиотиками составляет 3-14 дней в зависимости от углубления инфекции. Самостоятельное употребление лекарств этой группы не рекомендовано. Предварительно проводят лабораторные тесты на уровень лейкоцитов, необходимо сдать мазки на бактериологический посев.
Ферменты
Ферментативные вещества способствуют ускорению метаболизма. При кисте яичника и воспалительных процессах терапия ферментами осуществляется через специальные свечи. Суппозитории способствуют рассасыванию спаек, гноя, сгустков крови и специфической жидкости, заполняющей опухоль.
Витаминные комплексы
Для поддержки организма обязательно принимают витамины. Они способствуют ускорению химических реакций в клетках и естественно препятствуют влиянию канцерогенных веществ. К сожалению, вместе с пищей может не поступать достаточного количества этих веществ. Поэтому дополнительно принимают синтетические добавки — витамин Е, А, С, группу В.
Обезболивающие лекарства
Противовоспалительные, спазмолитические или анальгезирующие препараты необходимы, если новообразование яичника проявляется болезненными симптомами. Обычно такое происходит при увеличении стенок полости. Она начинает сдавливать соседние ткани, а дискомфорт распространяется в паховую область, мочевой пузырь.
Популярные таблетки для лечения кисты
Все медикаменты гормонального типа разделяются по количеству активного вещества. Женщинам, которые не рожали, прописывают слабые дозы гормона. А пациенткам с крупными опухолями показан высокий уровень гормонов в препаратах.
Как принимать боровую матку при кисте яичника?
Травы — один из методов, к которому прибегают женщины. Такую терапию обязательно сочетают с медикаментозным лечением, чтобы усилить её эффективность. Курс с отваром травы может продолжаться до 21 дня. Для приготовления снадобья используют листья, стебли или цветки.
Сушёную траву (10 грамм) заливают 250 мл кипятка и настаивают до характерного цвета.
Лечение бесплодия, вызванного кистой, продолжают до 14 дней в течение 6 месяцев с перерывами на 30 дней. Сушёную траву (10 грамм) заливают 250 мл кипятка и настаивают до характерного цвета. Принимают настой по 15 мл до еды два раза в сутки. При гинекологических воспалительных процессах дозу можно увеличить до 4 раз.В аптеке продаются готовые таблетки с экстрактом боровой матки, их принимают в соответствии с инструкцией. Перед приёмом отвара и других средств обязательно консультируются с лечащим гинекологом.
Лечение регулоном
Регулон — контрацептивное средство, применяющееся с первых дней менструаций. Препарат пьют по инструкции 21 день, после чего делают перерыв на неделю. Принимают лекарство регулярно, строго придерживаясь инструкции к противопоказаниям.
Свечи
- На основе ихтиола. Внутри свечей содержится вещество, обладающее мощным антисептическим действием, подавляющим воспалительные процессы. Ихтиоловые суппозитории вводят ректально, что способствует быстрому всасыванию лекарства. Стандартный лечебный курс продолжается не более 10 дней. Побочные эффекты обнаруживают в виде незначительных местных реакций.
Оптимальная доза — две свечи в сутки.
- Дикловит. Противовоспалительный препарат, активное действующее вещество — диклофенак. Суппозитории назначают не только при новообразованиях в яичнике, но и других гинекологических нарушениях, которые сопровождаются болевыми ощущениями. У препарата имеется ряд побочных эффектов. Оптимальная доза — две свечи в сутки.
- Лонгидаза. Используется в лечении и профилактики спаечных процессов на фоне кист, эндометриоза и других нарушений репродуктивной системы. В составе препарата находятся вещества, которые повышают местный иммунитет. Побочный эффект минимален, может проявляться в виде аллергии.
Эффект наблюдается уже к концу первой недели терапии.
- Индометацин. Используется при различных воспалительных состояниях, дисменорее (болезненных менструациях). Выраженный эффект от влияния свечей индометацина наблюдается к концу первой недели терапии.
Как принимать Утрожестан при кисте яичника?
Утрожестан используется в качестве заместительной терапии от множества гормональных сбоев. Он предотвращает образование кист яичника и миом в полости матки, что делает его эффективным препаратом в лечении образований.
Используется в качестве заместительной терапии от множества гормональных сбоев.
Препарат назначают внутрь по 200 мг два раза в день на протяжении 10 дней со второй фазы менструального цикла (15-24 день). Лекарство принимают незадолго до сна, запивают большим количеством жидкости. Не рекомендовано сочетать препарат с приёмом пищи.
Лечение поликистоза
При кистах яичника Дюфастон помогает в лечении бесплодия, нерегулярных менструациях и маточных кровотечений на фоне больших образований. Для получения терапевтического эффекта пьют по 1 таблетке 1 раз в сутки с 14 по 25 день цикла. Рекомендовано провести не менее 6 курсов. Дюфастон при кисте яичника способен устранить прорывные кровотечения и сгладить симптомы поликистоза. Принимают Дюфастон 10 дней от 11 дня цикла.
Норколут
В стандартной схеме назначают по 5-10 мг препарата за сутки для подавления выработки жёлтого тела и угнетения созревания фолликулов. Употребляют Норколут при кистах до 8 см строго по назначению врача. Препарат имеет ряд противопоказаний. К основному побочному эффекту относится прибавка в весе и отсутствие результата при несоблюдении инструкции.
При отсутствии положительной динамики
Несомненно, соблюдая все рекомендации лечащих специалистов, вылечить патологии яичников медикаментозным способом без операции возможно. Однако если в течение 90 дней либо 3 менструальных циклов медикаментозной терапии положительного эффекта не наблюдается, то лечащий врач будет склоняться к оперативному вмешательству, иначе опухоль может дать осложнения.
Как лечить эндометриоз?
Информация проверена экспертом
Эндометриоз: что это такое и причины появления
Эндометриоз — это процесс, при котором происходит доброкачественное разрастание внутренней слизистой оболочки тела матки (эндометрия) за ее пределами. Наблюдается в различных отделах репродуктивной системы — в маточных трубах, яичниках, толще матки. Также эндометриоидные очаги разрастаются в другие органы — брюшину, мочевой пузырь, кишечник.
Единого мнения о причинах развития эндометриоза не существует. Большинство специалистов склоняются к теории ретроградной (обратной) менструации. Это когда часть менструальной крови с фрагментами эндометрия через маточные трубы попадает в брюшную полость. У части женщин эндометрий прикрепляется к тканям разных органов и продолжает функционировать.
В качестве факторов риска рассматривают:
-
наследственную предрасположенность,
-
ожирение,
-
операции на матке: прижигание эрозии, прерывание беременности, кесарево сечение,
-
курение,
-
нарушение обмена веществ,
-
гормональный дисбаланс,
-
использование внутриматочной спирали.
Эндометриоз — это гормонозависимые доброкачественные изменения, поэтому возникает преимущественно у женщин детородного возраста 24–40 лет. Практически не определяется у девочек в раннем подростковом периоде и женщин после наступления менопаузы.
Очаги эндометриоза отличаются формой (округлые или бесформенные), размером (от нескольких миллиметров до нескольких сантиметров). Патологические разрастания алого цвета, отграничены от здоровых тканей соединительнотканной полосой.
Учитывая место локализации эндометриоидных очагов выделяют генитальную и экстрагенитальную форму эндометриоза. При генитальной форме образования развиваются в тканях яичников и брюшины. При экстрагенитальной форме эндометрий разрастается за пределами половой системы.
Эффект от лечения эндометриоза
Эндометриоз не поддается излечению. Однако своевременное назначение медикаментозной терапии сдерживает рост эндометрия и снимает выраженность боли. Лапароскопическое и хирургическое лечение облегчает течение заболевания, и позволяет достичь стойкой ремиссии. С наступлением менопаузального периода эндометриоз прекращается.
Основная задача терапии — удалить эндометриоидные очаги, снизить интенсивность боли, предотвратить прогрессирование заболевания. Как правило, лечение начинают с самых простых методов: симптоматической и гормональной терапии. При средней и тяжелой стадии патологии, отсутствии эффекта от медикаментов и активном прогрессировании эндометриоза проводят хирургическое лечение.
Показания к лечению эндометриоза
Получите консультацию у специалистов:
- Гинеколог
Заболевание длительное время может не проявляться клинически. Предположить эндометриоз возможно по боли в паховой и поясничной зоне. Болезненные ощущения усиливаются перед менструальным циклом, реже — носят постоянный характер. На наличие эндометриоза указывает наличие кровянистых выделений не связанных с менструацией, нарушение менструального цикла. Все эти проявления рассматривают, как показания к лечению эндометриоза.
При эндометриозе возможна болезненная дефекация и мочеиспускание, дискомфорт и боль во время полового акта. Наличие крупных очагов нарушает функции тазовых органов, что проявляется ощущением вздутия живота, болью в ногах, запорами. Консультация гинеколога и обследование необходимо при отсутствии беременности на протяжении 12–18 месяцев при регулярной половой жизни без контрацептивов.
Сонливость, снижение работоспособности, головокружение, желтушность кожи и слизистых оболочек — сопутствующие признаки эндометриоза, которые также нельзя оставлять без внимания.
Противопоказания к лечению эндометриоза
Усовершенствованные методы лечения эндометриоза сводят к минимуму перечень противопоказаний. Гормональные препараты не используют в отношении женщин с индивидуальной непереносимостью активных компонентов.
Утяжеляет лечение эндометриоза наличие хронических заболеваний сердечно-сосудистой, пищеварительной и мочевыделительной систем, сахарного диабета. Консервативную терапию не проводят при наличии глубоких множественных очагов, разрастании эндометрия в смежные органы.
Подготовка к лечению эндометриоза
Предварительно необходимо уточнить стадию и форму эндометриоза, исключить другие патологии половых органов, которые протекают со схожей симптоматикой.
Диагноз устанавливает врач-гинеколог на основании жалоб пациента, данных гинекологического осмотра на кресле и результатов инструментальных исследований.
Основные методы диагностики:
-
УЗИ органов малого таза и брюшной полости — позволяет уточнить локализацию эндометриоидных очагов, оценить динамику лечения;
-
лапароскопия — визуальный осмотр репродуктивных органов и очагов эндометриоза, при необходимости биопсия матки;
-
гистеросальпингография — рентгенологическое исследование матки и фаллопиевых труб;
-
гистероскопия — осмотр полости матки с помощью оптического прибора — эндоскопа;
-
кольпоскопия — введение в шейку матки зеркал для исследования состояния слизистой оболочки наружных половых органов, влагалищной части шейки матки.
При подозрении на воспалительные изменения, гормональный дисбаланс назначают лабораторные исследования — анализ крови и мочи, исследование гормонального статуса.
Проведение лечения эндометриоза
Чтобы устранить активные проявления эндометриоза, предупредить рецидивы и возможные осложнения проводят гормональную терапию. Показания к назначению гормональных препаратов — молодой возраст, период пременопаузы, скрытое течение эндометриоза, сохранение репродуктивной функции.
Рост эндометрия сдерживают разными группами гормонов:
-
Эстроген-гестагенные препараты. Угнетают продукцию фолликулостимулирующего и лютеинизирующего гормона гипофиза, благодаря чему в эндометрии происходят изменения. Эффективны исключительно на ранних стадиях эндометриоза. Побочные эффекты — риск тромбоза, нарушение функций печени, головные боли, уплотнение грудных желез.
-
Гестагены. Назначают для профилактики и лечения любой стадии эндометриоза. Создают «искусственную менопаузу». Принимают курсом от 6 до 8 месяцев. Из побочных явлений отмечают болезненность молочных желез, межменструальные кровянистые выделения, подавленность.
-
Антигонадотропные препараты. Блокируют выработку гонадотропных гормонов гипофизом, тормозят овуляцию и уменьшают иммунные нарушения. Принимают беспрерывно на протяжении 6–8 месяцев. Побочные реакции выражаются прибавкой веса, активным ростом волос, огрубением голоса.
-
Агонисты гонадотропных релизинг-гормонов. Подавляют функцию яичников, снижают секрецию тестостерона и эстрогена, тем самым препятствуют прогрессированию патологических разрастаний эндометрия. Принимают раз в месяц. Не имеют побочных реакций.
Справка! Выбор гормонального препарата зависит от возраста пациента, степени и стадии эндометриоза, необходимости наступления беременности, сопутствующих заболеваний и выраженности симптомов.
В лечении эндометриоза также используют анальгетики и нестероидные противовоспалительные препараты (НПВП) для облегчения боли. С помощью витаминных комплексов и иммуномодуляторов нормализуют функции иммунной системы, что помогает сократить сроки восстановления.
Результаты медикаментозного лечения улучшает физиотерапия: магнитотерапия, электрофорез магния и витаминов группы В.
Хирургическое лечение
Оперативное вмешательство необходимо при III и IV стадии эндометриоза. В зависимости от распространения и глубины эндометриоидных очагов, их размеров, тяжести состояния пациента операции могут быть радикальными или органосохраняющими (лапароскопическая эндокоагуляция).
Показания к лапароскопической эндокоагуляции:
-
неэффективность консервативной терапии;
-
индивидуальная непереносимость гормональных препаратов;
-
крупные эндометриоидные очаги более 3 см;
-
сдавление или поражение соседних органов;
-
бесплодие;
-
хроническая тазовая боль, не проходящая после приема НПВП.
Лапароскопические операции проводят через небольшой надрез под контролем лапароскопа — эндоскопической трубы с линзой, который обеспечивает лучшую визуализацию. На этапе лапароскопии тщательно осматривают всю поверхность малого таза, определяют локализацию патологических очагов и глубину их прорастания, спаечный процесс, непроходимость маточных труб. Далее щипцами захватывают патологические участки, а края дефекта коагулируют (прижигают) лазером или электрическим током, что снижает риск кровотечения.
Также удалению подлежат кисты, размером более 3–4 см. Кистозные образования меньшего размера не нарушают функции яичников. Обычно их рост сдерживают гормональными препаратами.
При активном прогрессировании эндометриоза женщинам старше 40 лет выполняют гистерэктомию (частичное или полное удаление матки), лапаротомную аднексэтомию (резекцию яичника и фаллопиевой трубы). Такие операции необходимы всего лишь 10–12% пациентам, и практикуют все реже. Предпочтительно удалять только патологические очаги с сохранением нормальной анатомии и функций половой системы.
Терапия при беременности
Если эндометриоз обнаруживают у женщины, планирующей беременность, в таком случае рекомендовано осуществлять попытки к зачатию через шесть месяцев после курса гормональной терапии или лапароскопической эндокоагуляции.
Если беременность наступила на фоне нелеченного эндометриоза, тогда в первом триместре обязательно принимать гестагены. Целесообразность гормональной терапии во втором и третьем триместре определяют по результатам анализа крови на уровень прогестерона.
Справка! Беременность положительно влияет на течение заболевания, так как приравнивается к физиологической менопаузе, изменяет гормональный фон, снижает скорость патологического разрастания клеток эндометрия.
Дата публикации 3 октября 2019Обновлено 1 апреля 2022
Определение болезни. Причины заболевания
Эндометрит — это воспаление внутреннего слоя матки (эндометрия), которое приводит к изменению его функций. Возникает в результате заражения этой области микробами, вирусами и грибковыми инфекциями.
Эндометрит — одно из наиболее распространенных гинекологических заболеваний. По данным зарубежных источников, распространенность эндометрита составляет 20% в популяции, отечественные авторы указывают до 60-70%, чаще всего болеют женщины репродуктивного возраста [9][11]. Стабильный рост заболеваемости отмечается последние 20-30 лет [1][10]. Часто встречается в сочетании с ранним началом половой жизни, отсутствием контрацепции, абортами, наличием хронических воспалительных заболеваний нижнего отдела репродуктивного тракта. [7][8].
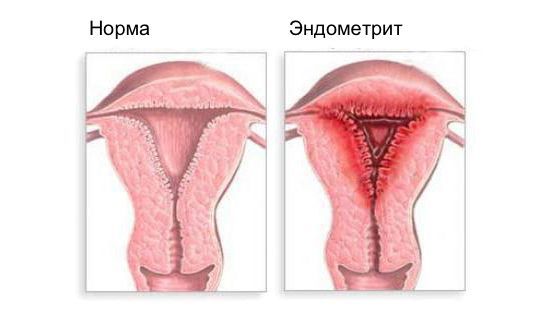
Эндометрит и норма
Эндометрит часто является причиной бесплодия, привычного невынашивания (два и более выкидыша в анамнезе), нарушения менструального цикла, осложнений беременности, родов и послеродового периода, неудачных попыток ЭКО, гиперпластических заболеваний эндометрия и сексуальных проблем [1].
Чем эндометрит отличается от эндометриоза
Эндометриоз — это разрастание эндометриоидной ткани. Эндометриоз может поражать полость матки, её оболочки, маточные трубы, яичники, брюшину и области вне половых органов. Эндометритом же называют воспаление внутреннего слоя матки.
Причины эндометрита
В женском репродуктивном тракте присутствуют различные микроорганизмы, среди которых преобладают Lactobacillus spp. Эндометрит чаще ассоциирован с чрезмерным размножением бактерий Enterobacter, Enterococcus, Streptococcus, Staphylococcus, Ureaplasma, Mycoplasma.
Эндометрит вызывают также вирусные инфекционные агенты: вирус герпеса, цитомегаловирус, вирус папилломы человека, энтеровирусы и аденовирусы.
Возможен эндометрит специфической этиологии: гонорейный, туберкулезный, актиномикотический (грибковая инфекция) и неспецифический. [8][7][10].
Риск развития эндометрита увеличивают:
- манипуляции в полости матки — аборты, выскабливания, метросальпингография (контрастное рентгенологическое исследование полости матки и проходимости фаллопиевых труб), введение внутриматочного контрацептива, инсеминация (введение спермы), ЭКО;
- заболевания мочевыделительной системы;
- операции на органах малого таза;
- послеродовые гнойно-воспалительные осложнения;
- другие гинекологические заболевания (хронический сальпингоофорит, цервицит, гиперплазия эндометрия, полип эндометрия);
- частая смена половых партнеров;
- незащищенные половые связи;
- предшествующие прерывания беременности;
- кесарево сечение до 28 недель гестации;
- длительный безводный период в родах;
- ручное отделение плаценты;
- инвазивные исследования для пренатальной диагностики;
- длительное ношение внутриматочного контрацептива.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы эндометрита
Воспаление может протекать в острой и хронической форме. Чаще всего симптомы эндометрита появляются на четвёртый день после инфицирования. При острой форме эндометрита отмечаются общие симптомы воспаления, такие как слабость, быстрая утомляемость, повышение температуры тела, изменения в общем анализе крови (сдвиг лейкоцитарной формулы влево и повышение СОЭ).
К локальным симптомам острого эндометрита можно отнести:
- периодические умеренные или острые тянущие боли внизу живота, иногда отдающие вниз спины и в пах;
- жидкие гноевидные выделения из половых путей с неприятным запахом (возможно с примесью крови);
- диспареуния (боль при половом акте).
При отсутствии правильного и своевременного лечения эндометрита в течении 10 дней возможен переход в хронический воспалительный процесс. При этом держится повышенная температура, появляются новые симптомы:
- нарушение менструального цикла, мажущие кровянистые выделения в середине цикла;
- привычное невынашивание беременности;
- серозно-гнойные выделения из половых путей;
- ноющие боли внизу живота;
- боль во время секса [3][5][8].
Течение острого послеродового эндометрита более тяжёлое, проявляется в следующих симптомах:
- повышение температуры тела до 38-39°C;
- озноб, потливость, тахикардия;
- умеренные тянущие боли внизу живота;
- лохии (послеродовые кровянистые выделения с примесью слизи), мутные или гнойные с неприятным запахом;
- матка болезненная и увеличена.
Лохии
Эндометрит при беременности
Эндометрит препятствует имплантации плодного яйца, из-за чего оно может отторгнуться полностью или возникнет нарушение процессов имплантации. В дальнейшем это может привести к выкидышу или замершей беременности.
Если воспалительный процесс усиливается, может развиться хориоамнионит — воспаление плаценты, которое приводит к разрыву плодных оболочек, излитию околоплодных вод и преждевременным родам.
Чтобы избежать возможных осложнений, женщинам с хроническим эндометритом при планировании беременности необходимо пройти комплексное лечение.
Патогенез эндометрита
На начальном этапе воспаления инфекционный агент (бактерии, вирусы или грибки) внедряется в слизистую оболочку матки. Начинается выработка медиаторов воспаления, которая приводит к нарушению микроциркуляции крови в его очаге. Миграция лейкоцитов в зону повреждения, активация нейтрафилов и макрофагов ведёт к активной выработке цитокинов и перекиси водорода, запуску перекисного окисления липидов с повреждением мембран клеток. В это время на фоне повышенной выработки цитокинов и факторов роста происходит деградация матрикса клеток. Нарушение микроциркуляции крови приводит к развитию локальной ишемии и гипоксии ткани, которые затем активируют процессы склерозирования. При длительной стимуляции иммунной системы происходит её истощение и появление аутоиммунных реакций.
В 95% случаев эндометрит является первичным — патогенные микроорганизмы попадают в полость матки восходящим путём, при половом контакте или гинекологических манипуляциях. В 5% случае эндометрит носит вторичный характер: инфекция попадает в эндометрий гематогенным путем, либо же лимфогенным или нисходящим путём (с верхних отделов репродуктивного тракта).
При длительности воспалительного процесса более 2 месяцев можно расценивать его как хронический процесс. Развиваются изменения в структуре и функции ткани, происходит нарушение пролиферации (деления клеток) и физиологической циклической трансформации эндометрия. В связи с этим возможно нарушение нормальной имплантации эмбриона при беременности.
Существует аутоиммунная теория патогенезе хронического эндометрита. Она говорит о том, что при длительном воздействии инфекционного агента на иммунную систему происходит вторичное повреждение эндометрия. При этом нарушается процесс апоптоза (запрограммированной гибели клетки) [11].
Классификация и стадии развития эндометрита
Эндометрит можно разделить на острую и хроническую форму.
Острый эндометрит возникает при абортах, диагностических манипуляциях, выскабливании, развивается быстро, воспаление сопровождается острыми или ноющими болями и повышением температуры. Наиболее частый путь инфекции при нём — восходящий. Распространение инфекции из влагалища в верхние отделы репродуктивного тракта происходит при несостоятельности барьера шейки матки. Воспаление может локализоваться в эндометрии, а также переходить на миометрий. При несвоевременном и неполноценном лечении возможно развитие пельвиоперитонита (воспаление оболочки брюшины в области малого таза).
Отдельно выделяется острый послеродовый эндометрит — начинается на 2-4 сутки после родов, ему может предшествовать хориоамнионит (инфицирование оболочек плода и жидкости).
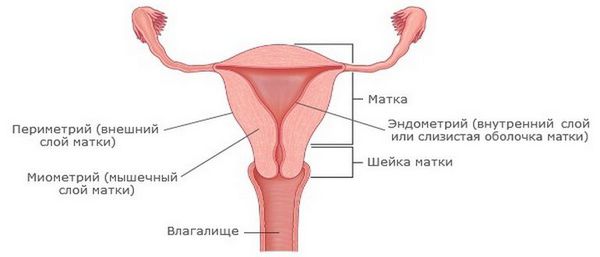
Строение матки
При хроническом эндометрите симптоматика сглажена. Характерны периодические обострения и рецидивы после переохлаждения и воспаления другой локализации урогенитального тракта.
По клиническим проявлениям эндометрит подразделяется на клиничеcки выраженную и субклиническую форму.
По характеру воспалительного процесса эндометрит можно разделить на:
- Катаральную форму (поражение поверхностных слоев слизистой оболочки матки и выделение слизистого экссудата).
- Катарально-гнойную форму.
- Гнойную форму.
- Некротическую форму.
- Гангренозную форму.
По морфологическим признакам:
- Атрофический эндометрит — наблюдается атрофия желез эндометрия, фиброз стромы, инфильтрация лимфоидными элементами;
- Кистозный эндометрит — сдавление протоков желез фиброзной тканью, образование кистозных элементов в эндометрии;
- Гипертрофический эндометрит — характеризуется гипертрофией желез эндометрия в результате хронического воспаления [5].
Осложнения эндометрита
Осложнения у эндометрита могут быть достаточно серьёзными.
Метротромбофлебит (тромбоз тазовых вен) развивается через 2-3 недели от начала заболевания эндометритом. Пациентки отмечают общие симптомы воспаления, сохраняющуюся повышенную температуру тела, тянущие или острые боли внизу живота, выделения из половых путей [1][2].
Параметрит — воспаление околоматочной клетчатки. После внедрения инфекционного возбудителя в параметрий возможно образование диффузного воспалительного инфильтрата. При отсутствии лечения происходит нагноение и переход в хроническое течение. При переходе на всю клетчатку развивается пельвиоцеллюлит (воспаление клетчатчки малого таза) [2][9][10].
Параметрит
Пельвиоперитонит — воспаление выходит за пределы матки, в процесс вовлекаются листки брюшины. Пациентки отмечают резкое повышение температуры, симптомы интоксикации, тошноту, рвоту, интенсивные боли внизу живота (основная локализация ниже пупка), симптом раздражения брюшины (резкое усиление боли в животе при быстром надавливании и снятии руки).
Сальпингоофорит — воспалительный процесс в маточных трубах и яичнике. Наиболее частые осложнения при несвоевременном лечении: пиовар (гнойное воспаление яичника) и туюоовар (формирование единого гнойного конгламерата из воспаленного яичника и маточной трубы). Все вышеперечисленные осложнения требуют оперативного лечения [2][9][10].
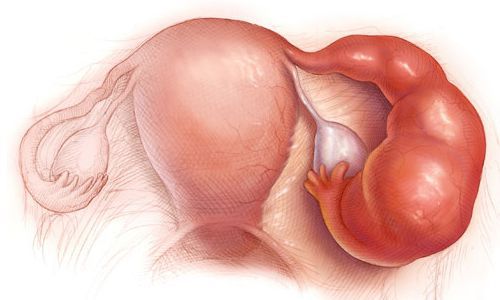
Сальпингоофорит
Другими осложнениями могут быть бесплодие, нарушение менструального цикла, выкидыши, внематочная беременность, спаечный процесс в малом тазу [1][2][3].
В некоторых случаях возникает септический шок — угрожающее жизни осложнение, в условиях которого критически нарушается кровоснабжение тканей и клеточный метаболизм. Главные симптомы сепсиса — высокие показатели температуры тела, симптомы интоксикации, снижение давления и тахикардия, изменения в общих анализах крови, обильное потоотделение, спутанность сознания [8][9].
Диагностика эндометрита
Диагностика хронического эндометрита должна быть основана на комплексном подходе анализа жалоб пациентки, анамнеза, симптомов, результатов эхографических исследований, лабораторной диагностики, данных морфологического исследования эндометрия и иммунного статуса.
Пайпель-биопсия эндометрия
Хронический эндометрит диагностируют прежде всего с помощью морфологического исследования [8].
Гистологический материал получают при выскабливании стенок полости матки под контролем гистероскопа или пайпель-биопсии. Пайпель-биопсия — это получение гистологического материала с помощью тонких канюль при аспирации (удалении) эндометрия. Данный метод имеет большую диагностическую ценность в амбулаторных условиях.
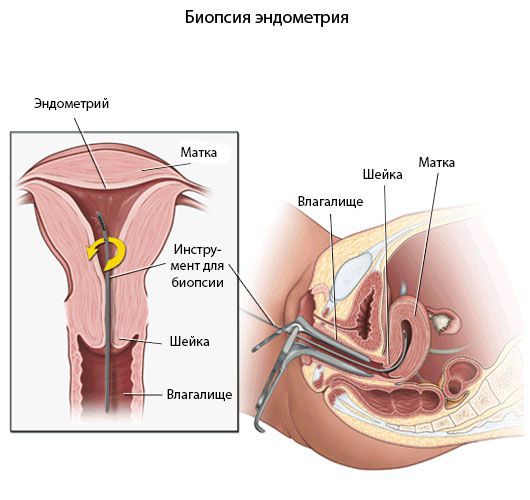
Пайпель-биопсия
Критериями хронического эндометрита является наличие очаговых или диффузных лимфоидных инфильтратов, склероз стенок спиральных артерий, фиброз стромы и наличие плазматических клеток. При этом к абсолютным признакам хронического эндометрита относят плазматические клетки.
Микробиологическое исследование
Микробиологические посевы используются для выявления возбудителя воспалительного процесса.
Иммуногистохимическое исследование
Иммуногистохимическое исследование при эндометрите заключается в исследовании биоптата слизистой оболочки матки с целью определения мембранного белка, который является маркером плазматических клеток. Информативность гистологического исследования при этом возрастает до 85-90%, можно установить и иммунный характер повреждения эндометрия [5][7][8].
УЗИ при эндометрите
При эхографии (УЗИ) хронический эндометрит определяют по:
- изменениям в структуре эндометрия;
- участкам повышенной эхогенности различной формы и величины в зоне М-Эхо;
- наличию сниженной эхогенности в эндометрии;
- наличию жидкости в полости матки;
- присутствию мелких кальцинатов 1-3 мм в эндометрии;
- участкам фиброза в эндометрии разной степени;
- наличию внутриматочных синехий.
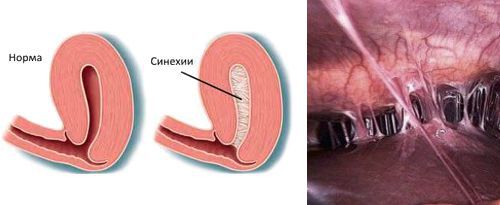
Внутриматочные синехии
Гистероскопия при эндометрите
При гистероскопии определяются следующие признаки хронического эндометрита: гиперемия слизистой оболочки матки, неровномерная толщина эндометрия, полипообразные образования, кровоизлияния, очаговая гиперплазия эндометрия.
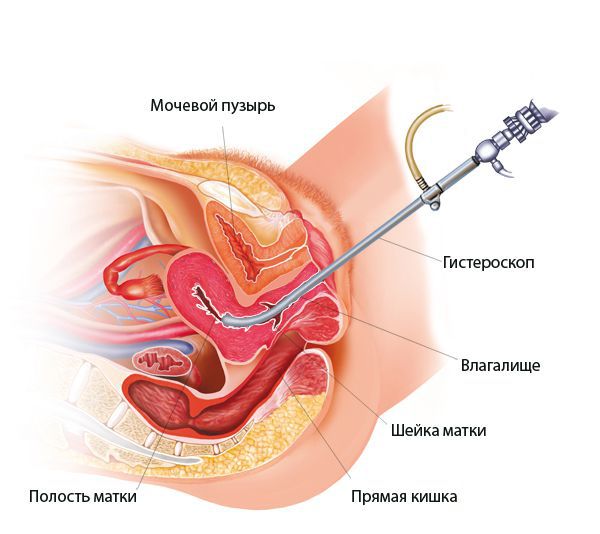
Гистероскопия
Лечение эндометрита
Лечение эндометрита на первом этапе заключается в устранении бактериального или грибкового возбудителя, а для эндометрита вирусной этиологии — снижении вирусной нагрузки [7]. Для этого проводят комплексное лечение, включающее в себя антибактериальную терапию, анаэробные средства, противовоспалительные и противовирусные лекарственные средства [5][6][8].
Второй этап заключается в восстановлении рецептивности эндометрия и его функциональности. Успешное восстановление рецепторного аппарата эндометрия должно происходить без снижения пролиферации (размножения, разрастания) клеток. Устраняются последствия ишемии, склеротические процессы, восстановливается отток крови. Длительность и объёмы терапии зависят от тяжести воспалительного процесса и сопутствующей гинекологической патологии. После проведения основных этапов лечения необходим курс реабилитации (физио-терапевтическое лечение) [7][8][10].
Иммуностимулирующую терапию применяют при комплексном лечении хронического эндометрита, если выявлена вирусная инфекция: вирус папилломы человека, герпеса, Эпштейна — Барр, цитомегаловирус.
Гормональную терапию используют для подготовки эндометрия, чаще всего перед ЭКО. Для применения гормональных препаратов необходимо гистологическое подтверждение патологии эндометрия.
Контрольные критерии эффективности терапии хронического эндометрита:
- допплерометрическое исследование сосудов матки с ЦДК во 2 фазу менструального цикла;
- определение ангиогенных факторов;
- клиническое улучшение.
Рекомендации по диагностике и лечении эффективны лишь у половины больных, а частота рецидивов остается на уровне 25 % [13].
Прогноз. Профилактика
При своевременном и полноценном лечении прогноз благоприятный. Пациентки отмечают улучшение состояния в течении двух суток. При запоздалом лечении эндометрита возможно развитие септического шока.
Для профилактики эндометрита рекомендуется:
- Соблюдать правила личной гигиены: использовать специальные средства интимной гигиены с рН до 4,5; личная гигиена два раза в сутки, дополнительно до и после полового акта; исключить использование губок и мочалок при гигиенических процедурах, не использовать прокладки с отдушками, не носить нижнее бельё из синтетических материалов [3].
- Использовать барьерную контрацепцию.
- Профилактическая антибиотикотерапия после внутриматочных манипуляций (аборт, выкидыш, раздельное диагностическое выскабливание, гистероскопия, кесарево сечение).
- Динамическое или диспансерное наблюдение у врача акушера-гинеколога, в том числе для раннего выявления воспалительных заболеваний органов малого таза, особенно нижнего отдела [1][5].
