00:00
Оксана Михайловна Драпкина, профессор, доктор медицинских наук:
— Следующий доклад. Профессор Миллер Ольга Николаевна. Профессор Миллер представляет новосибирскую школу. Она находится у нас в студии. Доклад посвящен лечению фибрилляции предсердий по материалам Всемирного Конгресса кардиологов. Еще раз будут затронуты результаты исследования «ПРОСТОР».
Ольга Николаевна Миллер, профессор, доктор медицинских наук:
— Добрый день, уважаемые коллеги!
Я хочу с вами обсудить проблему поддержания у больных синусового ритма, с которым мы встречаемся каждый день.
(Демонстрация слайда).
Начну с того, что бороться надо не с самим нарушением сердечного ритма, не с самой фибрилляцией предсердий. Прежде всего, нужно большое внимание обратить на ту причину, которая привела к этому нарушению сердечного ритма.
Вы еще раз видите ту диаграмму, которую я неоднократно показывала. Хочу подчеркнуть, что на первой позиции по причинам фибрилляции предсердий стоит именно артериальная гипертония (АГ). Наша (прежде всего, наша) задача – добиваться целевого уровня артериального давления.
Вторую позицию, вы видите, занимает хроническая сердечная недостаточность со вторым-четвертым функциональным классом.
(Демонстрация слайда).
Что написано в наших российских рекомендациях – это было написано еще в 2007-м году. Одним из основных принципов лечения фибрилляции предсердий считается применение не антиаритмиков, а препаратов, которые блокируют ренин-ангиотензин-альдостероновую систему. Есть тому доказательная база.
Если вы имеете пациента с систолической хронической сердечной недостаточностью, у которого еще нет фибрилляции предсердий, фракция выброса низкая, то назначение ингибиторов и сартанов снижает риск развития фибрилляции предсердий на 30-45%. Хороший, действительно, процент. Мы тем самым можем предупредить развитие этого нарушения сердечного ритма.
Если мы имеем пациента с гипертрофией миокарда левого желудочка на фоне гипертонической болезни, те же самые лекарственные препараты снижают риск фибрилляции предсердий на 25%.
Что же касается статинов, здесь тоже большая доказательная база. Если мы назначаем до хирургического вмешательства эту группу лекарственных препаратов, то они достоверно уменьшают риск развития послеоперационной фибрилляции предсердий на 32%.
02:27
(Демонстрация слайда).
Давайте посмотрим, какими же лекарственными препаратами мы можем восстановить синусовый ритм. Это вам, конечно, известно.
Мы тоже понимаем, что восстановить синусовый ритм практически не представляет никаких проблем, если длительность фибрилляции предсердий до 48-ми часов. Даже говорится о том, что в большинстве случаев пароксизмальная форма обрывается самостоятельно, без вмешательства лекарственных препаратов, в течение 24-х часов.
На фармацевтическом рынке всего 2 лекарственных средства: «Амиодарон» («Amiodarone») и «Пропафенон» («Propafenone»). «Амиодарон» вводится, еще раз напомню, 5 мг на килограмм массы тела. Подчеркивается (что в европейских, что в наших российских рекомендациях), что нужно вводить его внутривенно капельно в течение одного часа.
«Пропафенон» существует в таблетированной форме. Чаще мы пользуется «Пропанормом» («Propanorm»). Это так называемая стратегия «таблетка в кармане», когда мы однократно можем воспользоваться дозой 450 или 600 мг.
(Демонстрация слайда).
Если мы посмотрим на мета-анализ 9-ти клинических исследований по эффективности антиаритмического препарата первого класса С и «Амиодарона». Вы видите, что здесь в 70% случаев все-таки использовался «Пропафенон».
На что хочу обратить внимание в этом графике, который перед вами. Дело в том, что в первые 2-3-5 часов эффективность препаратов 1С класса опережает «Амиодарон». Практически в два раза. Только к 24-му часу процент восстановления синусового ритма на фоне «Амиодарона» и препаратов 1С класса практически одинаков.
04:10
(Демонстрация слайда).
Но дальше очень большая проблема, которой мы как-то не уделяем должного внимания и очень часто допускаем ошибки. Если пациент с некупированным эпизодом фибрилляции предсердий доставлен в приемный покой, и длительность фибрилляции предсердий менее двух сеток (обратите внимание еще раз на эту цифру: 48 часов), то пациент по правилам должен быть госпитализирован в блок интенсивной терапии для проведения электрической кардиоверсии.
Как только фибрилляция предсердий за 48 часов выходит, здесь абсолютно меняется тактика ведения этих пациентов. Если все-таки еще двое суток не прошло с момента эпизода мерцательной аритмии, непосредственно нужно восстановить синусовый ритм с помощью электрической кардиоверсии, пока не произошло образование тромбов.
С этой целью вводится нефракционированный гепарин. Он вводится под контролем активированного частичного тромбопластинового времени. Параллельно с нефракционированным гепарином может быть назначен либо антагонист витамина К («Варфарин» («Warfarin»), либо «Дабигатран» («Прадакса» («Pradaxa»).
(Демонстрация слайда).
Далее тактика ведения пациента с фибрилляцией предсердий подразумевает не контроль частоты сердечных сокращений (ЧCC) или удержание синусового ритма. Обратите внимание на эту схему, которая есть в наших российских рекомендациях. Надо оценить риск инсульта. Но это сегодня не моя задача.
(Демонстрация слайда).
Мы сегодня обсудим, каким же препаратом лучше всего удерживать синусовый ритм. Это один из главных вопросов, которые задают врачи друг другу и кардиологам-аритмологам.
Если мы посмотрим, каким препаратам, мы увидим, что за каждым лекарственным средством стоит класс рекомендаций А и очень высокий уровень доказательств. Это «Амиодарон», это «Пропафенон», это «Соталол» («Sotalol»).
Но в наших же российских рекомендациях четко написано: учитывая тактический профиль «Амиодарона», он может применяться в случаях, когда другие рекомендованные препараты неэффективны или противопоказаны.
(Демонстрация слайда).
Почему? Общая частота нежелательных эффектов на фоне «Амиодарона» составляет от 17-ти до 70%. У «Амиодарона» самый низкий проаритмогенный эффект, зато самое высокой органотоксичное действие.
06:39
(Демонстрация слайда).
В частности, новая информация по «Амиодарону» получена уже в 2012-м году. Пишется о том в этом документе, что зарегистрированы новые случаи развития DRESS-синдрома. Это касается возникновения лихорадки. Сыпь, эозинофилия, аденопатия, амиодарон-ассоциированный гепатит, интерстициальная нефропатия. А также то, о чем мы знали – легочный фиброз. Самое неприятное – со смертельными исходами.
Совет FDA принял решение о внесении новых предостережений в инструкцию по медицинскому применению «Амиодарона». А Центр экспертизы безопасности лекарственных препаратов Российской Федерации просит на сегодняшний день информировать обо всех серьезных нежелательных явлениях, связанных с применением «Амиодарона».
(Демонстрация слайда).
На фармацевтическом рынке все меньше и меньше появляется антиаритмических препаратов. Казалось бы, мы очень долго ждали нового лекарственного препарата – речь идет о «Дронедароне» («Dronedarone»). Это «Амиодарон» без йода.
По крайней мере, на 2009-й год по поводу «Дронедарона», который является антиаритмиком 3-го класса, была информация. Причем Пицини (Piccini) писал об этом: «Наш анализ показал, что эффективность «Дронедарона» не отличается от плацебо в профилактике рецидивов фибрилляции предсердий».
Но это еще не все. Дело в том, что убрав две молекулы йода, оказалось, что «Дронедарон» вообще не способен как-то реагировать на желудочковые нарушения сердечного ритма.
Но давайте вернемся к фибрилляции предсердий. Тогда, в 2009-м году, была информация, что в отличие от «Амиодарона» у него существенно меньше побочных эффектов.
(Демонстрация слайда).
Однако вы знаете последние результаты исследования «PALLAS», когда «Дронедарон» применялся у пациентов с постоянной формой фибрилляции предсердий. Это исследование «PALLAS» 28-го октября 2011-го года было досрочно остановлено. По какой причине? Практически по всем позициям (вы сейчас видите на диаграмме) «Дронедарон», конечно же, проиграл группе плацебо.
В два раза практически по всем этим позициям, которые представлены на диаграмме, смертность была выше. По ишемическому инсульту, по системным тромбоэмболиям. По смертности, по незапрогнозированным декомпенсациям кровообращения, по инсульту и госпитализациям по поводу хронической сердечной недостаточности. Еще один препарат выбыл из нашего арсенала.
09:15
(Демонстрация слайда).
Но мы всегда задаем себе вопрос: можно ли применять какие-либо другие антиаритмические препараты, например, при той же самой хронической сердечной недостаточности, но низкого функционального класса. В частности, речь идет о препаратах опять 1С класса.
(Демонстрация слайда).
Мы очень часто в кулуарах, между собой, в ординаторских обсуждаем вопросы. Какие вопросы конкретно. Действительно, мы слишком часто манипулируем таким неоднозначным понятием, как органическое заболевание сердца.
Что мы подразумеваем под органическим заболеванием сердца. Хроническую сердечную недостаточность? Да, несомненно. Ишемическую болезнь сердца? Да, конечно. Гипертоническую болезнь? Да. Вегетативную дизовариальную кардиомиопатию? Тоже, конечно же.
Но с другой стороны, оснований для отказа от использования антиаритмиков 1С класса у больных с любым органическим поражением сердца нет. Мы ведь не применяем препараты 1С класса, например, при постинфарктном кардиосклерозе, при остром коронарном синдроме (ОКС), при тяжелом функционально классе сердечной недостаточности.
А ведь мы тоже понимаем: если это не тяжелый функциональный класс, то у многих категорий пациентов препараты первого класса не только являются достаточно безопасными. Они нередко оказываются более эффективными, чем «Амиодарон», и лучше переносятся.
(Демонстрация слайда).
Почему мы эту проблему все-таки еще раз поднимаем? Когда мы говорим об органическом заболевании сердца, мы всегда анализируем или возвращаемся к исследованию “CAST”.
Это исследование “CAST”, которое было опубликовано в 1991-м году. Пациентам с острым (с острым, подчеркиваю) инфарктом миокарда по поводу желудочковых нарушений сердечного ритма назначались препараты 1C класса.
В 1991-м году это исследование было остановлено по причине того, что препараты 1C класса увеличили смертность по сравнению с группой плацебо. Но всегда все исследования в настоящее время пересматриваются. Сколько угодно можно говорить об этих примерах.
В 1994-1995-м году ретроспективно вернулись к этому исследованию “CAST”, еще раз проанализировали. Посмотрите, какой вывод (то, что подчеркнуто, обведено) сделали исследователи.
«Легкое» подавление желудочковой экстрасистолии препаратами “CAST” является независимым фактором риска снижения ритмической смерти на 41%.
«Легкое» подавление – это выражение самих исследователей. Если мы этой тяжелой группе пациентов назначаем небольшие дозы этих лекарственных препаратов – это привело к снижению аритмической смерти на 41%. Еще раз подчеркну: не все так хорошо, как говорится с высокой трибуны.
12:09
(Демонстрация слайда).
В настоящее время проводится под эгидой Всероссийского научного общества кардиологов исследование «ПРОСТОР». Показать эффективность и, прежде всего, безопасность применения «Пропафенона» («Пропанорма») у больных с мерцательной аритмией, которые имеют хроническую сердечную недостаточность, но фракция выброса у них сохранена.
Речь идет только о диастолической дисфункции. Мы взяли пациентов с гипертонической болезнью и с сохраненной фракцией выброса.
(Демонстрация слайда).
Почему выбран именно «Пропафенон»? Мы понимаем, что он относится к антиаритмическим препаратам 1С класса и вызывает выраженную блокаду натриевых каналов. Однако он действительно отличается от других антиаритмиков 1С класса.
Во-первых, он способствует небольшому увеличению рефрактерных периодов во всех абсолютно тканях сердца. Кроме того, у него есть умеренное бета-блокирующее действие и кальций-блокирующие свойства.
(Демонстрация слайда).
Что показало на сегодняшний день это исследование? Это исследование привело к увеличению количества пациентов, которые имеют первых функциональный класс хронической сердечной недостаточности, за счет уменьшения пациентов со вторым и третьим функциональным классом.
В этой ситуации мы понимаем, что это сделал не «Пропанорм» конкретно. Все абсолютно пациенты получали базисную медикаментозную терапию. Самое главное, что в этой ситуации «Пропанорм» не помешал динамике функционального класса ХСН.
13:42
(Демонстрация слайда).
Что касается показателей толщины задней стенки межжелудочковой перегородки. Вы видите, что действительно имело место уменьшение этих размеров, что на фоне «Пропанорма», что на фоне «Кордарона» («Cordarone»). Это не заслуга антиаритмических препаратов, а заслуга той терапии, на которой были наши пациенты.
(Демонстрация слайда).
Улучшились показатели диастолической функции левого желудочка. Очень важно, что «Пропанорм» как представитель первого С-класса не уменьшил, а даже все это способствовало увеличению фракции выброса. Что на фоне «Кордарона», что на фоне «Пропанорма».
(Демонстрация слайда).
Эффективность лекарственной терапии на фоне «Пропанорма» практически не отличалась от «Кордарона». Единственное, была такая закономерность, что через 12 месяцев эффективность снизилась. Мы пока не можем объяснить причину уменьшения этой эффективности. Либо это эффект ускользания от антиаритмического препарата, либо все-таки не такая уж стопроцентная приверженность пациентов к медикаментозной терапии.
(Демонстрация слайда).
Если у пациентов даже остались эпизоды фибрилляции предсердий, было отмечено (что на фоне «Кордарона», что на фоне «Пропанорма»), что уменьшилась длительность эпизодов на фоне проводимой терапии. А также, конечно, уменьшилась частота желудочковых сокращений во время этих эпизодов. Соответственно, это наши пациенты легче переносили, и быстрее у них купировались эпизоды фибрилляции предсердий.
(Демонстрация слайда).
Но мы обратили внимание на побочные эффекты. Это очень важный момент. Из исследования выбыли 38 больных в группе «Кордарона» и 12 в группе «Пропанорма». В этой ситуации самым грозным побочным эффектом было, конечно, удлинение интервала QT с возможностью развития двунаправленной полиморфной желудочковой тахикардии.
Таким образом, в этом исследовании «Пропанорм» пока демонстрирует лучший профиль безопасности по сравнению с «Кордароном». Частота нежелательных эффектов на фоне «Кордарона» составила 38% против 1,9% (практически 2%).
15:54
(Демонстрация слайда).
Выводы на сегодняшний день по исследованию «Простор».
Препарат первого С-класса не ухудшает показатели гемодинамики у пациентов с гипертонической болезнью и хронической сердечной недостаточностью с сохраненной систолической функцией.
Антиаритмическая эффективность «Пропанорма» через 12 месяцев составляет 48% и не уступает таковой при применении «Кордарона».
«Пропанорм» более безопасен на сегодняшний день по сравнению с «Кордароном» в отношении побочных эффектов.
(Демонстрация слайда).
Таким образом, если вами конкретно решено сохранять синусовый ритм, чем же вообще должен руководствоваться врач при выборе антиаритмического препарата. Прежде всего, мы должны взвесить переносимость лекарственного средства. А второе – это отсутствие при его применении опасных для жизни осложнений.
На сегодняшний день девиз или закон (давайте так скажем) аритмологов таков: антиаритмический препарат должен быть, в первую очередь, не столько эффективным, сколько безопасным лекарственным препаратом.
(Демонстрация слайда).
Если же все-таки вы решили не восстанавливать синусовый ритм у пациента, в принципе, на Всемирном конгрессе кардиологов эта проблема еще раз обсуждалась. Знаменитое исследование «AFFIRM».
Там антиаритмические препараты выступали против другой стратегии – стратегии «контроль ЧСС». По первичной конечной точке (а первичной конечной точкой была общая смертность) эти стратегии практически одинаковы.
17:30
(Демонстрация слайда).
Если вы все-таки решили не восстанавливать синусовый ритм, обговорили обязательно эту проблему с самим пациентом, то здесь вы можете тоже воспользоваться двумя путями подхода к контролю частоты желудочковых сокращений.
Либо держать мягкий контроль частоты желудочковых сокращений, когда во время фибрилляции предсердий частота желудочковых сокращений меньше 110-ти в одну минуту. Либо будет более жесткий контроль – ЧСС меньше 80-ти в одну минуту.
Какой же контроль выбрать. Какую стратегию применить у конкретного пациента. Все зависит от тех клинических проявлений, которые действительно вам описывает пациент.
Если он держит частоту, например, 100 в одну минуту, сохраняется, как мы говорим, все-таки тахисистолическая форма фибрилляции предсердий. Больной вам описывает клинику тех же самых проявлений сердечной недостаточности, дискомфорта – нет проблем.
Скажите пациенту, чтобы он увеличил дозу в частности бета-адреноблокаторов. В сочетании с сердечными гликозидами они сделают вашему пациенту нормосистолическую, а может быть, даже несколько наклонность к брадисистолической форме. Вы оцените по клинике, стоит ли заниматься этим жестким контролем частоты сокращений.
(Демонстрация слайда).
Еще одну проблему я хочу поднять. Нет преемственности в рекомендациях между стационаром и поликлиническим звеном.
Если в стационаре все-таки не удалось восстановить синусовый ритм, но есть все обстоятельства в пользу того, что нужно восстанавливать синусовый ритм с помощью плановой электрической кардиоверсии. Давайте дружить: стационар вместе с амбулаторным звеном.
В этой ситуации пациент должен выписаться из клиники с последующим наблюдением участкового терапевта. Должно продолжаться лечение основного заболевания. Возможно, вы будете применять помимо сердечных гликозидов, бета-блокаторов для урежения частоты желудочковых сокращений еще и антиаритмические препараты. Это ваш выбор.
Должно продолжаться антитромботическая терапия в течение трех-четырех недель до плановой электрической кардиоверсии. Мы в стационаре ждем этого пациента.
После проведения чрезпищеводной эхокардиографии, после того, как мы убедимся, что в полостях сердца нет тромбов, мы проведем электрическую кардиоверсию. А дальше определим тот план антиаритмической терапии, который мы только что с вами обсудили.
20:03
(Демонстрация слайда).
Последнее. Я хочу сказать следующее. Существуют принципы использования антиаритмических препаратов у крадиологов-аритмологов.
Первый принцип. Надо избегать назначения антиаритмиков всегда, когда это возможно. Использовать антиаритмические препараты оправдано в двух случаях.
1. При потенциально опасной для жизни аритмии. Фибрилляция предсердий не является таковой.
2. Как правило, мы антиаритмики используем по поводу второго случая: при проявлении выраженной симптоматики. Когда пациенты плохо переносят это неритмичное сердцебиение.
Второй принцип. Надо устанавливать агрессивность терапии в строгом соответствии с целью лечения. Что вы хотите получить от этого конкретного больного.
Либо избавиться от мерцательной аритмии, что невозможно. Никто не может в мире этого сделать даже при использовании хирургических методов в сочетании с антиаритмическими препаратами.
Либо просто уредить ЧСС. Сделать так, чтобы пароксизмы были реже, чтобы ЧСС во время аритмии была меньше. Это, конечно, будет оправдано.
Третий принцип. Надо соблюдать все меры, абсолютно все меры предосторожности при использовании любых антиаритмических препаратов.
Я желаю вам успеха во всем абсолютно. Самое главное – в лечение больных, которых вы лечите.
Спасибо.
эффективность и безопасность применения пропафенона
(ПРОПАНОРМА®) И АМИОДАРОНА (КОРДАРОНА®) У БОЛьНЫХ С ФИБРИЛЛЯЦИЕЙ ПРЕДСЕРДИЙ НА ФОНЕ АРТЕРИАЛьНОЙ ГИПЕРТОНИИ, ИШЕМИЧЕСКОЙ БОЛЕЗНИ СЕРДЦА И ХРОНИЧЕСКОЙ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ С СОХРАНЕННОЙ СИСТОЛИЧЕСКОЙ ФУНКЦИЕЙ ЛЕВОГО ЖЕЛУДОЧКА
Многоцентровое открытое рандомизированное проспективное сравнительное исследование ПРОСТОР
Миллер О.Н.*, СтаричковС.А., ПоздняковЮ.М., Лучинский С.А., ТарасовА.В., ДощицинВ.Л., Крамынина О.А.,
Волкова Э.Г., Ильиных Д.Л. с участием*
Резюме
Изучена клиническая эффективность и безопасность Пропанорма у больных с артериальной гипертонией (АГ), ишемической болезнью сердца (ИБС) и хронической сердечной недостаточностью (ХСН) с сохраненной систолической функцией левого желудочка, осложненных фибрилляцией предсердий (ФП). Проведено сравнение эффективности и безопасности препарата с Кордароном . Рандомизировано 137 пациентов, в исследование включено 110 больных (59 — группа Пропанорма и 51 — группа Кордарона ), наблюдение за которыми продолжалось в течение 12 месяцев. Первичные конечные точки: общая смертность, смертность от сердечно-сосудистых заболеваний, фатальный и нефатальный инфаркт и мозговой инсульт. Вторичные точки: повторные эпизоды ФП, их длительность, ЧЖС во время ФП, количество госпитализаций, связанных с ФП, либо в результате декомпенсации заболеваний, изменение показателей систолической и диастолической функций ЛЖ на фоне лечения, оценка безопасности применения при ХСН с сохраненной систолической функцией ЛЖс учетом нежелательных явлений Пропанорма и Кордарона .
Результаты исследования свидетельствуют о том, что лечение основного заболевания способствует достижению целевого уровня АД у 67,3%, снижению ФК стенокардии — у 70% и ХСН — у 94,5% пациентов, что приводит к уменьшению числа госпитализаций, связанных с декомпенсацией сердечной деятельности, на 72,9%. Эффективность Пропанорма при ФП через 6 месяцев терапии составила 67,4% через 12 месяцев — 54,2%, что не уступает таковой при использовании Кордарона (62,7% и 52,9% соответственно). У 33,9% пациентов при приеме Пропанорма отмечено уменьшение выраженности клинических проявлений при ФП, их суммарной длительности, ЧЖС во время пароксизма и увеличение числа асимптомных эпизодов ФП — на 30,9%. Пропанорм оказался более безопасным у больных с заболеваниями сердца, по сравнению с Кордароном , в отношении побочных и нежелательных явлений (0% против 31,6%). Исследование «ПРОСТОР» продолжается, в данной публикации представлены результаты лечения пациентов, получивших терапию в рамках исследования в течение 12 месяцев.
Ключевые слова: фибрилляция предсердий, хроническая сердечная недостаточность, пропафенон, амиодарон.
Фибрилляция предсердий (ФП) является наиболее распространенным нарушением ритма сердца, встречающимся в клинической практике, часто осложняет течение различных сердечно-сосудистых заболеваний (ССЗ) и нередко приводит к развитию хронической сердечной недостаточности (ХСН). Возникновение частых пароксизмов ФП приводит к электрическому и анатомическому ремоделированию миокарда, снижает сократительную способность левого желудочка (ЛЖ), увеличивает частоту развития тромбоэмболических осложнений, общую смертность и снижает качество жизни (КЖ) пациентов [5,10,34].
Частота возникновения этого нарушения ритма преимущественно ассоциирована с такими кардио-васкулярными заболеваниями, как артериальная гипертония (АГ), коронарная болезнь сердца и ХСН
[13,17,22]. АГ до настоящего времени остается наиболее распространенным ССЗ и является частой причиной возникновения и поддержания ФП — аритмии, на долю которой приходится, приблизительно, одна треть всех госпитализаций, связанных с нарушениями сердечного ритма [2,3,16].
В научной литературе описывается множество механизмов, ответственных за развитие ФП у пациентов, страдающих гипертензией, как на уровне изменения геометрии камер сердца и перегрузки его давлением, так и на клеточном и субклеточном уровнях [4,37]. Повышение АД при гипертонии приводит к развитию гипертрофии ЛЖ, увеличению размеров левого предсердия (ЛП), прогрессированию ХСН и, тем самым, способствует увеличению риска возникновения и рецидивирования данной тахиаритмии. Важной составляющей эффективной профилактики
возникновения и поддержания этого нарушения ритма должна являться терапия, направленная на нормализацию АД и, как следствие, приводящая к уменьшению выраженности гипертрофии ЛЖ и размеров ЛП, что было продемонстрировано в ряде крупных международных исследований, проведенных в последнее десятилетие [8,12,36].
Хорошо известно, что степень ХСН пропорциональна риску развития ФП, а частота встречаемости этой аритмии возрастает с 10% у больных со II функциональным классом (ФК) по КУНА до 40% и даже 50% при IV классе сердечной недостаточности [8,24].
С одной стороны, ХСН и ФП имеют много общих механизмов развития, включающих миокардиальный фиброз, нарушение регуляции содержания внутриклеточного кальция, нейроэндокринную дисфункцию [16,18]. С другой, — более чем 55% пациентов с очевидной ХСН имеют практически нормальную сократимость миокарда (ФВ>50%), и число таких больных будет неуклонно увеличиваться [1,27]. В подобных случаях целесообразно говорить о пациентах с сохраненной систолической функцией. Частота встречаемости таких больных зависит от состояния обследуемой популяции и критериев оценки систолической функции и, как правило, в стационарной и поликлинической практике доля таких больных составляет 30-50% [1,11].
В настоящее время одним из подходов к ведению пациентов с ФП является стратегия контроля ритма, задачей которой является восстановление и удержание синусового ритма. Данному методу противопоставлен контроль частоты, при котором проводится терапия, направленная на ограничение частоты сокращений желудочков сердца в покое и при нагрузке. Какой способ лечения является оптимальным для пациента, необходимо решать индивидуально, принимая во внимание основное заболевание, состояние гемодинамики и клиническую симптоматику во время тахиарит-мии. На сегодняшний день в многочисленных крупных проспективных исследованиях стратегия контроля частоты желудочковых сокращений (ЧЖС) показала сопоставимую эффективность в отношении заболеваемости и смертности в сравнении со стратегией контроля синусового ритма [30,39].
Тем не менее, длительное сохранение синусового ритма сопровождается лучшим функциональным состоянием миокарда и КЖ, а ретроспективные аналитические исследования выявили преимущество в прогнозе тех пациентов, у которых длительное время сохранялся синусовый ритм [23]. Поэтому медикаментозный контроль ритма до сих пор остается стратегией выбора у пациентов с симптомной ФП, тахикардиальной кардиопатией или при невозможности адекватного контроля ЧЖС [39].
Несмотря на значительные успехи в фармакологии за последние десятилетия, эффективность мно-
гих антиаритмических препаратов (ААП), применяемых для профилактики пароксизмов ФП, относительно невелика. С позиций современной доказательной медицины является оправданным назначение только тех лекарственных средств, которые доказали не только свою эффективность, но и высокую безопасность у данной категории больных [5,15]. Из ААП, рекомендованных для профилактики парок-сизмальной ФП, в России разрешены всего 4 препарата, которые нашли широкое применение в клинической практике: это амиодарон, пропафенон, сота-лол и хинидин [15,25,31]. К этим препаратам также можно добавить и p-адреноблокаторы, особенно их пролонгированные формы, которые могут обладать достаточно высокой антиаритмической эффективностью у определенных групп пациентов [32,35,38].
Когда говорят об антиаритмической терапии (ААТ) при ФП, то часто неправомочно ссылаются на исследования CAST I и Л (1989, 1991), в которых оценивалась эффективность энкаинида, флекаинида и морицизина (этмозина) в отношении подавления желудочковых аритмий у больных, перенесших инфаркт миокарда и имевших фракцию выброса менее 40%. Данные исследования показали, что, несмотря на эффективное устранение желудочковых экстрасистол, упомянутые препараты увеличивали общую смертность и частоту внезапной смерти, особенно в первые три месяца после инфаркта миокарда, и это объяснялось аритмогенным действием препаратов.
Не надо забывать, что речь в этих исследованиях идет о желудочковых аритмиях и больных постинфарктной кардиопатией. Однако, путем проведения ретроспективных анализов этих исследований (1994, 1995), было показано, что прием р-адреноблокаторов является независимым фактором снижения риска аритмической смерти на 33% у пациентов, участвовавших в исследованиях CAST и, что не менее важно, «легкое» подавление желудочковой экстрасистолии препаратами CAST («легкое» — это термин авторов, означающий более высокую степень подавления меньшими дозами препаратов IC класса) является независимым фактором снижения риска аритмической смерти на 41%. Это положение позволяет думать о небезнадежности гипотезы, рассматривающей устранение желудочковой экстрасистолии как способа улучшения прогноза больных с потенциально злокачественными желудочковыми аритмиями.
Но мы сегодня обсуждаем предсердные нарушения ритма и прекрасно понимаем, что ФП — это наиболее часто встречающаяся в клинической практике разновидность аритмий, требующая несколько другого подхода. В настоящее время существует достаточно большая группа пациентов, не переносивших инфаркт миокарда, имеющих стабильную
стенокардию, дисовариальную кардиопатию, АГ и ХСН (ФВ>50%), осложненных ФП, и неудовлетворительным опытом применения амиодарона и/ или p-адреноблокаторов (или с противопоказаниями для их применения), которым «отказывают» в использовании АПП 1С класса, неправомерно ссылаясь на результаты исследований CASTI и CASTII.
Поэтому имеющаяся доказательная база в отношении применения ААП IC класса у больных с постинфарктной кардиопатией и желудочковыми аритмиями не должна автоматически переноситься на пациентов с ФП, страдающих артериальной гипертонией, ИБС, осложненных ХСН с сохраненной систолической функцией ЛЖ.
Для того, чтобы сделать какое-нибудь ясное заключение о возможностях амиодарона, который довольно часто назначается больным ХСН и дисфункцией ЛЖ, хочется напомнить о мета-анализе АТМА (1997), который включал результаты 13 протоколов на материале обследования 6553 больных, из которых 1452 пациента были без острого инфаркта миокарда (ОИМ), но с ХСН того или иного ФК. Главным выводом мета-анализа была констатация того, что амиода-рон способен снизить риск смерти от всех причин у больных ХСН и/или дисфункцией ЛЖ только на 13% (р=0,03), а аритмической и внезапной смерти (ВС) — на 29% (р=0,0003). Совершенно уникальным и непонятным выглядел анализ по влиянию амиода-рона на риск ВС в зависимости от выраженности болезни. У пациентов с ФВ>35% снижение риска составляло 48%, а у пациентов с более выраженной дисфункцией ЛЖ (ФВ<35%) — лишь 27% при меньшей степени достоверности. Среди пациентов с ХСН только при начальных ее проявлениях (I и II ФК) имело место снижение риска ВС на 27% (р=0,034), а при прогрессировании ХСН до III и/или IV ФК достоверность изменений пропадала.
Таким образом, амиодарон способен снижать риск ВС у больных после инфаркта миокарда, но не при наличии ХСН, поскольку у пациентов с декомпенсацией кровообращения никакого положительного влияния амиодарона на прогноз и риск ВС не было зафиксировано даже по результатам лучшего мета-анализа! Кроме влияния амиодарона на прогноз больных ХСН, мета-анализ АТМА анализировал и безопасность применения амиодарона, причем в невысоких (в среднем 270 мг/сут) дозах. В двойных слепых исследованиях амио-дарон отменяли достоверно чаще (41%), чем в группе плацебо (27%). Суммарно опасные побочные эффекты развивались у 16,1% пациентов с ХСН или после инфаркта миокарда, в сравнении с 3,5% группы плацебо.
Таким образом, нельзя сбрасывать со счетов ААП I класса и, прежде всего, IC, так как на фармацевтическом рынке давно появились и с успехом применяются новые их представители — в частности, пропафенон, у которого диапазон электрофизиологических свойств
гораздо шире, чем у «чистых» антиаритмиков ГС класса, использованных в исследованиях CAST. Наряду с блокадой натриевых каналов, пропафенон (Пропанорм®) оказывает существенное влияние на активность Р-адренергических рецепторов, а также калиевых и кальциевых каналов [5]. Иными словами, пропафенон (Пропанорм ), будучи ААП ГС класса, обладает также свойствами антиаритмиков II, III и IV классов, т. е. частично является p-адреноблокатором, блокато-ром калиевых каналов и антагонистом кальция.
Учитывая вышеизложенное, целесообразно продолжить изучение ААП IC класса и, прежде всего, пропафенона (Пропанорма®) с целью разработки тактики и стратегии ведения больных с ФП на фоне АГ, ИБС и ХСН с сохраненной систолической функцией, часто сочетающихся с заболеваниями щитовидной железы, хронической обструктивной болезнью легких, при отсутствии постинфарктной кардио-патии, у которых применение амиодарона и p-адреноблокаторов ограничено, противопоказано или не было эффективным.
Поэтому целью нашего исследования явилась оценка эффективности и безопасности пропафенона (Пропанорма®) и амиодарона (Кордарона®) у больных с АГ, ИБС и ХСН с сохраненной систолической функцией левого желудочка, осложненных рецидивирующей пароксизмальной и/или персистирующей формами ФП.
Материал исследования
Проводимое и продолжающееся исследование (ПРОСТОР) является многоцентровым, проспективным, сравнительным, открытым, рандомизированным с использованием параллельных групп (пропа-фенон и амиодарон). Для участия в исследовании пациенты должны были подписать форму «Добровольного информированного согласия пациента» на участие в нем и соответствовать всем перечисленным ниже критериям включения и не иметь критериев исключения.
Критерии включения:
• Мужчины и женщины в любом возрасте, страдающие эссенциальной артериальной гипертонией I-III степени и/или ишемической болезнью сердца (ИБС) со стабильным I-III ФК стенокардии.
• Наличие пароксизмальной и/или персистирую-щей ФП в анамнезе с частотой возникновения рецидивов аритмии не реже одного раза в течение 3-х месяцев (2С класс пароксизмальной ФП, Levy, 2000 г.).
• Длительность аритмического анамнеза парок-сизмальной и/или персистирующей ФП не менее 6 месяцев.
• Сохраненная систолическая функция левого желудочка (ФВ>50%).
• Постоянный прием лекарственных препаратов (из любых групп антигипертензивных средств), применяемых при лечении АГ, ИБС и ХСН (целевые уровни САД и ДАД и стабилизация или снижение ФК ИБС и ХСН) перед назначением ААП.
• Пациенты с заболеваниями щитовидной железы, периферических сосудов, ХОБЛ, сахарным диабетом могли участвовать в исследовании только в группе Пропанорма .
• Подписанная форма «Добровольного информированного согласия пациента» на участие в исследовании.
Пациенты не включались либо досрочно исключались из исследования при наличии или возникновении любого из перечисленных критериев исключения.
Критерии исключения:
• Наличие острого коронарного синдрома, перенесенного инфаркта миокарда.
• ХСН 1У-го функционального класса по КУНА (ФВ < 50%).
• Заболевания (кроме АГ и ИБС) самостоятельно или опосредованно приводящие к развитию пароксизмов фибрилляции и трепетания предсердий (ревматизм, кардиомиопатии и др.) за исключением ХСН.
• Наличие либо возникновение сопутствующих заболеваний, способных повлиять на результаты исследования.
• Вторичная (симптоматическая) АГ.
• Пороки сердца.
• Нарушения проводимости или брадикардия (< 50 ударов в минуту во время скрининга, визита 1 или визита 2, ЧСС измеряется по среднему значению частоты пульса на лучевой артерии или по данным записи ЭКГ).
• Трепетание предсердий и другие виды аритмий, исключая пароксизмальную и/или персистирующую ФП, требующие применения ААП.
• Вагус-зависимый тип ФП, диагностированный анамнестически, по данным ХМ ЭКГ и оценки ВРС (показатель ЬР/НБ<1,5).
• Проведенное либо планирующееся хирургическое лечение ФП.
• Пациенты с клинически значимыми нарушениями лабораторных показателей во время скрининга.
• Заболевания или состояния, являющиеся противопоказаниями для назначения пропафенона (Пропанорма ) и амиодарона (Кордарона ).
• Алкогольная зависимость, наркомания, наличие психических расстройств, включая диагностированную депрессию.
• Пациентки, способные к деторождению, не должны быть беременны или кормить грудью. Пациентки, способные к деторождению, должны использовать адекватные методы контрацепции.
• Отказ пациента участвовать либо продолжить участие в исследовании.
Первичными конечными точками, которые определены в исследовании ПРОСТОР, являются: общая смертность, смертность от сердечно-сосудистых заболеваний, фатальный и нефатальный инфаркт и мозговой инсульт. Вторичные конечные точки: повторные эпизоды ФП и их количество за определенный промежуток времени, длительность эпизодов ФП, ЧЖС во время ФП, количество госпитализаций, связанных с нарушением сердечного ритма, либо в результате декомпенсации течения АГ, ИБС или ХСН, изменение показателей систолической и диа-столической функций ЛЖ на фоне лечения, оценка безопасности применения при ХСН с сохраненной систолической функцией ЛЖ с учетом нежелательных влияний Пропанорма и Кордарона .
Все пациенты, которые по данным анамнеза соответствовали критериям включения/исключения из исследования, получали для ознакомления форму «Добровольного информированного согласия пациента».
На первом визите (скрининг) проводились: 1) беседа о предстоящем исследовании и последующее подписание «Добровольного информированного согласия пациента» на участие в исследовании; 2) сбор анамнеза и демографических данных; 3) измерение АД; 4) запись ЭКГ по стандартной методике, подсчет ЧСС; 5) на основании полученных данных проверялось соответствие критериям включения/ исключения для оценки возможного участия пациента в исследовании; 6) проводилась коррекция антиги-пертензивной терапии и терапии, направленной на стабилизацию ФК ИБС и ХСН; 7) пациентам выдавался дневник самоконтроля АД, ЧСС и проводилось обучение по правилам его заполнения.
Пациентам, которые соответствовали всем критериям включения и исключения, достигли целевого уровня АД и стабилизации ФК ИБС и ХСН (4-6 недель) и желали продолжить участие в исследовании, назначался визит 2 (рандомизация). На этом визите проводились: 1) измерение АД, ЧСС; 2) общеклиническое обследование больных; 3) суточное мониторирование АД, которое могло не выполняться при отсутствии показаний либо технической возможности); 4) ХМ ЭКГ и оценка ВРС*; 5) ЭхоКГ; 6) рандомизация пациентов проводилась на две исследуемые группы путем конвертов: группа 1, принимающая Пропанорм (450 мг/сут) и группа 2, принимающая Кордарон® (100-400 мг/сут); 7) первый прием исследуемых препаратов; 
Визит 3 проводился через 1 месяц (±5 дней) с момента назначения ААП. Основной целью визита
являлось выявление возможных нежелательных явлений (НЯ) и коррекция доз применяемых препаратов для лечения АГ, ИБС, ХСН и тахиаритмии. Во время визита проводились: 1) оценка приверженности (комплаенса) и эффективности терапии; 2) физи-кальный осмотр пациента, запись ЭКГ и измерение АД, ЧСС; 3) проверка и анализ данных дневников пациента; 4) регистрация ХМ ЭКГ и оценка ВРС*; 5) ЭхоКГ; 6) выявление возможных побочных эффектов и НЯ проводимой терапии, наличия либо возникновения критериев исключения из исследования;
Визит 4 проводился через 6 месяцев (±5 дней) после назначения изучаемых препаратов. На этом визите проводились: 1) общеклиническое обследование больных: физикальными методами (анамнез, осмотр, пальпация, аускультация), общий и биохимический анализ крови, общий анализ мочи, рентгенологическое исследование грудной клетки*; 2) измерение АД, ЧСС и запись ЭКГ; 3) СМ АД*; 4) ХМ ЭКГ и оценка ВРС*; 5) ЭхоКГ; 6) заполнение опросников КЖ пациента*; 7) проверка и анализ данных дневников пациента; 
Визит 5 проводился через 12 месяцев (±5 дней) на фоне медикаментозной терапии АГ, ИБС, ХСН и лечения ААП. На визите осуществляли: 1) измерение АД, ЧСС и запись ЭКГ; 2) СМ АД*; 3) ХМ ЭКГ и оценка ВРС*; 4) ЭхоКГ; 5) заполнение опросников КЖ пациента*; 6) проверка и анализ данных дневников пациента; 7) оценка приверженности (комплаен-са) и эффективности проводимой терапии; 
В случае необходимости (развития НЯ, побочных действий лекарственных препаратов или желания самого пациента) проводились дополнительные визиты, которые включали все необходимые вышеперечисленные процедуры, и период наблюдения за состоянием здоровья пациентов в этих случаях мог продлеваться до 6 месяцев с момента завершения их участия в исследовании.
Методы обследования
Все проводимые обследования пациентов были выполнены неинвазивными методами с информированного согласия испытуемых и соответствовали этическим нормам Хельсинской декларации (2000 г).
На каждом визите проводилось измерение АД методом Короткова, среднее АД рассчитывалось по формуле Хикэма [29]:
АД ср. = ДАД + (САД — ДАД) / 3
Запись ЭКГ по стандартной методике на 6-каналь-ных электрокардиографах проводилась всем пациентам при включении в исследование, в динамике ААТ и на каждом визите. Оценивались нарушения внутри-и межпредсердного проведения на синусовом ритме, признаки нарушения процессов реполяризации и гипертрофии миокарда левого желудочка. Абсолютный интервал РТ измерялся вручную во II стандартном отведении по критериям ЬереБИкт [20]. Вычислялись значения корригированного РТ (РТс) по формуле:
рТс = рТ/Л ЯЯ
В формуле РТс использовался средний для участка записи интервал ЯЯ и следующий за ним интервал рТ.
Пациентам было рекомендовано ежедневно проводить измерение ЧСС на лучевой артерии в течение 1-й минуты и вносить полученные данные в «Дневник пациента».
Всем пациентам до назначения ААП для определения исходного типа ФП на первом визите проводилось ХМ ЭКГ с помощью различных систем, а в последующем через 6 и 12 месяцев, где оценивали характер изменений ЧСС, количество эпизодов ФП, в том числе асимптомных, суммарную продолжительность приступов ФП, если таковые возникали, общее количество суправентрикулярных (СЭ) и желудочковых экстрасистол (ЖЭ), число парных форм и пароксизмов желудочковой тахикардии (ЖТ) за 24 часа.
ЭхоКГ в одномерном, двухмерном и допплеров-ском режимах была проведена всем больным, включенным в исследование, на 2, 3, 4 и 5 визитах. При этом определялись размеры камер сердца, оценивалось состояние клапанного аппарата, внутрисер-дечных структур, показатели систолической и диа-столической функций ЛЖ, сократительной способности миокарда, а также наличие тромбов в полостях сердца. Диастолическая дисфункция оценивалась на основании ультразвуковых диагностических нормативов, разработанных Рабочей группой Европейского общества кардиологов (2006), где выделялось три типа наполнения ЛЖ: 1) с замедленной релаксацией (незначительный); 2) псевдонормальный (умеренный); 3) рестриктивный (тяжелый).
При сомнительном диагнозе ИБС последующее подтверждение такового, являющегося возможным критерием включения в исследование, проводилось, главным образом, путем использования дополнительных исследований: ЭхоКГ, нагрузочные пробы (велоэр-гометрия, тредмил-тест, чреспищеводная стимуляция).
При подозрении на дисфункцию щитовидной железы осуществляли ультразвуковое исследование и определение уровня гормонов (ТТГ, антитела к тиреоидной пероксидазе, Т3, Т4).
Определялись показатели КЖ при включении в исследование и завершении исследования. Для оценки КЖ каждого больного использовали неспецифический опросник MOS «Health Status Survey SF-36». Перевод на русский язык опросника SF-36 был выполнен «Институтом клинико-фармакологичес-ких исследований» (Санкт-Петербург). Используемая форма опросника SF-36 включала 11 вопросов, результаты были представлены в виде оценок в баллах по 8 шкалам.
Пациентам выдавался дневник самоконтроля, который необходимо было вести ежедневно во время исследования. В дневник пациенты вносили показатели АД, ЧСС и регистрировали возникновение симптомов, сопровождающих пароксизмы ФП, включая подсчет ЧЖС во время тахиаритмии и ее длительность, количество эпизодов стенокардии. Также пациентов с целью последующей оценки комплаенса просили ежедневно отмечать прием препарата. На каждом визите дневник пациента проверялся и на основании полученных данных производилось титрование доз исследуемых препаратов и сопутствующей терапии.
Любое негативное изменение в состоянии здоровья пациента расценивалось как нежелательное явление (НЯ). Если НЯ было связано с исследуемым препаратом, то оно рассматривалось как побочный эффект терапии. В случае развития серьезных побочных эффектов, которые не контролировались титра-цией дозы препаратов либо могли нанести вред здоровью исследуемого, пациент исключался из исследования. Наблюдение за состоянием здоровья больного в случаях развития НЯ и побочных эффектов продлевалось до 6 месяцев с момента рандомизации либо до разрешения состояния.
Статистический анализ проводился на персональном компьютере РС Pentium III-700 с использованием стандартных компьютерных программ MS Excel 2002 и SPSS 11.5 с представлением данных в виде средней величины и ее стандартного отклонения (M±m) и парного теста Стьюдента. Критерием статистической достоверности считали уровень р<0,05. Для оценки статистических различий изменений основных характеристик внутри групп и между группами использовали непараметрический Wilcoxon-Mann-Whitney U-тест.
Клиническая характеристика больных
Согласно целям и задачам работы в начале исследования было рандомизировано 137 пациентов, которые соответствовали критериям включения/исключения и начали принимать исследуемые препараты. В статистический анализ не были включены 27 пациентов, прекративших досрочно участие в исследовании. Из них 3 человека принимали препараты нерегулярно либо отозвали свое согласие на дальнейшее
участие в исследовании. 24 пациентам был отменен Кордарон в связи с возникновением у них нежелательных и побочных явлений, о чем будет сказано ниже. Успешно завершили участие в исследовании 110 пациентов, из них 60 мужчин и 50 женщин в возрасте от 34 до 66 лет. АГ, ИБС и ХСН были диагностированы согласно Российским национальным рекомендациям последнего пересмотра (2009), и рандомизация проводилась на две исследуемые группы в зависимости от используемого антиаритмического препарата путем конвертов. В первую группу включили 59 пациентов, принимающих, помимо лекарственных средств по поводу АГ, ИБС и ХСН, антиаритмический препарат 1С класса Пропанорм (450 мг/сут). Вторая группа представлена 51 пациентом, которым был назначен Кордарон в поддерживающей дозе 100-400 мг/сут. Насыщение последним проводилось по стандартной схеме: 1,2 г препарата (6 таблеток) в течение 8 дней. В ходе повышения дозы препарата проводился ЭКГ- контроль с оценкой изменения интервала РТ, РТе (корригированного), при увеличении которого на 10-15% переходили к назначению поддерживающей дозы препарата. Дозы ААП, назначенных в обеих группах, зависели от исходной ЧСС и величины удлинения интервала РТ и рТе. При назначении Кордарона стремились к достижению минимально эффективных доз препарата. Допустимым, но требующим коррекции назначенной дозы амиодарона, считали увеличение интервала рТс не более 450 мс или не более чем на 25% первоначальной величины. К 6 месяцу терапии 49 пациентов (96,1%) принимали 100-200 мг в сутки амиодарона, двум (3,9%) потребовалось увеличение поддерживающей дозы препарата до 400 мг один раз в день.
Общая характеристика пациентов, включенных в исследование, представлена в табл.1.
Как видно из табл.1, все группы больных были сопоставимы по полу, возрасту, наличию пароксиз-мальной и/или персистирующей форм ФП, степени АГ, ФК ИБС и ХСН. У всех пациентов имела место АГ, причем I степени у 6 пациентов из 110, что составило 5,5%, II степени — у 92 (83,6%), III степени — у 12 пациентов, что составило 10,9%. Количество больных, имеющих АГ I, II и III степени, в исследуемых группах практически не различалось. Длительность гипертонического анамнеза в 1 группе больных составила, в среднем, 6,4±2,1, во 2 — 6,6±3,1 года. Клинические проявления ИБС в виде стабильной стенокардии имели 102 пациента из 110 (92,7%), из них I ФК — 28 больных (25,5%): 15 пациентов в группе 1 (25,4%) и 13 (25,5%) — в группе 2; II ФК имел место у 61 больного, что составило 55,5%: у 33 пациентов группы 1(55,9%) и у 28 (54,9%) группы 2; III ФК был определен у 13 (11,8%): в 1-й группе — у 7 (11,9%) и во 2-й — у 6 (11,8%). Длительность клинических проявлений ИБС в 1-й и 2-й группах составила 4,1±0,72 и 3,9±0,67 года
Таблица 1
Характеристика обследованных пациентов
Исходные данные 1 группа 2 группа р*
(п=59) (п=51)
Возраст, годы* 54,4±1,8 55,8±3,3 р=0,93
Мужчины 32 (54,2%) 28 (54,9%) р=0,75
Женщины 27 (45,8%) 23 (45,1%) р=0,87
I степень АГ (п=6) 3 (5,1%) 3 (5,9%) р=0,94
Уровень САД, 152,5±2,02 154,1±1,81 р=0,92
ДАД (мм рт.ст.) 94,4±2,1 96,7±2,6 р=0,78
II степень (п=92) 49 (83,0%) 43 (84,3%) р=0,72
Уровень САД, мм рт.ст. 171,8±0,89 173,2±0,78 р=0,95
ДАД (мм рт.ст.) 102,3±1,38 106,4±2,8 р=0,87
iНе можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
III степень (п=12) 7 (11,9%) 5 (9,8%) р=0,67
Уровень САД, 196,5±12,5 197,8±9,5 р=0,95
ДАД (мм рт.ст.) 114,1±5,6 116,5±7,4 р=0,97
ХСН I ФК (КУНА) (п=9) 5 (8,5%) 4 (7,8%) р=0,67
ХСН II ФК (КУНА) (п=85) 46 (77,9%) 39 (76,5%) р=0,55
ХСН III ФК (КУНА) (п=16) 8 (13,6%) 8 (15,7%) р=0,8
ИБС I ФК (п=28) 15 (25,4%) 13 (25,5%) р=0,54
ИБС II ФК (п=61) 33 (55,9%) 28 (54,9%) р=0,76
ИБС III ФК (п=13) 7 (11,9%) 6 (11,8%) р=0,92
Пароксизмальная ФП 42 (71,2%) 37 (72,5%) р=0,73
Персистирующая ФП 17 (29,8%) 14 (27,5%) р=0,69
Примечание: * — и-критерий Манна-Уитни. — статистический критерий, используемый для оценки различий между двумя выборками по уровню какого-либо признака, измеренного количественно и позволяющего выявлять различия в значении параметра между малыми выборками. Высокие значения вероятности в этом столбце означают, что исходные данные имеют одинаковые характеристики и могут быть использованы в исследовании.
соответственно. Таким образом, по ФК стенокардии, по длительности ишемического анамнеза исследуемые группы не различались.
Пароксизмальную форму ФП имело одинаковое количество пациентов 1-й и 2-й групп (71,2% и 72,5% соответственно) и аритмический анамнез составил 5,3±2,2 и 5,1±4,2 года соответственно. У 58 пациентов из 110 (52,7%) пароксизмы аритмии сопровождались выраженной клинической симптоматикой, наблюдались в течение последних 3-х месяцев до включения в исследование и могли быть отнесены к 2С группе по классификации ФП Б.Ьеуу (2000) [21]. До включения в исследование пациенты не получали постоянную ААТ, кроме небольших доз Р-адреноблокаторов, применяемых в качестве базовой терапии АГ, ИБС и ХСН.
Признаки сердечной недостаточности (по КУНА) имели все пациенты (100%), из них 9 пациентов I ФК, что составило 8,2%, 85 пациентов — II ФК (77,3%) и 16 пациентов — III ФК (14,5%). По наличию того или иного ФК ХСН группы были сопоставимы (табл.1).
В табл. 2 представлены жалобы пациентов, связанные с клиническим течением основных заболеваний сердечно-сосудистой системы и их осложнениями, в том числе ФП.
При анализе основных жалоб пациентов обращает на себя внимание наличие одышки при физической
нагрузке и, особенно, в покое у пациентов обеих групп (13,6% и 11,8% соответственно). При физической нагрузке описывали одышку 34 пациента (57,6%)
1-й группы, 29 пациентов (56,9%) 2-й группы. Жалобы на общую слабость во время тахиаритмии предъявляли 45 пациентов (76,3%) 1-й и 34 пациента (66,7%)
2-й группы. Приступы стенокардии во время эпизода ФП описывали 24 пациента (40,7%) 1-й и 21 пациент (42,2%) 2-й группы. Отеки нижних конечностей как проявления ХСН наблюдались у 21 пациента 1-й (35,6%) и у 16 (31,4%) пациентов 2-й группы. Отмечено значительное число жалоб на головные боли.
Таблица 2
Основные жалобы обследуемых пациентов
Основные жалобы 1 группа (п=59) 2 группа (п=51)
Неравномерное сердцебиение 56 (94,9%) 49 (96%)
Замирание сердца 39 (66,1%) 40 (78,4%)
Одышка при физической нагрузке 34 (57,6%) 29 (56,9%)
Одышка в покое 8 (13,6%) 6 (11,8%)
Общая слабость во время ФП 45 (76,3%) 34 (66,7%)
Боли в прекардиальной области при ФП 24 (40,7%) 21 (41,2%)
Отеки нижних конечностей 21 (35,6%) 16 (31,4%)
Головные боли 29 (49,2%) 30 (58,8%)
Головокружение во время ФП 25 (42,4%) 20 (39,2%)
Таблица 3
Базисная терапия, используемая у пациентов, включенных в исследование
Препараты 1 группа (n=59) 2 группа (n=51)
Ацетилсалициловая кислота 25 (42,4%) 24 (47%)
Непрямые антикоагулянты (варфа-рин) 32 (54,2%) 28 (54,9%)
Тиазидоподобные диуретики 58 (98,3%) 48 (94%)
иАПФ 48 (81,4%) 44 (86%)
БРА 11 (18,6%) 7 (13,7%)
БАБ 54 (91,5%) 47 (92%)
Антагонисты кальция 15 (25,4%) 16 (31,4%)
Антагонисты альдостерона 23 (39%) 17 (33,3%)
Петлевые диуретики 21 (35,6%) 16 (31,4%)
Статины 13 (22%) 9 (17,6%)
Причинами головных болей у 51,8% больных были подъемы САД >140 мм рт.ст., ДАД >90 мм рт.ст. Головокружения имели место у 45 пациентов (40,9%), причем клиника совпадала с пароксизмом ФП.
Медикаментозное лечение АГ, ИБС и клинических проявлений ХСН проводилось согласно рекомендациям ВНОК и заключалось в назначении основных групп препаратов: дезагрегантов, тиазидо-подобных диуретиков, ингибиторов АПФ и/или бло-каторов рецепторов ангиотензина II (БРА), Р-адреноблокаторов (БАБ), антагонистов кальция, антагонистов альдостерона и, по показаниям, петлевых диуретиков, статинов и сердечных гликозидов, что представлено в табл. 3.
Доза p-адреноблокатора титровалась в зависимости от показателей АД и ЧСС. Терапия при включении пациентов в исследование была скорректирована с целью достижения максимального гипотензивного эффекта согласно Российским рекомендациям по диагностике и лечению АГ, стабилизации ФК стенокардии и ХСН.
Диагноз ХОБЛ у 4 (3,6%) из 110 больных был выставлен на основании анамнеза, клинико-лабораторных данных функции внешнего дыхания, стадия определялась согласно классификации GOLD; 5 пациентов 1-й группы (8,5%) страдали хроническим аутоиммунным тиреоидитом и получали L-тироксин. Сахарный диабет 2-го типа имели 10 пациентов 1-й и 6 пациентов 2-й группы (16,9% и 11,8% соответственно).
Результаты исследования
Базовая терапия АГ, ИБС и ХСН была представлена у всех пациентов, что было обязательным условием включения в исследование. В обеих группах по первичным конечным точкам не было зафиксировано смертельных исходов, а также нефатальных инфарктов и инсультов.
Исходная степень гипертензии и среднее АД до момента рандомизации было сопоставимо в исследу-
емых группах (табл. 1). У пациентов 1-й исследуемой группы на момент включения в исследование АД . было равно 146,5+2,02 мм рт.ст, САД составляло 167,3+5,0 мм рт.ст. и ДАД — 97,3+2,2 мм рт.ст. На фоне проводимой терапии через 4-6 недель удалось добиться целевых значений АД у 40 из 59 пациентов (67,8%), у 19 пациентов (32,2%) была отмечена положительная динамика в снижении уровней САД и ДАД. Через 6 месяцев САД снизилось на 20,8 мм рт.ст. (12,4%), ДАД — на 11,2 мм рт.ст. (11,5%); через 12 месяцев — на 21,1 мм рт.ст. (12,6%) и на 12,7 мм рт.ст. (13,1%) соответственно.
У пациентов 2-й исследуемой группы было зафиксировано АД ., равное 145,3+1,6 мм рт.ст, САД составляло 165,1+4,4 мм рт.ст. и ДАД 92,5+1,5 мм рт. ст. Целевой уровень АД через 4-6 недель терапии был достигнут у 34 из 51 пациента 2-й группы (66,7%), у 17 пациентов (33,3%) была отмечена положительная динамика по течению АГ. Через 6 месяцев терапии САД снизилось на 20,4 мм рт.ст. (12,4%) и ДАД — на 11,8 мм рт.ст. (12,8%); через 12 месяцев — на 21,6 мм рт.ст. (13,1%) и на 11,9 мм рт.ст. (12,9%) соответственно.
Важно отметить, что гипотензивный эффект сохранялся на протяжении 12 месяцев наблюдения и с целевыми уровнями АД закончили участие в исследовании 38 пациентов 1-й (64,4%) и 32 пациента (62,7%) 2-й группы. Неэффективной антигипер-тензивная терапия была признана у 7 пациентов (11,9%) 1-й группы, что существенно не отличалось от 2-й группы (6 пациентов, 11,8%; р>0,05).
Таким образом, полученные результаты демонстрируют положительный эффект проводимой терапии в наблюдающихся группах пациентов как по уровню САД, так и ДАД, что является важным фактором предотвращения развития гипертрофии ЛЖ, ремоделирования камер сердца и осложнений АГ, поскольку ремоделирование сердца — один из этапов формирования и прогрессирования дисфункции ЛЖ с развитием ХСН [19,33].
На фоне проводимой терапии отмечена и положительная динамика клинического течения ИБС, поскольку у 4 из 7 (57,1%) пациентов 1-й группы и у 4 из 6 (66,7%) 2-й III ФК стенокардии уменьшился до II, увеличилось количество пациентов с I ФК (37 пациентов — 62,7% и 33 пациента — 64,7% соответственно) за счет снижения ФК со II на I. Уменьшение ФК сердечной недостаточности на одну градацию отмечено через 6 месяцев лечения у 65 пациентов (59,1%): у 4 больных с III ФК 1-й группы (25%) и у 5 (31,3%) 2-й группы до II ФК; у 33 пациентов со II ФК в 1-й группе (38,8%) и у 29 во 2-й (34,1%) — до I ФК. К 12 месяцу терапии I ФК ХСН имели уже 39 пациентов 1-й (66,1%) и 37- 2-й группы (72,5%), II ФК — 17 (28,8%) и 12 (23,5%) соответственно, III ФК остался прежним у трех пациентов 1-й (5,1%) и у
Таблица 4
Динамика показателей систолической и диастолической функций левого желудочка в группе Пропанорма®
(M±m)
Показатели 1 группа (n=59)
Исходно 1 месяц 3 месяца 6 месяцев 12 месяцев
КДР, мм 53,2+0,98 53,3+0,91 52,9+0,89 52,1+1,06* 52,2+0,63*
КСР, мм 34,5+0,98 34,0+0,87 34,0+0,18 33,9+1,68* 33,2+0,55*
ФВ, % 52,3+1,9 53,5+1,88 52,6+1,3 52,4+2,06 52,96+0,85
МЖП, мм 13,0+0,27 11,6+0,34* 11,3+0,13** 11,7+0,33*** 11,2+0,17***
ЗСЛЖ, мм 11,3+0,22 10,9+0,30* 10,6+0,14* 10,9+0,29* 10,6+0,28*
ММЛЖ, г 342,2+14,2 342,3+16,1 338,3+12,1 318,3+15,1*** 315,2+16,2***
Размер ЛП, мм 41,2+1,09 41,2+1,03 41,4+1,12 40,8+1,02* 40,3+0,64*
Е/А 0,91+0,02 0,88+0,01* 0,89+0,04* 0,82+0,01** 0,82+0,02**
ВИР, мс 103,2+1,21 103,1+1,06 98,1+1,13* 102,1 + 1,03 101,4+0,97
ФПН, % 24,5+0,23 24,1+0,30 25,1+0,41* 26,1+0,03** 26,2+0,12**
Примечание:* — p<0,05; ** — р<0,01; *** — p<0,001 по сравнению с исходными значениями.
двух — 2-й группы (3,9%), но отмечалось клиническое улучшение симптоматики в пределах этого же ФК ХСН. Число госпитализаций по поводу ухудшения течения АГ, ИБС и/или декомпенсации ХСН снизилось в 1-й группе на 72,9%, во 2-й — на 74,5%.
Таким образом, на основании результатов проведенного нами исследования, можно с уверенностью констатировать, что проводимая терапия АГ, ИБС и ХСН у больных с пароксизмальной и/или персис-тирующей формами ФП позволяет более эффективно контролировать АД, способствует стабилизации течения основного заболевания и уменьшает ФК стенокардии и ХСН.
Исходно диастолическая дисфункция ЛЖ (с замедленной релаксацией) выявлена у 49 пациентов 1-й группы (83,1%) и у 41 — 2-й группы (80,4%), что выражалось в увеличении времени изоволюмическо-го расслабления (ВИР>100 мс), замедлении заполнения ЛЖ в раннюю диастолу (Е/А<1,0) при сохраненной систолической функции (ФВ>50%). Псевдонормальный тип диастолической дисфункции имел место у 6 больных (10,2%) 1-й и у 8 (15,7%) — 2-й группы (в среднем ВИР составило 82,3 + 1,89 мс, Е/А — 1,06+0,04). Рестриктивный тип диастолической дисфункции выявлен у 4 больных (6,7%) 1-й группы и у двух (3,9%) — 2-й группы (средняя величина ВИР составила 68,2+1,45 мс, Е/А — 2,06+0,18).
ЭхоКГ- метод позволил классифицировать архитектонику ЛЖ у пациентов на базе таких показателей, как ММЛЖ и относительная толщина стенки ЛЖ. Индекс относительной толщины стенки ЛЖ представляет собой чувствительный индикатор геометрической модели при гипертрофии и определяется отношением толщины стенки ЛЖ к поперечному диаметру его полости в конце диастолы. Концентрическая гипертрофия (увеличение массы миокарда и относительной толщины стенки ЛЖ) выявлена у 90 из 110 пациентов, что составило 81,8%. Эксцентрическая гипертрофия (увеличение массы
при нормальной относительной толщине) имела место у 15 больных (13,6%). Концентрическое ремо-делирование (нормальная масса и увеличенная относительная толщина стенки) отмечено у 5 больных (4,6%). У 98 пациентов (89,1%) отмечалось увеличение ЛП более 40 мм, что, по данным научной литературы, является предиктором развития не только ФП, но и инсульта, и смерти [9].
За период наблюдения в группе Пропанорма® не было отмечено отрицательного влияния препарата на показатели систолической и диастолической функций ЛЖ, что представлено в табл. 4.
Отмечено, что на фоне проводимой терапии через 1 месяц отмечалась тенденция к уменьшению КДР (р=0,11), КСР (р=0,87), а к 12 месяцу эти показатели достоверно снизились (р=0,05 и р=0,049 соответственно). К 6 месяцу ФВ практически не изменилась (р=0,075), уменьшилась толщина МЖП (р=0,0000 и р=0,001 соответственно), и ЗСЛЖ (р=0,034 и р=0,027), а также ММЛЖ (р=0,0023), переднеза-дний размер левого предсердия к 6 (р=0,02) и 12 месяцу (р=0,016), улучшились показатели диастолической функции ЛЖ (р<0,05), увеличилась фракция предсердного наполнения (р=0,001 и р=0,0012 соответственно).
Таким образом, добавление к проводимой базовой терапии АГ, ИБС и ХСН антиаритмика ГС класса Пропанорма®, сопровождается процессами обратного ремоделирования камер сердца и приводит к регрессу гипертрофии ЛЖ без ухудшения насосной функции, о чем свидетельствует отсутствие достоверных изменений ФВ. Проводимая терапия также способствовала достоверному уменьшению полости ЛП (р<0,05), исходный размер которого был увеличен у большинства обследованных больных. Поскольку данные научной литературы свидетельствуют, что дилатация ЛП у больных гипертонической болезнью предшествует развитию гипертрофии ЛЖ и является предиктором ФП, поэтому уменьше-
Таблица 5
Динамика показателей систолической и диастолической функций левого желудочка в группе Кордарона® (M±m)
Показатели 2 группа (n=51)
Исходно 1 месяц 3 месяца 6 месяцев 12 месяцев
КДР, мм 52,5+1,9 52,6+1,7 52,1+0,89 53,0+1,2 51,0+0,82*
КСР, мм 34,7+1,98 34,4+1,6 34,0+1,82 34,3+1,68 33,1+0,91*
ФВ, % 51,0+2,23 51,2+2,2 51,6+1,3 51,8+4,6* 51,6+1,8
МЖП, мм 12,8+0,46 12,6+0,40 12,3+0,14 12,5+0,34 12,7+0,21
ЗСЛЖ, мм 11,7+0,55 11,8+0,53 11,6+0,22 11,8+0,50 10,5+0,80*
ММЛЖ, г 341,3+16,1 341,4+14,2 329,1+16,3 320,1 + 15,2** 317,3+15,2***
Размер ЛП, мм 42,6+1,55 42,9+1,44 41,4+1,14 41,6+1,11* 41,4+0,25*
Е/А 0,92+0,03 0,90+0,01 0,89+0,02* 0,81+0,02** 0,81+0,01**
ВИР, мсек 102,3+1,18 103,2+1,12 99,1 + 1,21* 100,1+1,13* 99,4+0,98**
ФПН, % 24,1+0,22 24,2+0,31 24,8+0,14 26,3+0,18** 26,4+0,16**
Примечание: * — р<0,05; ** — р<0,01; *** — р<0,001 по сравнению с исходными значениями.
ние размера ЛП у пациентов, принимающих Пропанорм (р<0,05) в сочетании с терапией основных заболеваний, можно расценивать как положительный эффект и важный прогностический момент в профилактике рецидивирования тахиаритмии.
В табл.5 представлены показатели гемодинамики у пациентов, принимающих в качестве антиаритмических препаратов амиодарон.
Подобные закономерности в показателях гемодинамики были выявлены и во 2-й группе: к 12-му месяцу терапии отмечено достоверное уменьшение КДР (р=0,016), КСР (р=0,028), толщины ЗСЛЖ (р=0,023) ММЛЖ (р=0,000017), переднезаднего размера ЛП (р=0,033), улучшение показателей диастолической функции (р<0,05), в частности, увеличение ФПН (р=0,0034). Псевдонормальный тип диастолической дисфункции, который имели 6 больных 1-й
и 8 — 2-й группы, трансформировался в незначительный, а рестриктивный (6 пациентов) — в псевдонормальный, что говорит о положительном влиянии медикаментозной терапии на процессы релаксации ЛЖ и его растяжимости.
iНе можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
Далее приведены результаты сравнительного изучения антиаритмической эффективности Пропанорма и Кордарона на фоне базовой терапии АГ, ИБС и ХСН у больных с частыми пароксизмами ФП. У всех пациентов до включения в исследование рецидивы аритмии возникали чаще одного раза каждые 3 месяца и протекали с выраженными клиническими проявлениями, что, как было сказано выше, позволило их отнести ко 2С группе пароксизмальной ФП по классификации Б.Ьеуу [21]. Данной категории пациентов, согласно рекомендациям, был показан подбор ААП для профилактики пароксизмов арит-
Таблица 6
®
Анализ результатов ХМ ЭКГ и дневников самоконтроля пациентов, принимающих Пропанорм (M±m)
Показатель 1 группа (n=59)
Исходно 6 месяцев 12 месяцев
Общее кол-во СЭ 694,1+457,6 342,2+126,7* 366,2+101,3*
Кол-во парных СЭ 18,8+18,0 11,2+4,54* 5,23+1,19**
Кол-во эпизодов ФП 1,04+0,48 0,49+0,02** 0,55+0,14**
Суммарная длительность ФП, мин 277,2+34,7 108,5+15,2** 67,6+8,13***
ЧЖС во время эпизода ФП, уд/мин 123,5+15,2 98,4+15,2** 75,6+25,2**
Кол-во асимптомных приступов ФП 1,03+0,32 1,46+0,12* 1,49+0,21*
Общее кол-во ЖЭ 515,6+453,7 345,1+102,4* 356,6+121,7*
Кол-во парных ЖЭ 2,1+1,3 1,3+0,25* 1,4+0,16*
Кол-во пароксизмов ЖТ 0 0 0
Длительность САП, мсек 1615,3+110,2 1812,2+122,1 1766,4+98,3
Кол-во эпизодов ФП/мес. (дневник) 3,2+1,1 0,56+0,01*** 0,43+0,13***
Длительность ФП, мин (дневник) 376,2+26,1 107,2+28,3** 112,3+21,8**
ЧЖС во время эпизода ФП, уд/мин (дневник) 144,8+23,4 88,2+22,2*** 82,4+12,7***
Медикаментозное восстановление синусового ритма (дневник), % 21 (35,6%) 8 (13,6%) 17 (28,8%)
Субъективное улучшение симптоматики при рецидиве пароксизма ФП (дневник), % 5 (8,5%) 17 (89,5%) 24 (85,7%)
Общая эффективность ААТ, % — 40 (67,8%) 32 (54,2%)
Примечание:* — р<0,05; ** — р<0,01; *** — р<0,001 по сравнению с исходными значениями.
Таблица 7
Анализ результатов ХМ ЭКГ и дневников самоконтроля пациентов, принимающих Кордарон®
Показатель 2 группа (п=51)
Исходно 6 месяцев 12 месяцев
Общее кол-во СЭ 401,5+174,9 315,3+127,2* 272,7+124,4*
Кол-во парных СЭ 114,5+121,5 65,5+34,2** 62,8+23,6**
Кол-во эпизодов ФП 1,02+0,85 0,51+0,04** 0,59+0,01**
Суммарная длительность ФП, мин 94,6+81,9 88,5+29,2* 84,3+26,4*
ЧЖС во время эпизода ФП, уд/мин 131,3+17,4 102,5+21,4* 78,1+19,4**
Кол-во асимптомных приступов ФП 1,05+0,41 1,32+0,76* 1,66+0,21*
Общее кол-во ЖЭ 593,3+493,1 126,4+85,3*** 131,7+78,8***
Кол-во парных ЖЭ 23,0+8,2 1,03+0,12*** 0,96+0,14***
Кол-во пароксизмов ЖТ 0 0 0
Длительность САП, мсек 1620,4+107,2 1844,2+112,4 1913,3+95,2
Кол-во эпизодов ФП/мес. (дневник) 3,0+1,3 0,57+0,03*** 0,58+0,11***
Длительность ФП, мин (дневник) 334,1+28,2 194,3,1+29,1** 94,5+18,3***
ЧЖС во время эпизода ФП, уд/мин (дневник) 138,3+26,4 101,5+28,1** 111,4+13,6**
Медикаментозное восстановление синусового ритма (дневник), % 20 (39,2%) 2 (10,5%) 6 (25%)
Субъективное улучшение симптоматики при рецидиве пароксизма ФП (дневник), % 3 (5,9%) 16 (84,2%) 19 (79,2%)
Общая эффективность ААТ, % 62,7% 52,9%
Примечание: * — р<0,05; ** — р<0,01; *** — р<0,001 по сравнению с исходными значениями.
мии, памятуя о том, что лица, включенные в исследование, имели признаки ХСН.
При оценке результатов исследования было установлено, что Пропанорм через 6 месяцев терапии был высокоэффективен у 40 пациентов, что составило 67,4%, через 12 месяцев — у 32 больных (54,2%). За период наблюдения у этих пациентов не регистрировались симптомы, которые сопровождали приступы аритмии до включения в исследование. Также у них не наблюдалось документированных эпизодов ФП по ЭКГ и ХМ ЭКГ и дневникам самоконтроля в течение 12 месяцев приема препарата.
Несмотря на то, что рецидивы тахиаритмии продолжали возникать у 19 пациентов (32,2%) через 6 месяцев и у 27 (45,8%) через 12 месяцев, 17 (89,5%) и 24 (88,9%) из них, соответственно, отметили снижение частоты, длительности и клинической выраженности симптомов во время эпизодов ФП. По дневникам самоконтроля и интервьюирования этих больных количество эпизодов ФП снизилось с 3,2+1,1 рецидивов в месяц до 0,56+0,01 к 6-му и до 0,43+0,13 к 12 месяцу терапии (р=0,00016). Спонтанное прекращение фибрилляции в течение 2,1+0,25 часов через 6 месяцев отметил 51 больной (86,4%), через 12 месяцев — 42 пациента (71,2%), тогда как в 13,6% и 28,8% случаях потребовалось медикаментозное восстановление синусового ритма. Таким образом, через 6 месяцев отмечено уменьшение количества больных на 61,8%, которым применялись ААП с целью купирования эпизода ФП, однако через 12 месяцев лечения это количество снизилось до 19,1%.
При анализе результатов ХМ ЭКГ отмечено снижение общего количества СЭ через 6 (р=0,014) и 12
месяцев (р=0,026) терапии, уменьшение парных форм (р=0,034), количества эпизодов ФП с 1,04+0,48 до 0,49+0,02 и 0,55+0,14 соответственно (р=0,0018), а также суммарной длительности пароксизмов (р=0,0012; р=0,0000) и ЧЖС во время приступа (р=0,001; р=0,0071). Однако имело место увеличение асимптомных эпизодов ФП к 6 и 12 месяцам терапии на 29,5% и 30,9% соответственно.
Как известно, ЧЖС во время тахиаритмии косвенно отражает клиническую выраженность пароксизма ФП и позволяет более объективно оценить симптоматику при данном виде тахиаритмии [26]. У пациентов 1-й группы исходно ЧЖС во время приступов аритмии составляла 144,8+23,4 уд/мин, а через 6 и 12 месяцев проводимой терапии снизилась до 88,2+22,2 (р=0,00015) и 82,4+12,7 (р=0,00014) соответственно. Какой-либо положительной динамики в частоте возникновения, длительности и клинических проявлений тахиаритмии не отметили 7 пациентов (11,9%), что было классифицировано как «неэффективная ААТ».
Проведен анализ эффективности Пропанорма® у 10 пациентов, которые не принимали р-адреноблокаторы, так как последние были отменены в связи с развившейся брадикардией (ЧСС < 50 в 1 мин). Хотя группа и небольшая, но эффективность в ней составила 80%, что еще раз указывает на то, что Пропанорм®, будучи антиаритмическим препаратом ГС класса, частично проявляет и р-адреноблокирующее действие.
По результатам ХМ ЭКГ и анализу дневников самоконтроля, Кордарон оказался эффективным через 6 месяцев терапии у 32 пациентов, что составило 62,7%, а через 12 месяцев — у 27 (52,9%), что представлено в табл. 7.
Таблица 8
Причины досрочного выбывания пациентов из исследования (количество пациентов)
Основная причина Группа ® Группа ®
Пропанорма Кордарона
Отзыв «Добровольного инфор- 1 0
мированного согласия»
Низкий комплаенс 1 1
Амиодарон-ассоциированный 0 3
гипотиреоз
Амиодарон-ассоциированный 0 2
гипертиреоз
Повышение уровня печеноч- 0 3
ных трансаминаз
Фотодерматоз 0 5
Удлинение интервала рТ 0 11
В целом по группе 2 25
Пароксизмы ФП сохранялись у 19 пациентов (32,2%) через 6 месяцев и у 24 (47,1%) через 12 месяцев. Отметили субъективное улучшение симптоматики при рецидиве пароксизма ФП 16 пациентов из 19 (84,2%) через 6 месяцев и 19 (79,2%) из 24 через 12 месяцев терапии. «Неэффективная ААТ» к 12 месяцу имела место у 5 пациентов (20,8%). В целом при низкой эффективности применения Кордарона (по дневникам) количество эпизодов ФП снизилось с 3,0+1,3 рецидивов в месяц до 0,57+0,03 к 6 (р=0,00017) и до 0,58+0,11 к 12 месяцу терапии (р=0,00021). Отмечено изменение ЧЖС во время приступов аритмии, которая исходно (по ХМ ЭКГ) составляла 131,3+17,4 уд/мин, а через 6 и 12 месяцев проводимой терапии снизилась до 102,5+21,4 (р=0,026) и 78,1+19,4 (р=0,0042) соответственно. Подобная закономерность по снижению ЧЖС во время тахиаритмии отмечена и самими больными (р=0,0012). Однако между подгруппами пациентов с низко- или неэффективной терапией ЧЖС в целом не различалась и составила 148,3+23,2 и 138,2+27,1 уд/мин соответственно (р>0,05). Достоверно, как по результатам ХМ ЭКГ (р<0,05), так и дневникам самоконтроля (р<0,05), отмечалось снижение длительности эпизодов ФП и ЧЖС во время тахиаритмии (р<0,05).
При анализе результатов ХМ ЭКГ отмечено снижение общего количества СЭ через 6 (р=0,015) и 12 месяцев (р=0,012) терапии, уменьшение парных форм (р=0,0063), увеличение асимптомных эпизодов ФП к 6 и 12 месяцам терапии на 25,7% и 58,1% соответственно. Следует отметить, что при использовании Кордарона в большей степени происходило подавление желудочковой эктопической активности, что выражалось в различии доверительных коэффициентов между группами (р=0,047; р=0,054 соответственно), рассчитанных на основании количественных данных, т. е. суточного числа экстрасистол.
Спонтанное восстановление синусового ритма в течение 1,8+0,28 часов через 6 месяцев отметили 17
из 19 больных (89,5%), через 12 месяцев — 18 из 24 пациентов (75%), тогда как в 10,5% и 25% случаев потребовалось медикаментозное восстановление синусового ритма. Через 6 месяцев терапии отмечено уменьшение количества больных, которым применялись ААП с целью купирования эпизода ФП на 73,2%, однако через 12 месяцев лечения это количество снизилось до 36,2%.
Таким образом, оба антиаритмика показали высокую эффективность в отношении предупреждения ФП в течение 12 месяцев терапии, однако мы понимаем, что данный вид аритмии обусловлен основным заболеванием, и поэтому во многих случаях эти эпизоды могут сохраняться даже после оптимизации лечения сердечно-сосудистой патологии.
Одной из основных целей настоящего исследования была не только оценка эффективности, но и безопасности проводимого лечения, выявление возможных связей и путей предотвращения развития побочных эффектов у исследуемых пациентов. Применение ААП всегда сопровождается, пусть даже в самой незначительной степени, риском возникновения этих эффектов и препараты, предназначенные для подавления сердечных аритмий, способны вместо этого ухудшать их течение или приводить к развитию других аритмий, которых у пациента не наблюдалось ранее.
Исходно, как было сказано выше, была проведена рандомизация 137 пациентов, которые начали принимать исследуемые препараты согласно дизайну исследования. В последующем 27 пациентов досрочно прекратили принимать исследуемые препараты и основные причины исключения из исследования представлены в табл. 8.
«Добровольное информированное согласие» было отозвано одним пациентом, основной причиной чего явилось нежелание принимать рекомендованную терапию. У двух причиной явился низкий комплаенс, обусловленный перерывами в приеме, превышающими 7 последовательных дней. Под комплаенсом в данном исследовании понимали приверженность пациентов к лечению. Этот показатель определялся на основе интервьюирования пациентов и данных их дневников, в которых отражались перерывы в приеме исследуемых препаратов. Комплаенс рассчитывался как отношение количества принятого препарата к тому количеству, которое пациент должен был принять, умноженное на 100%. В случаях низкой приверженности к лечению, когда комплаенс был ниже 70%, и/или пациентом допускались перерывы в приеме препаратов более 7-ми последующих дней, пациент мог быть исключен из исследования, либо полученные данные не использовались в статистическом анализе.
Причиной отмены и исключения из исследования у трех больных явился амиодарон-ассоциированный
Таблица 9
Динамика интервала QT в исследуемых группах на фоне приема антиаритмических препаратов (M±m)
Интервал рТ Группа Пропанорма® (п=59) Группа Кордарона® (п=51)
Исходно 6 месяцев 12 месяцев Исходно 6 месяцев 12 месяцев
рТ, мс 382,1+12,1 369,4+16,3 367,6+15,5 385,2+13,4 423,3+13,3* 433,1 + 12,4*
рТс, мс 378,3+14,2 362,6+12,4 364,3+11,8 379,3+12,5 417,9+14,3* 421,4+13,2*
Примечание: * — р<0,05 по сравнению с исходными значениями.
гипотиреоз и у двух — амиодарон-ассоциированный гипертиреоз, что потребовало отмены Кордарона , а также консультации эндокринолога с коррекцией терапии ассоциированных состояний. Повышение уровня печеночных трансаминаз через 3 месяца терапии без развития амиодарон-ассоциированого гепатита, отмечено у трех больных. Фотодерматоз в виде изменения кожи, приобретающей серовато-синеватый характер, а также появление эритемы и отека открытых частей тела после пребывания на солнце, отмечен у 5 больных. Важный момент, по поводу которого 11 пациентов, принимающих Кордарон , были исключены из исследования — это удлинение интервала РТ. Причем у 6 больных отмечено удлинение интервала РТ и РТс уже через 1 месяц терапии препаратом (средняя величина составила 476,3+12,6 и 468,2+22,1 мс соответственно), у остальных пяти пациентов Кордарон был отменен через 3 месяца лечения (в среднем РТ, рТс составили 465,4+14,6 и 458,6+23,1 мс соответственно). В табл. 9 представлена динамика изменений интервала РТ и РТс на фоне проводимой ААТ пациентов, продолживших участие в исследовании.
Еще одним побочным действием явилось развитие брадикардии (ЧСС < 50 уд/мин) у 15 пациентов при приеме Пропанорма (25,4%) и у 13 (25,5%) -на фоне Кордарона®. Причиной выраженной брадикар-дии, по нашему мнению, явилось использование исследуемых препаратов в сочетании с р-адрено-блокаторами, которые были отменены у 10 пациентов 1-й (16,9%) и у 9 — 2-й группы (17,6%), после чего ЧСС нормализовалась. У остальных 5 больных 1-й (8,5%) и у 4 (7,8%) — 2-й группы доза р-адрено-блокаторов была снижена, в результате чего нормализовалась ЧСС, и пациенты продолжили исследование. Возможно, развитие брадикардии было обусловлено индивидуальной реакцией на назначение этих препаратов за счет генетического полиморфизма цитохрома СУР2Б6 [28,38]. Развитие такого побочного эффекта заставило обратить внимание на необходимость совместного назначения ААП и БАБ с осторожностью, начиная с минимальных доз, под обязательным контролем ЧСС для исключения индивидуальной непереносимости совместного назначения этих препаратов. Таким образом, когда возникает необходимость в использовании ААП, идеальный выбор, как таковой, невозможен, и наилучшее реше-
ние — избегать применения любых антиаритмиков. Но если все же без них не обойтись, надо четко представлять себе цель лечения и соблюдать все предосторожности во избежание еще больших проблем, чем та, по поводу которой проводится терапия. Основным соображением всегда является равновесие между эффективностью и безопасностью.
Обсуждение
В настоящее время неоспорим тот факт, что в большинстве случаев нарушения сердечного ритма, в том числе ФП, являются осложнением сердечно-сосудистого заболевания, что требует назначения основных групп медикаментозных средств. В частности, эффективный контроль АД, стабилизация функционального класса ИБС и ХСН могут приводить к снижению частоты рецидивирования или даже полному исчезновению этой аритмии, что было продемонстрировано в ряде крупных международных исследований [7,8].
Полученный нами высокий антиаритмический эффект Пропанорма и Кордарона связан не только с непосредственным действием таковых на аритмию, но и с прямым влиянием препаратов, использующихся при лечении АГ, ИБС и ХСН, на миокард через блокаду РААС и опосредованным воздействием за счет снижения АД и уменьшения постнагрузки на ЛЖ. Поэтому трудно представить положительный эффект любого назначенного ААП, если не будет достигнут целевой уровень АД или стабилизирован ФК ИБС и ХСН.
В результате проведенного исследования показано, что лечение АГ способствовало достижению целевых уровней АД у 67,8%, улучшению показателей САД и ДАД — у 32,2% пациентов группы Пропанорма и у 66,7% и 33,3% соответственно, группы Кордарона . Важно отметить, что гипотензивный эффект сохранялся на протяжении всего года наблюдения и с целевыми уровнями АД закончили участие в исследовании 38 пациентов 1-й (64,4%) и 32 (62,7%) — 2-й группы. Неэффективной антигипертензивная терапия была признана у 7 пациентов (11,9%) 1-й группы, что существенно не отличалось от 2-й группы (6 пациентов, 11,8%; р>0,05).
Через 12 месяцев терапии 66,1% пациентов 1-й и 72,5% больных 2-й группы имели I ФК ХСН против 8,5% и 7,8% исходных значений. Уменьшилось коли-
чество больных, имеющих в начале исследования II ФК, как в 1-й (с 77,9% до 28,8%), так и во 2-й группе (с 76,5% до 23,5%), а также III ФК (с 13,6% до 5,1% и с 15,7% до 3,9% соответственно) за счет уменьшения ФК хотя бы одну градацию. Проводимое лечение привело к стабилизации и улучшению течения ИБС, поскольку увеличилось количество пациентов с I ФК в обеих группах на 59,5% и 60,6% соответственно и уменьшилось число имеющих II ФК — на 42,4% и 42,8% и III ФК стенокардии — на 57,1% и 66,7% соответственно.
Таким образом, основной целью лечебной тактики должно являться лечение основного заболевания, приводящего к возникновению ФП путем дезорганизации гемодинамики или развития предсердной патологии. Теоретически и практически этого можно достигнуть путем использования комбинированной терапии с учетом понимания того, что различные механизмы могут приводить к возникновению и поддержанию ФП. Не исключено, что использование сочетанной дифференцированной терапии приведет к более специфическому влиянию на конкретные механизмы этой тахиаритмии.
Исходные морфологические изменения, выявленные у больных с пароксизмальной и/или пер-систирующей формами ФП, характеризовались сложными процессами ремоделирования, которые сочетались со структурно-морфологическими изменениями, обусловленными имеющимися ССЗ, в частности, АГ, ИБС и ХСН. У больных с ФП отмечено не только увеличение ММЛЖ, но и изменение его геометрии, с преобладанием концентрической гипертрофии ЛЖ у 81,8%, тогда как эксцентрическая гипертрофия и концентрическое ремодели-рование ЛЖ встречались значительно реже (13,6% и 4,6% соответственно). Как известно, у лиц с гипертрофией ЛЖ общая смертность в 4 раза, а смертность от сердечно-сосудистых причин в 7-9 раз выше, чем у лиц без признаков гипертрофии
миокарда ЛЖ, поэтому снижение индекса ММЛЖ
2
(ИММЛЖ) на 25 г/м ассоциируется с уменьшением смертности и частоты осложнений АГ на 20% [12]. Как в группе Пропанорма , так и в группе Кордарона® через 12 месяцев лечения отмечено достоверное уменьшение М МЛЖ на 7,9% (р=0,0023) и на 7,1% (р=0,000017) соответственно, а регресс гипертрофии ЛЖ не сопровождался ухудшением сократительной функции, о чем свидетельствует отсутствие достоверных изменений ФВ (р>0,05). У пациентов 1-й и 2-й групп к 12 месяцу терапии показатели КДР и КСР достоверно снизились (р=0,05 и р=0,049; р=0,016 и р=0,028 соответственно), улучшились показатели диастолической функции ЛЖ (р<0,05), в частности, фракция предсерд-ного наполнения увеличилась на 6,9% (р=0,012) и 9,5% (р=0,0034) соответственно.
Расширению ЛП придается большое значение в возникновении и поддержании ФП. Действительно, представляется логичным, что чем значительнее размеры предсердий, тем более выражено изменение их ультраструктуры и, следовательно, возрастает вероятность появления и учащения пароксизмов тахиаритмии. У 89,1% пациентов отмечалось увеличение ЛП более 40 мм, что считается одним из факторов, ответственных за инициацию ФП, который включает пусковые механизмы, индуцирующие аритмию и поддерживающие ее субстрат. Обратное ремоделирование камер сердца, в том числе достоверное уменьшение ЛП, в проведенном исследовании было отмечено у большинства пациентов 1-й (р=0,016) и 2-й групп (р=0,033), что, по нашему мнению, способствовало более эффективному контролю ритма сердца у пациентов с пароксизмальной и/или персистирующей ФП.
Учитывая полученные результаты, можно с уверенностью утверждать, что стандартная базовая терапия АГ, ИБС и ХСН позволяет более эффективно контролировать АД, способствует процессам обратного ремоделирования ЛЖ, уменьшает выраженность гипертрофии миокарда и, тем самым, оказывает кардиопротективное действие. Такая тактика ведения больных с ФП позволяет замедлять про-грессирование течения основного заболевания, что привело к снижению количества госпитализаций,
iНе можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
связанных с декомпенсацией АГ, ИБС и/или ХСН
®
в группе Пропанорма на 72,9% и в группе Кордарона — на 74,5%.
При оценке результатов исследования было установлено, что через 6 месяцев терапии антиаритмическая эффективность в 1-й и 2-й группах составила 67,4% и 62,7%, тогда как через 12 месяцев незначительно снизилась до 54,2% и 52,9% соответственно. Несмотря на то, что рецидивы тахиаритмии через 12 месяцев продолжали возникать у 45,8% пациентов в группе Пропанорма и у 47,1% в группе Кордарона , тем не менее, в среднем 86,7% и 81,7% больных соответственно, отметили улучшение клинической выраженности симптомов во время эпизодов ФП. Количество эпизодов аритмии (по дневникам больных) снизилось на 86,6% в 1-й и на 80,7% во 2-й группе, длительность — на 70,1% и 71,7%, ЧЖС во время нарушения ритма — на 43,1% и 19,5% соответственно, что также нашло отражение в результатах ХМ ЭКГ. По результатам же ХМ ЭКГ обратили внимание на увеличение асимптомных эпизодов ФП к 6 и 12 месяцам терапии на 29,5% и 30,9% в 1-й группе и на 25,7% и 58,1% во 2-й группе соответственно.
Таким образом, оба ААП показывают высокую эффективность в отношении предупреждения эпизодов ФП, а снижение таковой к 12 месяцу терапии, на наш взгляд, может быть обусловлено результатом
естественного или прогрессирующего патофизиологического процесса самого ССЗ, который способствует активации триггерных факторов и формирует новые электрофизиологические субстраты для поддержания этого нарушения сердечного ритма. Повторные эпизоды тахиаритмии, в свою очередь, порождают дальнейшие электрофизиологические и структурные изменения миокарда предсердий и еще больше способствуют аритмогенезу. Поэтому при лечении ФП необходим систематический поиск первичной причины и часто приходится ставить меньшую терапевтическую цель, чем 100%-е удержание синусового ритма, поскольку снижение частоты пароксизмов аритмии и ЧЖС во время нее, ее длительности и выраженности клинических проявлений, является также положительным эффектом при применении ААП.
Мы понимаем, что применение ААП при ФП направлено как на купирование тахиаритмии (восстановление синусового ритма), так и на предупреждение рецидивов. Необходимо всегда помнить, что любое действие ААП может вызывать как антиаритмический, так и проаритмогенный эффект, который не наблюдался в исследуемых группах, причем последний, как было сказано выше, чаще всего проявляется у пациентов с выраженным органическим поражением сердца.
Вернёмся к исследованиям CAST, результаты которых заставили не только пересмотреть тактику лечения пациентов с нарушениями ритма сердца и кардиологических больных вообще, но и сформулировали противопоказание к назначению препаратов 1С класса — наличие органического поражения сердца. Но понятие «органическое поражение сердца» в данном контексте расплывчато и неконкретно! R.N. Fogoros, в частности, считает, что «в отсутствие заболеваний сердца препараты класса IC имеют наиболее благоприятный баланс между эффективностью и безопасностью при лечении предсердных аритмий» [6]. Более того, при лечении нарушений ритма сердца у амиодарона, несмотря на хорошую эффективность, имеется большое число экстракар-диальных побочных и нежелательных явлений. Из 76 пациентов группы Кордарона , рандомизированных в начале исследования, 24 выбыли именно по причине развития таковых, что составило 31,6%. Амиодарон-ассоциированные состояния щитовидной железы имели место у 6,6% больных, фотодерматоз — у 6,6%, повышение уровня печеночных трансаминаз, но без развития гепатита — у 3,9%, удлинение интервала QT — у 14,5% больных. Брадикардия, возникшая у 16,4% пациентов на фоне совместного применения ААП с р-адрено-блокаторами, возможно, обусловлена индивидуальной реакцией на назначение этих средств за счет генетического полиморфизма цитохрома CYP2D6
[28]. Развитие этого побочного эффекта заставило обратить внимание на необходимость такой комбинации с осторожностью, начиная с минимальных доз под обязательным контролем ЧСС для исключения индивидуальной непереносимости.
Таким образом, полученные результаты лечения пациентов с ХСН и сохраненной систолической функцией на фоне АГ, ИБС, осложненных парок-сизмальной и/или персистирующей формами ФП, свидетельствуют о высокой антиаритмической эффективности Пропанорма , относительной безопасности и возможности комбинации препарата с р-адреноблокаторами.
Важной составляющей эффективной профилактики возникновения ФП и поддержания синусового ритма должна являться терапия, направленная на лечение основных ССЗ, что будет способствовать замедлению гипертрофии миокарда ЛЖ, его концентрическому ремоделированию, ассоциируемых с клиническими проявлениями ИБС и ХСН, а также тяжестью приступов ФП у данной категории больных. Поэтому даже у больных с органическим поражением сердца нередко приходится использовать ААП I класса, в частности, Пропанорм , но при отсутствии абсолютных противопоказаний (постинфарктная кардиопатия, ФВ менее 40%), который, будучи антиаритмическим препаратом 1С класса, показал высокую антиаритмическую эффективность, не уступающую амиодарону, у больных АГ, ИБС и ХСН в отношении сохранения синусового ритма, снижения частоты эпизодов и их суммарной продолжительности и отсутствия ухудшений показателей гемодинамики.
В настоящее время продолжается набор пациентов в исследование ПРОСТОР, но уже полученные через год результаты, представленные в данной публикации, несомненно, вызывают интерес и заставляют пересмотреть тактику и стратегию лечения пациентов с фибрилляцией предсердий на фоне органической патологии сердца.
Выводы
1. Профилактическая антиаритмическая эффективность Пропанорма® при пароксизмальной и/ или персистирующей ФП через 6 месяцев терапии составляет 67,4%, через 12 месяцев — 54,2%, что не уступает таковой при использовании Кордарона (62,7% и 52,9% соответственно). У 33,9% пациентов при приеме Пропанорма® отмечается уменьшение количества эпизодов тахиаритмии на 86,6%, суммарной длительности — на 70,1%, частоты желудочковых сокращений во время пароксизма — на 43,1%, увеличение числа асимптомных эпизодов ФП — на 30,9%.
2. Применение Пропанорма у больных АГ, ИБС и ХСН с сохраненной систолической функцией
ЛЖ не ухудшает показатели гемодинамики, запускает процессы обратного ремоделирования камер сердца, уменьшает выраженность гипертрофии миокарда и, тем самым, оказывает кардиопротек-тивное действие, позволяющее замедлять прогрес-сирование заболеваний и снижать число госпитализаций, связанных с декомпенсацией сердечной деятельности на 72,9%.
3. При отсутствии тяжелого поражения сердца (постинфарктная кардиопатия, фракция выброса менее 40%) Пропанорм может быть использован у пациентов с ФП. При необходимости возможно при-
Литература
1. Агеев Ф. Т., Даниелян М. О., Мареев В. Ю. и др. Больные с хронической сердечной недостаточностью в российской амбулаторной практике: особенности контингента, диагностики и лечения (по материалам исследования ЭПОХА—О—ХСН)// Сердечная недостаточность 2004;5(1):4—7.
2. Беленков Ю. Н., Мареев В. Ю. Принципы рационального лечения сердечной недостаточности. М:»Медиа Медика», 2000:266.
3. Жуковский Г.С., Константинов В.В., Варламова Т.А. и др. Артериальная гипертония: эпидемиологическая ситуация в России и других странах// РМЖ 1997;5(9):551-558.
4. Камкин А.Г., Киселева И.С., Ярыгин В.Н. Ионные механизмы механоэлектрической обратной связи у клеток сердца//Успехи физиологических наук 2001 ;32(2):58-87.
5. Преображенский Д.В., Сидоренко Б.А., и др. Мерцание предсердий: фармакологическая кардиоверсия// Consilium medicum 2003;5(5):283-289.
6. Фогорос Р. Антиаритмические средства 1999:190.
7. Aksnes TA, Kjeldsen SE, Schmieder RE. Hypertension and atrial fibrillation with emphasis on prevention// Blood Pressure 2009;18(3):94-98.
8. Atrial fibrillation in heart failure: epidemiology, pathophysiology, and rationale for therapy// Am J Cardiol 2003;91(1):2-8.
9. Benjamin EJ, D Agostino RB, Belanger AJ, et al. Left atrial size and the risk of stroke and death. Framingham Heart Study// Circulation 1995;92:835-41.
10. Blaauw Y, Van Gelder IC, Crijns HJGM Treatment of atrial fibrillation// Am Heart J 2002;88:432-437.
11. Chung M., Shemanski L., Sherman D., et al. Functional Status in Rate- Versus Rhythm-Control Strategies for Atrial Fibrillation. Results of the Atrial Fibrillation Follow-Up In-vestigation of Rhythm Management (AFFIRM) Functional Status Substudy// J Am Coll Cardiol 2005; 46:1891-99.
12. Devereux R.B., Wachtell K., Gerdts E. et al. Prognostic significance of left ventricular mass change during treatment of hypertension//JAMA 2004;292:2350-2356.
13. Furberg CD, Psaty BM, Manolio TA, et al. Prevalence of atrial fibrillation in elderly subjects (the Cardiovascular Health Study)// Am J Cardiol 1994;74:236-41.
14. Fuster V, Ryden LE, Cannom DS, et al. ACC/AHA/ESC 2006 Guidelines for the Management of Patients with Atrial Fibrillation: a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines and the European Society of Cardiology Committee for Practice Guidelines (Writing Committee to Revise the 2001 Guidelines for the Management of Patients With Atrial Fibrillation): developed in collaboration with the European Heart Rhythm Association and the Heart Rhythm Society// Circulation 2006;114(7): e257-354.
15. Gosselink ATM., Crijns HJGM., van Gelder IC. et al. Low-dose amiodarone for maintenance of sinus rhythm after cardioversion of atrial fibrilation or flutter// JAMA 1992;267(24):3289-93.
16. Healey JS., Connolly SJ. Atrial fibrillation: hypertension as a causative agent, risk factor for complications, and potential therapeutic target// Am J Cardiol 2003; 91(10A):9G-14G.
17. Heist EK, Ruskin JN. Atrial fibrillation and congestive heart failure: risk factors, mechanisms, and treatment// Prog Cardiovasc Dis 2006;48(4):256-69.
менение Пропанорма® в сочетании с р-адрено-блокаторами, но с осторожностью, начиная с минимальных доз последних, и обязательным контролем АД, ЧСС и индивидуальной непереносимости.
4. Пропанорм продемонстрировал лучший профиль безопасности по сравнению с Кордароном у больных АГ, ИБС и ХСН с сохраненной систолической функцией ЛЖ в отношении побочных и нежелательных явлений, поскольку при его использовании не было отмечено таковых, тогда как на фоне Кордарона частота этих явлений составила 31,6%.
18. Hennersdorf MG, Strauer BE. Arterial hypertension and cardiac arrhythmias// J Hypertension 2001;19(2):167-177.
19. Hogg K, Swedberg K, McMurray J. Heart Failure with preserved left ventricular systolic function. Epidemiology, Clinical Characteristics, and Prognosis// J Am Coll Cardiol 2004;43(3):317-327.
20. Lepeshkin E., Surawicz B. The measurement of the QT interval of the electrocardiogram// Circulation 1952;6:378-88.
21. Levy S. Classification system of atrial fibrillation// Curr Opin Cardiol 2000;15(1):54-7.
22. Levy S, Maarek M, Coumel P, et.al. Characterization of different subsets of atrial fibrillation in general practice in France: The Alfa Study// Circulation 1999;99:3028-35.
23. Maintenance of sinus rhythm in patients with atrial fibrillation: an AFFIRM substudy of the first antiarrhythmic drug. AFFIRM First Antiarrhythmic Drug Substudy Investigators// J Am Coll Cardiol 2003;42(1):20-29.
24. Middlekauff HR, Stevenson WG, Stevenson LW. Prognostic significance of atrial fibrillation in advanced heart failure: a study of 390 patients// Circulation 1991;84:40-48.
25. Mooss Aryan N., Wurdeman Richard L., et al. Amiodarone Versus Sotalol for the Treatment of Atrial Fibrillation After Open Heart Surgery: The Reduction in Postoperative Cardiovascular Arrhythmic Events (REDUCE) Trial// Am Heart J 2004;148(4):641-648.
26. Onalan O, Crystal E, Daoulah A, Lau C, Crystal A, Lashevsky I Meta-analysis of magnesium therapy for the acute management of rapid atrial fibrillation// Am J Cardiol 2007;99(12):1726-32.
27. Owan TE, Hodge DO, Herges RM et al. Trends in prevalence and outcome of heart failure with preserved ejection fraction//N Engl J Med 2006;355(3):251-259.
28. Rau T., Heide R., Bergmann K., et al. Effect of the CYP2D6 genotype on metoprolol metabolism persists during long-term treatment// Br J Clin Pharmacol. 2004;94(10):1319-21.
29. Rogers, G.; Oosthuyse, T. A comparison of the indirect estimate of mean arterial pressure calculated by the conventional equation and calculated to compensate for a change in heart rate// Int J Sports Med. 2000;21(2):90-5.
30. Roy D, Talajic M, Nattel S, et al. Rhythm control versus rate control for atrial fibrillation and heart failure// N Engl J Med 2008;358(25):2667-2677.
31. Roy D, Talajic M., Dorian P. et al. For the Canadian Trial of Atrial Fibrillation Investigators. Amiodarone to prevent recurrence of atrial fibrillation// N Engl J Med 2000;342:913-920.
32. Swedberg K, Olsson LG, A. Charlesworth A et.al. Prognostic relevance of atrial fibrillation in patients with chronic heart failure on long-term treatment with beta-blockers: results from COMET// Eur Heart J 2005; 26(13):1303-8.
33. Tokushima T., Utsunomiya T., Yoshida K. et al. Left atrial systolic function assessed by left atrial ejection force in patients with sick sinus syndrome and paroxysmal atrial fibrillation// Jpn Heart J 2000;41(6):723-731.
34. Van der Hooft CS, Heeringa J, et al. Drug-induced atrial fibrillation// J Am Coll Cardiol 2004;44(11):2117-24.
35. Van Veldhuisen DJ, Crijns H JGM, van den Berg MP. Heart failure, atrial fibrillation, and beta-blockers// Eur Heart J 2006; 27(2): 247-247.
36. Verdecchia P., Staessen J.A., Angeli F. et al. Usual versus tight control of systolic blood pressure in non-diabetic patients with hypertension (Cardio-Sis): an open-label randomised trial// Lancet 2009;374(9689):525-33.
37. Kannel WB. Sone risk factors related to the incidence of cardiovascular disease and death using holed reheated biennial measuremtnts (In: Frumingham Heart Study). Publication NIH 1987:87-2703.
38. Werner D., Wuttke H., Fromm M.F., et al. Effect of amiodarone on the plasma levels of metoprolol// Am J Cardiol 2004;94(10):1319-21.
39. Wyse DG, Waldo AL, DiMarco JP et al. The Atrial Fibrillation Follow-up Investigation of Rhythm Management (AFFIRM) Investigators. A comparison of rate control and rhythm control in patients with atrial fibrillation// N Engl J Med 2002;347(23):1825-1833.
Abstract
Clinical effectiveness and safety of Propanorm® was studied in patients with arterial hypertension (AH), coronary heart disease (CHD), chronic heart failure (CHF) with intact systolic left ventricular (LV) function, and atrial fibrillation (AF). Effectiveness and safety of Propanorm® was compared to those in Cordarone®. Out of 137 randomised patients, 110 were included in the study (59 in the Propanorm® group, 51 — in the Cordarone® group) and followed up for 12 months. Primary end-points included all-cause mortality, cardiovascular mortality, fatal and non-fatal myocardial infarction and stroke. Secondary end-points included recurrent AF episodes, their duration, AF or decompensation-related hospitalisation rates, systolic and diastolic LF function dynamics during the treatment, and safety profile of Propanorm® and Cordarone® in CHF with intact systolic LF function.
The treatment of the main pathology was associated with achieving target blood pressure (BP) levels in 67,3% of the patients, reduction in functional classes (FC) of angina (70%) and CHF (94,5%), and decrease in cardiac decompensation-related hospitalisation rates by 72,9%.
After 6 and 12 months of the therapy, Propanorm® effectiveness was as high as 67,4% and 52,9%, respectively, being similar to that for Cordarone® (62,7% and 52,9%, respectively). In 33,9% of the patients, Propanorm® therapy was associated with a reduction in clinical AF symptoms, their duration, ventricular rate during AF paroxysm, and increased number of asymptomatic AF episodes by 30,9%. In cardiac patients, Propanorm® was safer than Cordarone®, with respective incidence of adverse effects of 0% vs. 31,6%. The study PROSTOR is being continued, and the present paper describes the results of 12-month therapy.
Key words: Atrial fibrillation, chronic heart failure, propafenone, amiodarone.
* —Якушин С.С., Натальская Н.Ю. (Рязанский государственный медицинский университет); Мазалов К.В. (ФГУ «ПОМЦ ФМБА России «, г. Нижний Новгород); Белялов Ф.И. (Иркутский медицинский университет).
Поступила 15/0? — 2010
© Коллектив авторов, 2010 E-mail: [email protected] Тел.: (905) 955-70-40
[Миллер О.Н. (*контактное лицо) — профессор кафедры неотложной терапии ФПК и ППв].
Термин «мерцательная аритмия» в клинику ввел Г.Ф. Ланг, подразумевая под ним мерцание предсердий и трепетание предсердий. Мерцательная аритмия – это полная дезорганизация ритмической деятельности предсердий, когда систола предсердий отсутствует. Подробно тему мерцательной аритмии мы рассматриваем также на наших курсах повышения квалификации по кардиологии.
Распространённость фибрилляции предсердий увеличивается с возрастом:
• В общей популяции: до 2%
• Старше 20 лет: 2%
• Старше 60 лет: 5%
• Старше 75 лет: 10%
• В кардиологических отделениях: 25%
• Среди больных с аритмиями: 35%
Но эти данные не являются достоверными, так как у 45% больных мерцание предсердий (МП) выявлено совершенно случайно!
Какие причины временной преходящей мерцательной аритмии? (может возникнуть только раз в жизни и как правило в острых ситуациях):
• Алкогольная интоксикация
• Электротравма
• Острый инфаркт миокарда
• Острый миокардит
• Острый перикардит
• Эмболия лёгочной артерии
• Острые бронхолёгочные заболевания
• Хирургическая травма сердца
Нас в данном случае интересует хроническая мерцательная аритмия и причины ее возникновения:
- Артериальная гипертензия (АГ)
- Хроническая сердечная недостаточность (ХСН), II-IV функциональный класс
- Пороки сердца
- Идиопатическая фибрилляция предсердий
- Дистрофия миокарда
- Ишемическая болезнь сердца (ИБС)
- Ожирение
- Сахарный диабет (СД)
- Хроническая обструктивная болезнь легких (ХОБЛ)
- Хроническая болезнь почек (ХБП)
- Спортивное сердце (у спортсменов значительно чаще возникает мерцательная аритмия, чем в общей популяции пациентов).
Очень важны периоды фибрилляции предсердий!
• 48 часов: при продолжении мерцательной аритмии (МА) в течение 48 часов резко увеличивается риск инсульта после восстановления синусового ритма: около 2% (1-5,3%); это связано с тем, что в процессе трепетания предсердий могут образовываться тромбы. В случае, если МА длится уже более 48 часов, нельзя начинать восстановление синусового ритма без антикоагулянтной подготовки (иначе на 3-4 день после восстановления синусового ритма могут возникнуть тромбоэмболические осложнения: ишемический инсульт, тромбоэмболия органов брюшной полости или конечностей).
• 7 дней: при сохранении МА в течение 7 дней заметно снижается вероятность спонтанного восстановления синусового ритма.
При возникновении пароксизма необходимо сразу же начинать восстановление синусового ритма (если для этого нет противопоказаний).
Классификация фибрилляции предсердий (ФП) и мерцательной аритмии:
— Впервые возникшая — пароксизмальная или персистирующая форма ФП: 24-48 часов (в данном случае в диагнозе лучше указывать не впервые возникшая, а впервые диагностируемая форма, т.к. нельзя с уверенностью сказать, появилась она в первый раз или пациент ранее просто не обращался за помощью врачей):
• впервые возникшая;
• пароксизмальная: период до 7 дней (включительно), до 60-70% случаев синусовый ритм восстанавливается спонтанно в течение первых 24-48 часов (но стоит отметить, что пароксизмальная форма часто является тахисистолической, при которой спонтанное восстановление синусового ритма бывает крайне редко, поэтому при таком течении МА обязательно необходимо урежение числа желудочковых сокращений);
• персистирующая (интермиттирующая): более 48 часов, но менее 7 суток (отличается от пароксизмальной формы МА тем, что урежение числа желудочковых сокращений не приводит к самостоятельному восстановлению синусового ритма, необходимы препараты, купирующие ФП);
• длительно существующая (longstanding) персистирующая ФП: более 1 года (восстановление синусового ритма возможно). Но существуют случаи, когда восстановление синусового ритма нецелесообразно: активная фаза ревматизма, порок сердца, требующий хирургического вмешательства, тромбоэмболические осложнения в анамнезе, большие размеры левого предсердия (более 5,5 см).
• постоянная (хроническая) форма: более 7 суток (синусовый ритм (СР) не восстанавливается): принимается решение не восстанавливать СР, так как он либо не восстановится совсем, либо восстановится на очень короткий срок; или в данный момент восстановление СР противопоказано (для этого необходимо применение антикоагулянтов, а у пациента с высокими цифрами артериальной гипертензии их применение опасно. В такой ситуации необходимо сначала компенсировать артериальную гипертензию, снизить цифры АД, сделать их более устойчивыми и только после этого приступать к восстановлению синусового ритма).
Существует также классификация тяжести ФП:
- Отсутствие симптомов;
- Лёгкие симптомы, обычная повседневная активность не нарушена;
- Выраженные симптомы, обычная повседневная активность нарушена;
- Инвалидизирующие симптомы, обычная повседневная активность невозможна.
Если к вам впервые обратился пациент с мерцательной аритмией, обязательно необходимо направить его в стационар для обследования и выявления причины МА и решения вопроса о необходимости восстановления синусового ритма)!
К показаниям к восстановлению синусового ритма на догоспитальном этапе относятся:
- Длительность ФП <48 часов
- Длительность ФП >48 часов в сочетании c:
• выраженной одышкой и влажными хрипами в легких;
• артериальной гипотензией <90/60 мм рт.ст., вызванной тахиаритмией;
• ангинозными болями, признаками ишемии миокарда на ЭКГ (депрессия ST, подъем ST, отрицательный зубец Т);
• ЧСС >150 в 1 мин
В данном случае на догоспитальном этапе необходимо не восстанавливать синусовый ритм, а урежать ЧСС!
- В острой ситуации (обязательно в отсутствие синдрома Вольфа-Паркинсона-Уайта (WPW-синдрома) для замедления желудочкового ритма необходимо внутривенное введение бета-адреноблокаторов (БАБ) или верапамила, но необходимо соблюдать осторожность у пациентов с гипотонией и сердечной недостаточностью (I, A);
- Для контроля ЧСС в острой ситуации у пациентов с ФП и СН или артериальной гипотонией — внутривенное введение сердечных гликозидов или амиодарона (I, B);
- У пациентов с синдромом WPW препаратами выбора являются пропафенон или амиодарон (I, C);
- При наличии синдрома WPW и ФП бета-блокаторы, верапамил, дигоксин и аденозин (АТФ) противопоказаны (III, C).
Какие лекарственные препараты можно использовать на догоспитальном этапе?
Класс I
I A – Хинидин, Новокаинамид, Дизопирамид
I B – Лидокаин, Мексилетин
I C – Этацизин, Пропафенон
Следует обратить внимание, что пропафенон особенно показан на фоне тахикардии, а этацизин и аллапинин – при нормосистолии или склонность к брадикардии.
Аллапинин, Этмозин и Гилуритмал трудно отнести к определённому подклассу класса I
Класс II – Бета-блокаторы
Класс III – Амиодарон, Соталол
Класс IV – Верапамил, Дилтиазем
При нарушениях ритма сердца антиаритмические препараты (ААП) 1с класса рекомендуются больным без выраженных органических изменений сердца.
Что такое выраженные органические изменения сердца?
• Хроническая сердечная недостаточность III ст., IV ФК, фракция выброса левого желудочка (ЛЖ) менее 40%;
• Острые формы ИБС, перенесенный инфаркт миокарда (особенно первые полгода);
• Гипертрофия левого желудочка (ГЛЖ) более 1,4 см.
Артериальная гипертония, хронические формы ИБС, пороки сердца и т.д. не являются противопоказанием к назначению ААП 1с класса (в частности пропафенона).
Пропафенон (препарат пропанорм) применяется при широком спектре аритмий:
• Антиаритмическая терапия до и после радиочастотной абляции (РЧА)
• Наджелудочковые и желудочковые экстрасистолии
• Фибрилляция предсердий
• Все варианты пароксизмальных наджелудочковых аритмий, в том числе WPW-синдром
• Аритмии у беременных
• Аритмии у спортсменов
Соотношение «эффективность – безопасность» у пропанорма лучшее среди антиаритмиков!
Что касается лекарственного препарата Соталол, антиаритмический эффект возникает только после приема ≥ 160 мг! Начинать лечение необходимо в стационаре с дозы 40 мг 2 раза в день. Самая большая доза – 160 мг; в крайних случаях – 320 мг).
К побочным действиям относятся:
— Неблагоприятное влияние на почки, риск развития кумуляции
— Удлинение интервала QT (что часто приводит к аритмии по типу пируэта; до 10% фибрилляция желудочков; почти 100% внезапная смерть)
Поэтому применять соталол необходимо крайне осторожно!
То же самое касается и аллапинина.
Эффективность препарата составляет 27%, в то время как вероятность развития желудочковой тахикардии к 3 году приема — 50%, а смертность – 27%!
Если пропанорм применяется впервые (под наблюдением врача), первый прием составляет 2 таблетки (300 мг). В течение первого часа препарат действует как бета-блокатор, урежая сердечный ритм; при пароксизмальной форме синусовый ритм в таком случае может восстановиться. Если это персистирующая форма, и через час восстановление синусового ритма не наблюдается, необходимо принять еще одну таблетку (150 мг; общая дозировка – 450 мг). Если в течение 4-6 часов ритм восстанавливается, то в следующий раз во время пароксизма пациент принимает сразу 3 таблетки (450 мг). Если через 6 часов ритм не восстановился, добавляют еще одну таблетку (суммарная дозировка составляет 600 мг); и при восстановлении ритма в этой дозировке в следующий раз пациент при пароксизме принимает сразу 4 таблетки (600 мг).
Указанная схема предназначена для пациентов с весом до 70 кг; если человек весит больше, дозировку препарата можно увеличить до 900 мг (максимальная – 1050 мг).
Для того, чтобы ускорить действие и увеличить эффективность данного лекарственного препарата, можно раздробить таблетку в порошок или добавить успокаивающие препараты (корвалол, валокордин).
Показания к госпитализации при ФП:
- Пароксизмальная ФП, при безуспешности медикаментозной кардиоверсии на дому;
- Пароксизмальная ФП, сопровождавшаяся расстройствами гемодинамики или ишемией миокарда, которую удалось купировать медикаментозно либо с помощью электрической КВ%;
- При развитии осложнений антиаритмической терапии;
- Часто рецидивирующие пароксизмы ФП (для подбора антиаритмической терапии);
- При постоянной форме фибрилляции предсердий госпитализация показана при высокой тахикардии, нарастании сердечной недостаточности (для коррекции медикаментозной терапии).
Перевод на другие ААП при ФП осуществляется:
- Если пациент принимал по поводу профилактики ФП только БАБ (и эффект недостаточен), то к таковым может быть добавлен ААП (Пропанорм® или амиодарон);
- Если пациент находился на амиодароне, и препарат оказался не эффективен в профилактике ФП или возникли нежелательные явления, то его следует отменить!
- После отмены амиодарона, назначение других ААП опасно, поэтому рекомендуется увеличить дозу БАБ и назначить другой антиаритмик только через 28-55 дней (в течение этого времени сохраняется эффект амиодарона);
- При невозможности соблюдения данного правила (часто рецидивирующие эпизоды ФП) назначение другого ААП возможно только в условиях стационара при тщательном наблюдении за больным (ЭКГ и т.д.);
- При замене одного ААП на другой (кроме амиодарона) необходимо соблюдение правила: 5 периодов полувыведения препарата, затем следующий препарат.
Основные ошибки при лечении ФП:
• Необоснованные, часто настойчивые попытки экстренного восстановления синусового ритма при отсутствии показаний к неотложному лечению аритмий;
• Экстренное восстановление синусового ритма при пароксизме ФП, развившемся более 48 часов назад (если не была сделана чрезпищеводная эхокардиограмма, чтобы убедиться в отсутствии тромбов в ушках предсердий) или пароксизме неизвестной давности без проведения полноценной профилактики тромбоэмболических осложнений;
• Применение нескольких антиаритмических средств, что увеличивает риск проаритмогенных эффектов;
• К тяжелым, часто непоправимым последствиям приводит назначение антиаритмических средств при аритмическом шоке или отеке легких, вызванном тахикардией (вместо проведения ЭИТ по абсолютным жизненным показаниям);
• Наконец, среди особо опасных ошибок следует обратить внимание на назначение сердечных гликозидов (реже — верапамила или бета-блокаторов) при ФП у пациентов с WPW-синдромом.
Следует обратить внимание на то, что при хронической форме ФП необходимо приучать пациентов контролировать ЧСС: 60-80 в 1 мин. в покое (у пожилых — до 90) и 90-120 в 1 мин. при физической нагрузке (у пожилых — до 110-115).
Каким образом контролировать ЧСС?
Если пациент ведет малоподвижный образ жизни, число желудочковых сокращений успешно урежается дигоксином (по 1 таблетке первые 2-е суток, далее по 0.5 таблетки в день), периодически делая небольшие перерывы (5 дней принимать, 2 дня – не принимать). Следует обратить внимание, что дигоксин помогает только в покое, и, если пациент начинает активно двигаться и дигоксин уже не помогает, можно добавлять бета-блокаторы).
Если пациент ведет активный образ жизни:
— при отсутствии заболеваний сердца и при артериальной гипертензии назначают бета-адреноблокаторы (соталол), дилтиазем, верапамил или дигоксин.
— при ИБС назначают бета-адреноблокаторы (соталол), пропанорм, дигоксин (последний при возникновении сердечной недостаточности).
— при ХОБЛ – дилтиазем, верапамил, b1-селективные БАБ, дигоксин (последний при возникновении сердечной недостаточности).
При хронической форме мерцательной аритмии пациент должен постоянно принимать антикоагулянты (например, варфарин; препараты асирина в данном случае не показаны).
Кордарон (амиодарон) был синтезирован в 1960 году в Бельгии. Первоначально он предназначался в качестве коронарного вазодилататора для лечения стенокардии. При клинических исследованиях было установленно, что Кордарон обладает достаточно высокой антиангинальной эффективностью. Вместе с тем оказалось, что переносимость препарата при его длительном применении оказалась хуже, чем у b–адреноблокаторов и антагонистов кальция, поэтому Кордарон не получил широкого применения в качестве антиангинального препарата.
Спустя некоторое время R. Charlier и соавт. в опытах на животных выявили антиаритмическое действие Кордарона. В 70–е годы в многочисленных экспериментальных и клинических исследованиях были изучены механизмы антиаритмического (и антифибрилляторного) действия Кордарона, а также доказана его эффективность при различных формах нарушений ритма сердца. В результате Кордарон стал широко использоваться в разных странах для профилактики и лечения различных видов аритмий.
Во многом широкому использованию Кордарон способствовали его свойства, выделяющие его среди всех антиаритмических средств(в частности, хинидина, прокаинамида, дизопирамида, лидокаина, b–адреноблокаторов), что дало основание E.M. Vaughan Williams отнести его к особому, третьему классу антиаритмических препаратов.
Однако, как показала практика, с применением Кордарона с целью коррекции нарушений ритма сердца связано развитие многих неблагоприятных побочных реакций (НПР), в том числе и серьезных, со стороны различных органов и систем организма человека.
С целью профилактики их развития, ЦЭБЛС счел целесообразным информировать медицинскую общественность, а также потребителей, о мерах предотвращения возможных негативных последствий, связанных с применением Кордарона, которые представлены ниже в виде рекомендаций.
Врачам, назначающим Кордарон для лечения и профилактики нарушений ритма сердца, а так же пациентам, целесообразно ознакомиться с данными рекомендациями.
Информация, предоставляемая в этих рекомендациях, не заменяет пациенту консультацию врача по вопросам, связанным с лечением данным препаратом.
Содержание Рекомендаций:
I. Что такое Кордарон?
II. Противопоказания и предостережения при приеме Кордарона.
III. Возможные побочные эффекты Кордарона.
IV. Что должны знать врачи и пациенты перед началом приема Кордарона?
V. Взаимодействие Кордарона с другими лекарственными средствами.
VI. Как следует принимать Кордарон?
VII. Как следует хранить Кордарон?
I. Что такое Кордарон?
Кордарон- антиаритмический препарат III класса (ингибитор реполяризации). Обладает также антиангинальным, коронародилатирующим, альфа- и бета-адреноблокирующим и гипотензивным действием. Этот препарат применяется у взрослых для лечения и профилактики рецидивов нарушений ритма сердца, угрожающих жизни, при непереносимости или неэффективности других препаратов для лечения аритмий.
Состав:
-активное вещество — амиодарона гидрохлорид;
-неактивные ингредиенты — кремния диоксид коллоидный, лактоза, магния стеарат, повидон, крахмал.
Показания к назначению Кордарона:
ü Купирование приступов пароксизмальной тахикардии:
§ желудочковой пароксизмальной тахикардии;
§ наджелудочковой пароксизмальной тахикардии с высокой частотой сокращений желудочков, в особенности на фоне WPW-синдрома;
§ Купирование пароксизмальной и устойчивой формы мерцательной аритмии (фибрилляции предсердий) и трепетания предсердий.
ü Профилактика рецидивов:
§ желудочковых аритмий и фибрилляции желудочков сердца, угрожающих жизни (лечение должно быть начато в стационаре при тщательном кардиомониторном контроле);
§ наджелудочковых пароксизмальных тахикардий (документированных приступов рецидивирующей устойчивой наджелудочковой пароксизмальной тахикардии у больных с органическими заболеваниями сердца; документированных приступов рецидивирующей устойчивой наджелудочковой пароксизмальной тахикардии у больных без органических заболеваний сердца, когда антиаритмические препараты других классов не эффективны или имеются противопоказания к их применению; документированных приступов рецидивирующей устойчивой наджелудочковой пароксизмальной тахикардии у больных с WPW-синдромом);
§ мерцательной аритмии (фибрилляции предсердий) и трепетания предсердий.
ü Профилактика внезапной аритмической смерти у больных группы высокого риска после недавно перенесенного инфаркта миокарда, имеющих более 10 желудочковых экстрасистол в 1 ч, клинические проявления хронической сердечной недостаточности и сниженную фракцию выброса левого желудочка (<40%).
II. Противопоказания и предостережения при приеме Кордарона.
Прием Кордарона противопоказан при:
ü повышенной чувствительности к йоду и/или амиодарону;
ü синдроме слабости синусового узла (синусовая брадикардия, синоатриальная блокада), за исключением случаев коррекции искусственным водителем ритма (опасность «остановки» синусового узла);
ü нарушениях AV и внутрижелудочковой проводимости (AV блокада II–III степени, блокада ножек пучка Гиса) при отсутствии искусственного водителя ритма (кардиостимулятора);
ü врожденном или приобретенном удлинении интервала Q-T;
ü одновременном приеме препаратов, удлиняющих интервал Q-T и способных вызвать полиморфную желудочковую тахикардию типа «пируэт» (torsade de pointes);
ü дисфункции щитовидной железы (гипотиреоз, гипертиреоз);
ü гипокалиемии, гипомагниемии;
ü сердечной недостаточности (в стадии декомпенсации);
ü беременности, периоде лактации;
ü одновременном приеме ингибиторов МАО;
ü интерстициальной болезни легких;
ü кардиогенном шоке;
ü коллапсе;
ü выраженной артериальной гипотензии.
Кордарон противопоказан для применения у лиц до 18 лет (эффективность и безопасность не установлены).
Кордарон следует применять с осторожностью при:
ü хронической сердечной недостаточности (III-IV ФК по классификации NYHA);
ü печеночной недостаточности;
ü AV блокаде I ст;
ü бронхиальной астме;
ü в пожилом возрасте (высокий риск развития выраженной брадикардии).
III. Возможные побочные эффекты Кордарона.
Кордарон может вызвать серьезные неблагоприятные побочные реакции:
ü Со стороны сердечно-сосудистой системы:
§ брадикардия (дозозависимая)
§ нарушения проводимости (синоатриальная блокада, AV блокада различных степеней, внутрижелудочковая блокада)
§ остановка синусового узла (у пациентов с дисфункцией синусового узла и пожилых пациентов)
§ прогрессирование ХСН (при длительном применении),
§ проаритмогенное действие — возникновение новых аритмий или усугублении существующих, в некоторых случаях — с последующей остановкой сердца.
ü Со стороны дыхательной системы:
§ интерстициальный или альвеолярный пневмонит
§ легочный фиброз
§ плеврит, облитерирующий бронхиолит с пневмонией, иногда заканчивающиеся летальным исходом
§ бронхоспазм у пациентов с тяжелой дыхательной недостаточностью (особенно у пациентов с бронхиальной астмой)
§ острый респираторный дистресс-синдром взрослых, с возможным летальным исходом, чаще всего сразу после хирургического вмешательства
§ легочное кровотечение
ü Со стороны печени:
§ в начале курса лечения возможно повышение уровня трансаминаз в сыворотке крови, которое обычно бывает умеренным (в 1,5–3 раза выше нормальных значений). Повышенный уровень трансаминаз снижается при уменьшении дозы препарата или даже спонтанно;
§ острые нарушения функции печени (острый токсический гепатит) с повышенным уровнем печеночных трансаминаз в сыворотке и/или с желтухой, включая развитие печеночной недостаточности (возможен летальный исход). В таких случаях лечение следует прекратить;
§ развитие хронической печеночной недостаточности (жировой гепатоз, псевдоалкогольный гепатит, цирроз). Клинические симптомы и изменения лабораторных показателей включают гепатомегалию, повышение уровеня печеночных трансаминаз до 1,5–5 раз по сравнению с нормальными показателями, в связи с чем, в ходе лечения рекомендуется проводить регулярный контроль функций печени.
ü Со стороны обмена веществ:
§ повышение уровня T3 в сыворотке крови, при этом уровень T4 остается нормальным или слегка пониженным. В таких случаях, при отсутствии клинических признаков дисфункции щитовидной железы, отмены препарата не требуется;
§ гипотиреоз- увеличение массы тела, пониженная активность, брадикардия, повышение уровня ТТГ сыворотки крови. Нормализация функции щитовидной железы обычно наблюдается в течение 1–3 мес после прекращения лечения. В ситуациях, связанных с опасностью для жизни, лечение Кордароном может быть продолжено с одновременным дополнительным приемом левотироксина;
§ гипертиреоз — потеря массы тела, развитие аритмии, стенокардия, сердечная недостаточность, снижение уровня ТТГ сыворотки крови. В таком случае Кордарон должен быть отменен.
ü Со стороны органов зрения:
§ микродепозиты в роговице глаза, возникающие на фоне приема препарата, вызывают нарушения зрения в виде появления окрашенного ореола при ярком освещении или ощущения тумана (обратимы после отмены препарата);
§ повышенная чувствительность глаз к свету;
§ развитие нейропатии или неврита зрительного нерва, которые могут приводить к постоянной слепоте.
ü Со стороны нервной системы:
§ сенсомоторные периферические нейропатии и/или миопатии (обратимые после отмены препарата);
§ экстрапирамидный тремор;
§ мозжечковая атаксия;
§ доброкачественная внутричерепная гипертензия (псевдоопухоль мозга), головная боль;
§ нарушение сна, кошмарные сновидения.
ü Со стороны кожных покровов:
§ фотосенсибилизация. По этой причине в ходе лечения следует избегать солнечного света (и УФ лучей);
§ эритема при проведении радиотерапии;
§ при продолжительном применении препарата в высоких суточных дозах может наблюдаться сероватая или голубоватая пигментация кожи; после прекращения лечения эта пигментация медленно исчезает.
Другие возможные неблагоприятные побочные реакции Кордарона:
ü нарушения пищеварения (тошнота, рвота, нарушения вкуса);
ü снижение аппетита;
ü притупление или потеря вкусовых ощущений;
ü ощущение тяжести в эпигастрии;
ü алопеция;
ü эпидидимит;
ü реакции повышенной чувствительности;
ü васкулит;
ü поражение почек с повышением уровня креатинина;
ü тромбоцитопения;
ü синдром нарушения секреции АДГ;
ü кожная сыпь;
ü эксфолиативный дерматит;
ü импотенция;
ü гемолитическая и апластическая анемия.
IV. Что должны знать врачи и пациенты перед началом приема Кордарона?
Напоминание врачу!
Ø Перед началом терапии необходимо провести рентгенологическое исследование легких, оценить функцию щитовидной железы (концентрация гормонов), печени (активность трансаминаз) и концентрацию электролитов плазмы.
Ø В период лечения периодически (каждые 3 месяца) контролировать электрокардиограмму (ширина комплекса QRS и длительность интервала Q-T), содержание трансаминаз (при повышении в 3 раза или удвоении при исходно повышенной их активности дозу Кордарона следует уменьшить, вплоть до полного прекращения терапии).
Ø Кордарон вызывает определенные изменения на ЭКГ: удлинение интервала Q-T, Q-Tс (корригированного), возможно появление U-волн. Допустимое удлинение интервала Q-T — не более 450 мс или не более чем на 25% от исходной величины. Эти изменения не являются проявлением токсического действия препарата, однако, требуют контроля для коррекции дозы и оценки возможного проаритмогенного действия.
Ø При возникновении AV блокады I ст. необходимо усилить наблюдение за пациентом. При развитии AV блокады II-III ст., SA блокады или двухпучковой внутрижелудочковой блокады, лечение должно быть прекращено.
Ø Рекомендуется ежегодное рентгенологическое исследование легких, 1 раз в полгода — исследование функции внешнего дыхания.
Ø Рекомендуется 1 раз в полгода контролировать содержание гормонов Т3 и Т4 в плазме крови. При отсутствии клинических признаков дисфункции щитовидной железы лечение прекращать не следует.
Ø Необходимо периодическое наблюдение окулиста (выявление значительных отложений в роговице и нарушений зрения требует отмены Кордарона).
Ø Парентеральное введение должно проводиться только в стационаре под контролем артериального давления, частоты сердечных сокращений, электрокардиограммы.
Ø Применение при беременности и лактации возможно только при угрожающих жизни нарушениях ритма при неэффективности др. антиаритмической терапии (вызывает у новорожденных гипотиреоз, зоб, брадикардию и задержку умственного развития).
Ø Безопасность и эффективность препарата у детей не изучена, начало и продолжительность эффекта у них могут быть иной, чем у взрослых.
Ø После отмены препарата фармакодинамический эффект сохраняется в течение 10-30 дней.
Ø Может оказывать влияние на результаты тестов накопления радиоактивного йода в щитовидной железе, т.к. Кордарон в своем составе содержит йод (в 200 мг — 75 мг йода) .
Ø Перед проведением хирургическиого вмешательства необходимо поставить в известность анестезиолога о приеме больным препарата (риск усиления гемодинамического эффекта общих и местных анестетиков, возможность развития острого респираторного дистресс-синдрома у взрослых непосредственно после хирургического вмешательства).
Кроме того, врачу необходимо знать обо всех лекарствах, которые пациент принимает, включая рецептурные и безрецептурные препараты, витамины и биологически активные добавки.
Предостережения пациенту!
Ø Не употреблять грейпфрутовый сок одновременно с приемом Кордарона. Грейпфрутовый сок влияет на метаболизм препарата и повышает его концентрацию в плазме крови.
Ø Кордарон делает кожу чувствительной к солнечным лучам (фоточувствительность), к свету от лампы для загара и солярию. Поэтому следует избегать ламп для загара, солярия и ограничить время нахождения на солнце. Можно получить тяжелые солнечные ожоги, волдыри или припухлость кожи. Следует использовать солнцезащитный крем и носить закрывающую кожу одежду и шляпу при нахождении под прямыми солнечными лучами.
Ø Не принимать Кордарон при беременности без консультации с врачом. Кордарон может нанести вред плоду.
Ø Не рекомендуется кормление грудью во время приема Кордарона. Кордарон проникает в молоко и может нанести вред ребенку. Кордарон может оставаться в организме в течение нескольких месяцев после прекращения лечения, поэтому не следует кормить грудью во время приема препарата и несколько месяцев после его отмены.
Ø В период лечения необходимо соблюдать осторожность при вождении автотранспорта и занятии другими потенциально опасными видами деятельности, требующими повышенной концентрации внимания и быстроты психомоторных реакций.
Ø Необходимо сообщить врачу о появлении любых неблагоприятных побочных эффектов.
Врачу необходимо знать обо всех заболеваниях и особых состояниях у пациентов, включающих:
ü заболевания легких;
ü нарушение дыхательных функций;
ü заболевания печени;
ü заболевания щитовидной железой в настоящий момент или в индивидуальном или семейном анамнезе;
ü заболевания сердца;
ü нарушения артериального давления;
ü беременность или ее планирование;
V. Взаимодействие Кордарона с другими лекарственными средствами.
Кордарон может вызывать различные побочные реакции, в том числе и серьезные, при взаимодействии с другими лекарственными средствами:
ü Противопоказано совместное применение с препаратами, которые могут вызывать полиморфную пароксизмальную желудочковую тахикардию типа «пируэт» (torsade de pointes):
§ антиаритмические средства, включая препараты класса IA (хинидин, гидрохинидин, дизопирамид, прокаинамид), III класса (дофетилид, ибутилид, бретилия тозилат), бепридил, соталол;
§ препараты, не обладающие антиаритмической активностью, включая винкамин, фенотиазины (хлорпромазин, циамемазин, левомепромазин, тиоридазин, трифлуоперазин, флуфеназин), бензамиды (амисульприд, сультоприд, сульпирид, тиаприд, вералиприд), бутирофеноны (дроперидол, галоперидол), сертиндол, пимозид; трициклические антидепрессанты, цизаприд, макролиды (эритромицин в/в, спирамицин), азолы, противомалярийные ЛС (хинин, хлорохин, мефлохин, галофантрин, лумефантрин); пентамидин (парентерально), дифеманила метилсульфат, мизоластин, терфенадин, фторхинолоны (в т.ч. моксифлоксацин), т.к. имеется риск возникновения пароксизмальной тахикардии с возможностью летального исхода.
ü Не рекомендуется комбинированная терапия со следующими препаратами:
§ бета-адреноблокаторы и некоторые блокаторы Са-каналов (верапамил, дилтиазем), т.к. возможно нарушение сердечного автоматизма (выраженная брадикардия) и проводимости;
§ слабительные, стимулирующие моторику кишечника, т.к. они могут вызывать гипокалиемию и тем самым повышать риск пароксизмальной тахикардии, поэтому следует назначить другой тип слабительного.
ü С осторожностью следует назначать в комбинации с Кордароном следующие препараты:
§ средства, вызывающие гипокалиемию, в т.ч. диуретики (индивидуально или в комбинации с другими препаратами), кортикостероиды (глюкокортикоиды, минералокортикоиды), тетракозактид, амфотерицин В (в/в) — риск развития желудочковых нарушений ритма. В случае совместного их применения необходимо предупреждать возникновение гипокалиемии. С этой целью следует определять интервал QT и появление волн U на ЭКГ (допустимо увеличение интервала QT до величины, не превышающей 450 мс или не более чем на 25% первоначальной величины). В случае возникновения полиморфной пароксизмальной желудочковой тахикардии типа «пируэт» (torsade de pointes) не рекомендуется применять антиаритмические препараты, а использовать раствор магния сульфата для в/в введения или препараты, урежающие стимуляцию сердца;
§ пероральные антикоагулянты (усиление эффекта пероральных антикоагулянтов с повышенным риском кровотечения). Необходим частый контроль уровня протромбина в крови и коррекции доз антикоагулянтов в период лечения Кордароном и после отмены препарата;
§ сердечные гликозиды — могут возникнуть нарушения автоматизма (выраженная брадикардия) и предсердно-желудочковой проводимости (синергизм действия). Кроме того, возможно увеличение концентрации дигоксина в плазме крови (из-за снижения клиренса дигоксина). В случае их совместного применения необходимо осуществлять клинический, электрокардиографический и лабораторный контроль (включая, при возможности, определение уровня дигоксина в плазме крови), может возникнуть необходимость в изменении доз сердечных гликозидов;
§ фенитоин, т.к. возможно увеличение уровня фенитоина в плазме крови, с последующим риском развития неврологических нарушений. Необходимы клинический мониторинг и снижение дозы фенитоина при появлении признаков передозировки, определение уровня фенитоина в плазме;
§ ЛС, метаболизирующиеся с участием изофермента CYP3A4 (циклоспорин, фентанил, лидокаин, такролимус, силденафил, мидазолам, триазолам, дигидроэрготамин, эрготамин, статины, в т.ч. симвастатин). Кордарон повышает их концентрацию, поэтому возникает риск развития их токсичности и/или усиления фармакодинамических эффектов. Следует изменить дозировку этих препаратов на фоне терапии Кордароном;
§ флекаинид, т.к. возможно увеличение уровня флекаинида в плазме крови. В связи с этим, на фоне терапии Кордароном рекомендуется проводить корректировку доз флекаинида;
§ средства общей анестезии. Возможно развитие тяжелых осложнений у пациентов — брадикардии, не корректируемой атропином, артериальной гипотензии, нарушений проводимости, снижения сердечного выброса, а также тяжелых респираторных осложнений, иногда заканчивающихся летальным исходом (острый респираторный дистресс-синдром взрослых). Чаще эти осложнения наблюдаются в послеоперационный период во время кислородной терапии;
§ орлистат, т.к. он снижает концентрацию Кордарона и его активного метаболита;
§ клонидин, гуанфацин, ингибиторы холинэстеразы (донепезил, галантамин, ривастигмин, такрин, амбенония хлорид, пиридостигмин, неостигмин), пилокарпин в связи с тем, что они увеличивают риск развития выраженной брадикардии;
§ циметидин, грейпфрутовый сок — замедляют метаболизм Кордарона и повышают его плазменную концентрацию;
§ радиоактивный йод, т.к. Кордарон (содержит в своем составе йод) может нарушать поглощение радиоактивного йода, что может искажать результаты радиоизотопного исследования щитовидной железы;
§ рифампицин и препараты зверобоя продырявленного (мощные индукторы изофермента CYP3A4), снижающие концентрацию Кордарона в плазме;
§ ингибиторы протеазы ВИЧ (ингибиторы изофермента CYP3A4) могут повышать плазменные концентрации Кордарона;
§ клиподогрел — возможно снижение его плазменной концентрации;
§ декстрометорфан (субстрат изоферментов CYP3A4 и CYP2D6) — возможно повышение его концентрации (Кордарон ингибирует изофермент CYP2D6)
VI. Как следует принимать Кордарон?
ü Принимать Кордарон точно как предписано. Врач может изменить дозу в ходе лечения соответсвенно возникающим эффектам препарата.
ü Не следует прекращать прием препарата самостоятельно, без рекомендаций врача.
ü Принимать Кордарон можно во время приема пищи или вне его.
ü Принимать Кордарон следует каждый день в одно и то же время.
ü Кордарон в таблетированной форме следует проглатывать, запивая водой. Не запивать грейпфрутовым соком, это повлияет на всасывание препарата в желудке.
ü При пропуске очередной дозы Кордарона не следует принимать двойную дозу, чтобы компенсировать пропущенную дозу. Следует дождаться следующего очередного приема препарата.
ü Не использовать Кордарон для лечения заболеваний, для которых использование препарата не предусмотрено.
В случае передозировки пациентам следует незамедлительно обратиться за медицинской помощью. Передозировка препаратом может проявиться в виде различных неблагоприятных побочных эффектов (см. «Возможные побочные эффекты Кордарона»)
VII. Как следует хранить Кордарон.
· Хранить Кордарон при комнатной температуре, в сухом месте, вдали от источников тепла и солнечного света.
· Держать в плотно закрытом контейнере. Не использовать препарат с истекшим сроком годности.
· Хранить Кордарон и все лекарства в недоступном для детей месте.
Источники информации:
http://www.accessdata.fda.gov/drugsatfda_docs/label/2009/018972s041MedGuide.pdf
http://labeling.pfizer.com/showlabeling.aspx?id=470
http://www.regmed.ru
http://www.rmj.ru/articles_5848.htm
Fang M. C. et al. National trends in antiarrhythmics and antithrombotic medications use in atrial fibrillation. Arch. Intern. Med., 2004; 164: 55–60.
Источник: regmed.ru

ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. ВОЗМОЖНЫ ПОБОЧНЫЕ ЭФФЕКТЫ. НЕОБХОДИМА КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТА.
Автор статьи
Долгих Наталия Вадимовна
,
Профессия: провизор
Название вуза: Пермская государственная фармацевтическая академия (ПГФА)
Специальность: фармация
Стаж работы: 5 лет 6 месяцев
Диплом о фармацевтическом образовании: 105924 3510859 рег. номер 31944
Места работы: провизор в аптеке, работа в офисе по снабжению аптек, провизор сервиса Мегаптека
Все авторы
Содержание
- Кордарон: действующее вещество
- Кордарон: механизм действия
- Кордарон: от чего помогает
- Кордарон: дозировка
- Кордарон: противопоказания
- Кордарон: побочные действия
- Кордарон: передозировка
- Амиодарон или Кордарон: что лучше
- Кордарон или Пропанорм: что лучше
- Краткое содержание
Внезапная сердечная смерть (ВСС) – термин, обозначающий неожиданный летальный исход у пациентов с врожденными или приобретенными болезнями сердечно-сосудистой системы. В большинстве случаев (до 80%) причиной для внезапной смерти служит аритмия. Данные о распространенности ВСС в России ограничены, но предположительно ежегодно этому подвержены 200-250 тысяч человек. Почти в половине случаев остановка сердца у лиц старше 40 лет происходит без установленных диагнозов. При этом позднее узнается, что большинство из них имело не выявленную ишемическую болезнь сердца.
Провизор расскажет о препарате Кордарон: ознакомит с его действующим веществом, механизмом действиями, показаниями к применению, противопоказаниями и побочными действиями, а также сравнит с аналогами.
Кордарон: действующее вещество
Кордарон – антиаритмическое средство. Международное непатентованное наименование (МНН) Кордарон, а также его действующее вещество – амиодарон. Активное соединение обладает доказанной эффективностью и включено в международные клинические рекомендации по лечению мерцательной аритмии сердца.
Кордарон выпускается в форме таблеток. Ранее в аптечном ассортименте можно было встретить ампулы Кордарон с раствором для инъекций. На сегодня раствор Кордарон не производится.
Кордарон: механизм действия
Кордарон – таблетки с уникальным механизмом антиаритмического действия, поскольку включает в себя свойства нескольких классов антиаритмиков. Препарат влияет на электрофизиологические процессы в миокарде (сердечной мышцы):
- Увеличивает период покоя сердца между сокращениями;
- Уменьшает автоматизм главного водителя сердечного ритма сердца под названием синусовый узел, тем самым замедляя частоту сердечных сокращений;
- Замедляет скорость проведения электрического импульса в сердце, которое выражено при тахикардии.
Кордарон также снижает повышенную потребность миокарда в кислороде, расширяет коронарные артерии, увеличивая кровоснабжение сердца, а также снижает давление в аорте (крупнейшей артерии организма человека) и общее периферическое сопротивление сосудов.
Кордарон: от чего помогает
Согласно регистру лекарственных средств (РЛС), Кордарон назначается для лечения и профилактики внезапных нарушений сердечного ритма, таких как:
- Угрожающие жизни желудочковые аритмии – преждевременное сокращение желудочков сердца;
- Мерцательная аритмия – нерегулярный хаотичный сердечный ритм;
- Наджелудочковая пароксизмальная тахикардия – эпизоды быстрого ритма сердца, свыше 160 ударов в минуту;
- Трепетания предсердий – быстрый регулярный ритм сердца, свыше 200 ударов в минуту.
Кордарон также показан для профилактики аритмической смерти у пациентов из групп риска: людям с проявлениями хронической сердечной недостаточности, недавно перенесшим инфаркт миокарда.
Кордарон: дозировка
Дозировка Кордарон при аритмии устанавливается врачом. В большинстве случаев прием препарата начинается в стационаре при тщательном кардиомониторном контроле. Нельзя самостоятельно начинать или заканчивать прием Кордарона.
Кордарон: до еды или после еды принимать
Таблетки Кордарон рекомендуется принимать до еды, запивая достаточным количеством воды.
Кордарон и алкоголь
На время лечения рекомендуется воздержаться от употребления алкоголя. Спиртные напитки усиливают негативное влияние Кордарода на печень, а также способствуют прогрессированию аритмии.
Кордарон: противопоказания
- Повышенная чувствительность к компонентам препарата;
- Сниженная концентрация магния и калия в сыворотке крови;
- Нарушение работы щитовидной железы;
- Слабость синусового узла – замедленная проводимость сердца;
- Атриовентрикулярная блокада – нарушение проводимости сердца;
- Удлинение интервала QT на электрокардиограмме (ЭКГ);
- Интерстициальная болезнь легких;
- Одновременный прием с некоторыми лекарствами;
- Непереносимость галактозы, дефицит лактазы и глюкозо-галактозная мальабсорбция;
- Период беременности и грудного вскармливания;
- Детский возраст до 18 лет.
Кордарон: побочные действия
- Недостаточная или избыточная выработка гормонов щитовидной железы;
- Тремор;
- Нарушение сна;
- Отложение липидов в эпителии роговицы;
- Снижение частоты сердечных сокращений;
- Легочная токсичность;
- Тошнота и рвота;
- Повышение активности печеночных ферментов;
- Повышенная чувствительность к действию ультрафиолета;
- Другие.
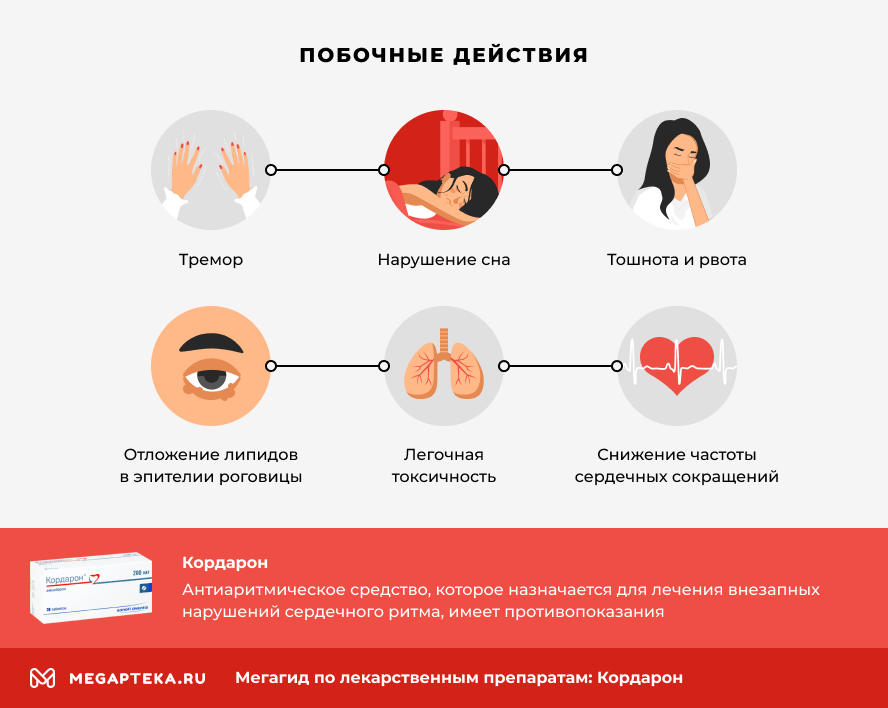
Кордарон: передозировка
При передозировке препарата возможно наступление синусовой брадикардии, остановки сердца, приступов желудочковой тахикардии, полиморфной желудочковой тахикардии типа «пируэт», а также нарушения кровообращения и функции печени, выраженного снижения артериального давления. В случае передозировки необходимо обратиться за неотложной медицинской помощью. Специфического антидота нет.
Амиодарон или Кордарон: что лучше
Амиодарон – не только действующее вещество препарата Кордарон, но и самостоятельное лекарственное средство. Препараты отличаются по нескольким аспектам:
- Компании производства: Кордарон принадлежит французской компании, Амиодарон же производится в России и Республике Беларусь;
- Формы выпуска: Амиодарон выпускается в таблетках и в виде раствора для инъекций.
Таким образом, Амиодарон и Кордарон – полные аналоги. При необходимости инъекции Кордарон, снятые с производства, врач может заменить на раствор Амиодарон. Оба препарата относятся к рецептурным средствам, назначением которых занимается кардиолог.
Кордарон или Пропанорм: что лучше
Пропанорм – антиаритмическое средство на основе пропафенона. Препарат действует по иному механизму, который более ограничен в оказываемых эффектах. Соответственно, препарат обладает меньшим количеством показаний к применению. Однако список противопоказаний и побочных действий Пропанорма также короче. Например, в отличие от Кордарона, лекарство не воздействует на щитовидную железу, вследствие чего может назначаться пациентам с гипо— и гипертиреозом.
Нельзя однозначно сказать, что лучше: Кордарон или Пропанорм. Подбором антиаритмического препарата занимается врач. При выборе учитывается тип аритмии, ее выраженность, а также индивидуальные особенности пациента.
Краткое содержание
- Кордарон – антиаритмическое средство.
- Кордарон – таблетки с уникальным механизмом антиаритмического действия, поскольку включает в себя свойства нескольких классов антиаритмиков.
- Кордарон назначается для лечения и профилактики внезапных нарушений сердечного ритма.
- Дозировка Кордарон при аритмии устанавливается врачом.
- Кордарон имеет противопоказания и побочные действия.
- Амиодарон – не только действующее вещество препарата Кордарон, но и самостоятельное лекарственное средство.
- Нельзя однозначно сказать, что лучше: Кордарон или Пропанорм.
Задайте вопрос эксперту по теме статьи
Остались вопросы? Задайте их в комментариях ниже – наши эксперты ответят вам. Там же вы можете поделиться своим опытом с другими читателями Мегасоветов.
