Над описанием клинического случая, представленного доктором
работали
литературный редактор
Юлия Липовская,
научный редактор
Сергей Федосов
Гинеколог
Cтаж — 10 лет
Медицинский центр «Синара»
Медицинский центр «Нью Мед» на 40-летия Октября
Дата публикации 27 апреля 2023 г.Обновлено 27 апреля 2023
Вступление
В 2021 году на приём пришла красивая молодая женщина со словами, которые потрясли до глубины души. Она сказала, что больше не может так жить.
Жалобы
Пациентку уже несколько лет мучили обильные, бело-жёлтые выделения из влагалища. Иногда они усиливались, иногда уменьшались, могли быть густыми или не очень, с запахом или без.
Облегчение приносила контрацепция барьерными методами (презервативами) и наступление менструаций.
Пациентка сказала, что чувствует себя некомфортно: ей кажется, что от неё неприятно пахнет, поэтому ей хочется запереться дома в квартире и никуда не выходить. Слышать подобные слова от молодой 25-летней женщины, у которой впереди вся жизнь, было очень странно.
Анамнез
Она рассказала, что впервые жалобы появились в 2019 году после продолжительной антибактериальной терапии по поводу острой пневмонии. Врач стационара, где девушка лежала с пневмонией, сказала, что это молочница, и назначила Флуконазол. Симптомы прошли.
Через некоторое время после выписки из стационара у пациентки появился новый половой партнёр, и молочница (как подумала тогда пациентка) не заставила себя долго ждать. Правда, симптомы были не такие, как тогда, в стационаре. Но девушка уже была наслышана об этом недуге, поэтому самостоятельно купировала симптомы полимикробными свечами, которые без проблем можно купить в аптеке без рецепта. Сначала эффекта хватало на 3–4 месяца, но в последний год обострения стали ежемесячными.
Пациентка обращалась в участковую женскую консультацию, но всё, что ей рекомендовали, — это периодами ставить свечки. С таким лечением пациентку хватило на полгода. Она стала замечать, что после менструаций появляется зуд, а выделений становится больше. Правда, за 3–5 дней до новой менструации жалобы ненадолго стихали.
До 2019 года девушку никогда и ничего не беспокоило.
Обследование
При осмотре на гинекологическом кресле были видны обильные серовато-желтоватые выделения, немного ощущался неприятный кислый запах. Слизистая вульвы и влагалища была спокойна. При бимануальной пальпации (прощупывании двумя руками) отклонений не выявлено.
рН влагалища был 5,5 (индикаторная бумага окрасилась в зелёный цвет), в норме должен быть от 3,8 до 4,5. Диагноз напрашивался сам собой: всё указывало на бактериальный вагиноз.
Также пациентка сделала:
- анализ на инфекции, передающиеся половым путём, так как ранее не проверялась;
- ПЦР в реальном времени (количественную ПЦР), с помощью которой можно не только выявить патогенные бактерии, но и подсчитать их количество.
Диагноз
По результатам осмотра и анализов, поставили диагноз «рецидивирующий бактериальный вагиноз».
Лечение
Назначили противорецидивирующую терапию препаратами Метронидазола длительностью до 6 месяцев.
Спустя 3 месяца на приём пришла совершенно другая — счастливая женщина. Она рассказала, что выделения прошли и больше её не беспокоят. Но лечение решили продолжить, чтобы болезнь не возникла снова. В целом терапия длилась полгода, как и положено.
После отмены лечения прошло уже 8 месяцев, и за всё это время у пациентки не было ни одного рецидива.
Заключение
С бактериальным вагинозом сталкивается огромное количество женщин. Эта болезнь не даёт нормально заниматься семьёй, карьерой, личной жизнью, да и в целом просто нормально жить. Точную причину развития бактериального вагиноза установить сложно. Известны только факторы риска. Но даже зная факторы, не всегда понятно, почему кого-то настигает этот недуг, а кого-то нет. Пациентка М. столкнулась с этой проблемой.
Девушке назначали периодическое лечение, но при рецидивирующем бактериальном вагинозе, как правило, оно всегда неэффективно. Единственным правильным методом была, есть и будет — длительная противорецидивирующая терапия согласно современным стандартам оказания медицинской помощи.

ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. ВОЗМОЖНЫ ПОБОЧНЫЕ ЭФФЕКТЫ. НЕОБХОДИМА КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТА.
Автор статьи
Асанова Наталья Геннадьевна
,
Профессия: провизор
Название вуза: Иркутский государственный медицинский университет
Специальность: фармация
Стаж работы: 30 лет
Диплом о фармацевтическом образовании: 587802
Места работы: контрольно-аналитическая лаборатория, фарминспектор аптек и ЛПУ, компания «ПРОТЕК», провизор сервиса Мегаптека
Все авторы
Содержание
- Бактериальный вагиноз у женщин
- Бактериальный вагиноз у мужчин
- Симптомы
- Лечение
- Препараты
- Источники
Бактериальный вагиноз — причина самых частых обращений женщин к гинекологам. Согласно оценкам ВОЗ (Всемирной организации здравоохранения), распространенность заболевания среди женщин репродуктивного возраста в общемировом масштабе составляет 23-29%.
В статье рассказываем, что представляет собой бактериальный вагиноз, какие признаки имеет, заразен ли он и насколько опасен для здоровья. Приведем клинические рекомендации и алгоритм, как проводить эффективное лечение данной патологии. А также укажем препараты для лечения вагиноза, которые назначают врачи согласно Клиническим рекомендациям Минздрава РФ.
Бактериальный вагиноз у женщин
Бактериальный вагиноз — это невоспалительное инфекционное заболевание, связанное с нарушением нормальной микрофлоры влагалища. Согласно МКБ-10 (Международной классификации болезней), заболевание обозначают шифром N89.0 и относят к «Другим невоспалительным болезням влагалища».
В организме человека живут миллиарды бактерий, среди которых есть не только полезные, но и условно-патогенные. К последним относятся микроорганизмы, являющиеся частью нормальной микрофлоры и способные вызывать заболевания при снижении общего или местного иммунитета.
Самые полезные для человека — это бифидо— и лактобактерии. У женщин лактобактерии составляют 95% здоровой микрофлоры влагалища, но из-за несоблюдения интимной гигиены, болезней, стрессов или приема лекарств этот баланс часто нарушается. Вследствие дефицита лактобактерий рН влагалища сдвигается в щелочную сторону, условно-патогенные вагинальные бактерии, например, Gardnerella vaginalis и Atopobium vaginae, начинают активно размножаться и замещают здоровую флору на патогенную. Так возникает бактериальный вагиноз, или гарднереллез, или вагинальный дисбиоз (дисбактериоз) — это разные названия одного заболевания.
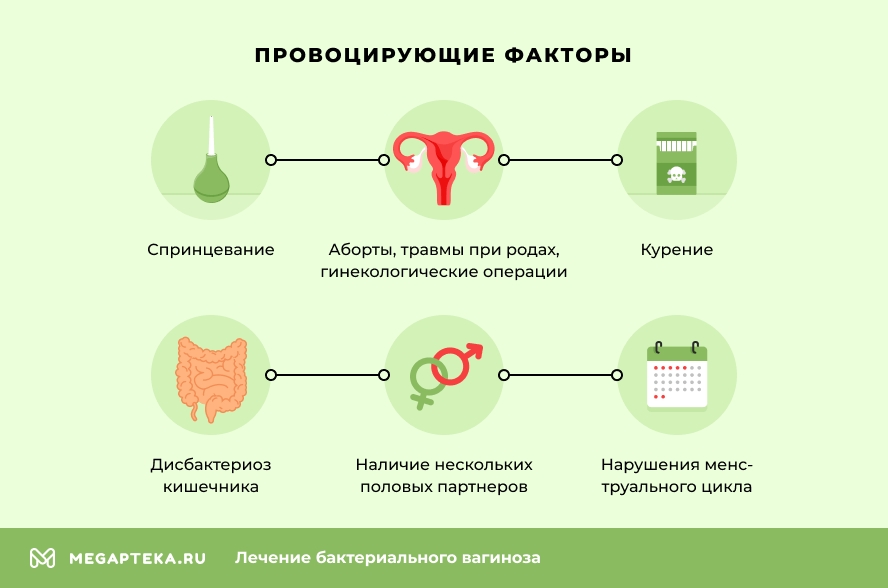
К факторам, способствующим развитию болезни, врачи относят:
- наличие нескольких половых партнеров;
- спринцевание;
- курение;
- дисбактериоз кишечника;
- аборты, травмы при родах, гинекологические операции;
- нарушения менструального цикла;
- использование ВМС;
- хронические и острые инфекции;
- снижение иммунитета;
- беременность.
Как правило, бактериальный вагиноз касается сексуально активных женщин в репродуктивном возрасте, а после 40-50 лет связан и с начинающимися гормональными изменениями. Данное заболевание не несет угрозы жизни, но опасно повышением риска развития рака шейки матки, заражения инфекциями, передающихся половым путем (включая генитальный герпес, ВПЧ, ВИЧ) и осложнениями во время беременности. У беременной женщины вагинальный дисбиоз может вызвать:
- самопроизвольный аборт;
- внутриутробную инфекцию;
- преждевременное отхождение околоплодных вод;
- преждевременные роды;
- маленький вес новорожденного ребенка.
А если женщине с вагинозом показано кесарево сечение, то операция может привести к послеродовому эндометриту (инфекции слизистой оболочки матки) и смертельно опасному заражению крови (сепсису).
Бактериальный вагиноз у мужчин
Данный диагноз мужчинам не ставят, но микроорганизмы, вызывающие у женщин бактериальный вагиноз, у противоположного пола часто становятся причиной уретрита — воспаления мочеиспускательного канала
Мужчина может быть сам носителем и источником распространения гарднереллеза: как правило, возбудители-гарднереллы присутствуют в мужском организме только в 10% случаев и не вызывают никаких симптомов. Также инфекция передается половым путем: мужчина может заразиться от женщины при незащищенном половом акте. Тогда при попадании бактерий в уретру гарднереллы вызывают уретрит и цистит.
Симптомы
Обращаем внимание наших читательниц, что в половине случаев бактериальный вагиноз протекает бессимптомно, а это опасно отсутствием своевременного лечения и осложнениями, например, при беременности, или развитием воспалительных заболеваний органов малого таза.
В остальных 50% случаев основными симптомами являются:
- обильные выделения (бели) из влагалища серовато-белого цвета с неприятным запахом;
- запах несвежей рыбы в интимной зоне, усиливающийся после полового акта или во время месячных;
- дискомфорт, боль во время полового контакта;
- жжение при мочеиспускании;
- боль внизу живота;
- жжение, зуд в области половых органов.
Данные признаки похожи на симптомы других инфекций, передаваемых половым путем, поэтому в отношении вагинального дисбиоза важна дифференциальная диагностика. При первичном визите врач фиксирует жалобы, собирает анамнез, проводит осмотр, измеряет рН влагалищных выделений, делает забор материала для анализов.
Врачи-гинекологи используют критерии Амселя — основной метод клинико-лабораторной диагностики бактериального вагиноза. Для установления диагноза «бактериальный вагиноз» достаточно наличия трех из четырех критериев:
- Специфические вагинальные выделения — жидкие, однородные, серовато-белые с неприятным запахом.
- pH отделяемого влагалища выше 4,5.
- Положительный аминный тест: к капле выделений добавляют каплю 10% раствора гидроксида калия. При вагинозе появляется неприятный «рыбный» аминный запах.
- При микроскопии мазка на микрофлору обнаруживаются «ключевые» клетки. Мазок выглядит «зернистым» за счет отслоившихся клеток эпителия влагалища, поверхность которых покрыта прилипшими бактериями.
Цитограмма при подозрении на бактериальный вагиноз не назначается. Основное лабораторное исследование — это микроскопия мазков, окрашенных по Граму, где оценивается количество лейкоцитов и состав микрофлоры. Врач может назначить анализ на состав влагалищной флоры методом ПЦР (по ДНК бактерий).
Лечение
Без своевременного лечения вагинальный дисбактериоз может привести к неприятным осложнениям: острому воспалению репродуктивных органов, абсцессам, дисплазии шейки матки, бесплодию или преждевременному прерыванию беременности. Лечением заболевания занимаются врачи-гинекологи, которые подбирают лекарства согласно федеральным Клиническим рекомендациям.
Схема лечения вагинозов состоит из двух этапов:
- Антибактериальная терапия. Антибиотики и другие противомикробные препараты применяют интравагинально или перорально для уничтожения патогенных бактерий. Через две недели после приема антимикробных средств пациентка должна сдать анализы, чтобы оценить эффективность терапии.
- Восстановление нормальной микрофлоры влагалища. Для повышения рН влагалища в кислую сторону местно применяют препараты с молочной кислотой и пробиотики. Длительность этапа составляет 7–10 дней.
Обратите внимание, что в течение терапии бактериального вагиноза необходимо исключить половую жизнь или применять барьерные методы контрацепции. Кроме этого, рекомендуется отказаться от острой пищи, курения и алкоголя.
Профилактика болезни или рецидива заключается в соблюдении правил гигиены половой жизни и интимного ухода, правильном и разнообразном питании, отказе от вредных привычек, укреплении иммунитета и отказе от самолечения, особенно от злоупотребления антибиотиками.

Препараты
Мировым стандартом лечения бактериального вагиноза на сегодняшний день являются препараты на основе антибиотика клиндамицина. Например, Далацин, который выпускается в таких лекарственных формах, как:
- суппозитории вагинальные;
- крем вагинальный.
Препарат может применяться при беременности по назначению врача, если он сочтет, что ожидаемая польза для женщины выше, чем потенциальный риск для плода. Аналогами являются средства Клиндацин, Экоклиндин, Клиндамицин.
К другим эффективным средствам относятся лекарства с метронидазолом. Это:
- Лименда, Нео-Пенотран форте — вагинальные суппозитории (комбинированные);
- Метронидазол — вагинальные свечи и гель;
- Метровагин, Трихосепт, Флагил — вагинальные суппозитории.
Перорально назначают таблетки Метронидазол и Тинидазол, капсулы Клиндамицин.
Источники
- Сайт ВОЗ: Бактериальный вагиноз;
- Клинические рекомендации – Бактериальный вагиноз – 2022- 2023-2024 (04.05.2022) – Утверждены Минздравом РФ;
- РОССИЙСКОЕ ОБЩЕСТВО ДЕРМАТОВЕНЕРОЛОГОВ И КОСМЕТОЛОГОВ РОССИЙСКОЕ ОБЩЕСТВО АКУШЕРОВ-ГИНЕКОЛОГОВ. ФЕДЕРАЛЬНЫЕ КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ ПО ВЕДЕНИЮ БОЛЬНЫХ БАКТЕРИАЛЬНЫМ ВАГИНОЗОМ.
от 93 ₽
от 959 ₽

Успешный опыт лечения пациентки с рецидивирующим бактериальным вагинозом
Разбор клинического случая
Бактериальный вагиноз (БВ) – полимикробное заболевание, наиболее частая причина патологических вагинальных выделений, появляющихся у женщин репродуктивного возраста. Частота встречаемости в различных популяциях: от 16 до 65%. При жалобах на обильные выделения с неприятным запахом БВ диагностируют у 87% пациенток. Считается, что современная женщина по крайне мере один раз в жизни сталкивается с симптомами данной патологии [1].
Случай из практики
Бебнева Т.М.
Своим опытом с «Гедеон Рихтер: портал для врачей» поделилась Бебнева Тамара Николаевна, к.м.н., доцент кафедры акушерства, гинекологии и репродуктивной медицины ФНМО РУДН, врач гинеколог ФГБУ «НИМЦ эндокринологии Минздрава России».
Пациентка: 28 лет.
Пришла на прием с жалобами на выделения из половых путей и дискомфорт в течение 1 года.
Anamnesis morbi: 8-9 месяцев назад обратилась к гинекологу с вышеуказанной жалобой. По результатам обследования было назначено лечение: антибиотики, противогрибковые препараты, свечи интравагинально. Выписки нет. Муж не был обследован.
После терапии в течение 2 месяцев выделения не беспокоили. Через 2-2,5 месяца симптомы вернулись. Врач назначил свечи, название пациентка не вспомнила. Курс лечения женщина прошла не до конца, перестала использовать лекарство сразу после наступления улучшения состояния.
Через 2-3 недели вновь появились выделения с неприятным запахом дискомфорт в области наружных половых органов.
Гинекологический анамнез
- Половая жизнь с 16 лет, в течение жизни 7 партнеров, замужем с 23 лет.
- Менархе с 13 лет, менструации регулярные 5-6 дней, умеренно-обильные, безболезненные, цикл: 27-30 дней.
- 1 самопроизвольные роды на сроке 37-38 недель, 1 искусственное прерывание беременности.
- Контрацепция: coitus interruptus, сondoms, планирует беременность.
- Контакты с tbs, ВИЧ итд – отрицает.
Несколько лет назад лечилась по поводу кандидоза, уреаплазменной инфекции, ВПЧ. До беременности прижигали «эрозию» шейки матки. Медицинского заключения и результатов анализов нет.
Данные первого осмотра
Status genitalis: наружные половые органы развиты правильно. Оволосение по женскому типу. Слизистые преддверия вульвы незначительно гиперемированы.
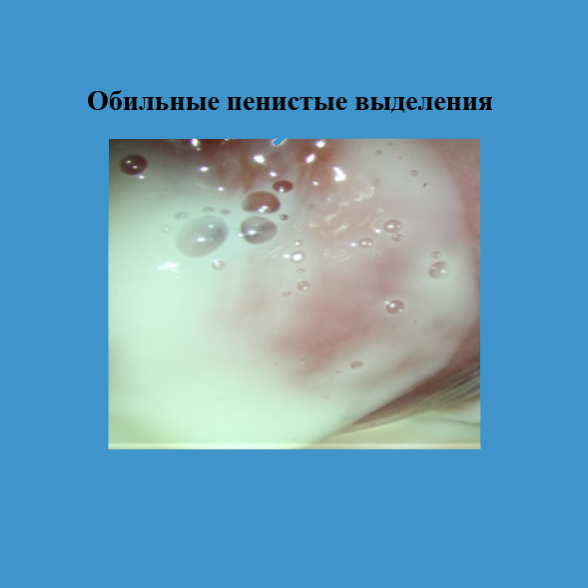
В зеркалах: влагалище свободное. Выделения – обильные, пенистого характера, с неприятным запахом. Шейка матки гипертрофирована. Наружный зев деформирован. Выделения из цервикального канала белесоватого цвета.
Pervaginum: своды свободные, тело матки в anteflexio, нормальной формы и размеров, плотное, безболезненное. Область придатков безболезненная.

Предварительный диагноз:
- Эктропион шейки матки.
- Невоспалительная болезнь влагалища неуточненная.
- Папилломавирусы как причина болезней, классифицированных в других рубриках.
Рекомендации:
- Мазок на степень чистоты на флору из «V».
- Бактериологическое исследование из «С».
- ПЦР диагностика на ИППП.
- Обследование полового партнера.
- Явка с результатами.
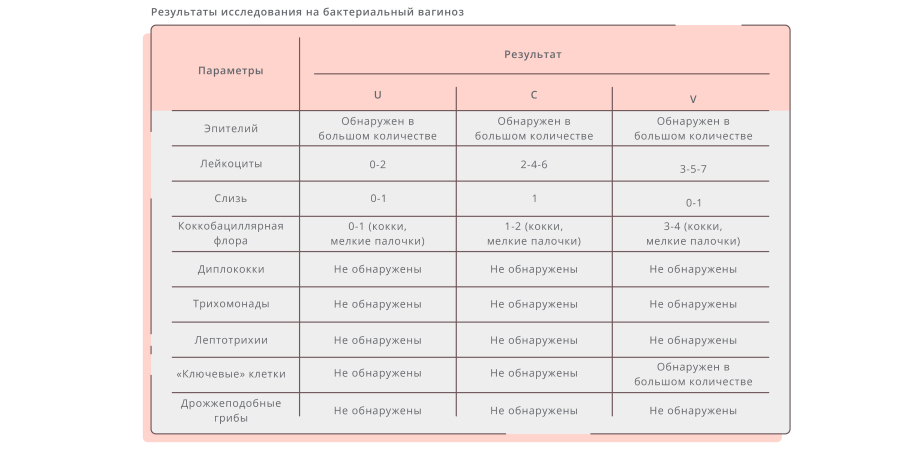
Результаты микроскопического исследования:
ПЦР диагностика на ИППП: Gardnerella vaginalis. ИППП – отрицательно. ВПЧ – положительно, 16 тип.
Посев из цервикального канала:
Диагноз:
Эктропион шейки матки.
Лечение
Было рекомендовано применение вагинальных таблеток: Флуомизин №6 по 1 таблетке 1 раз в день интравагинально.
С 7 дня – Гинофлор Э №6 по 1 таблетке 1 раз в день интравагинально.
Предписан половой покой и назначен повторный осмотр через 3 недели после окончания курса терапии.
Данные второго осмотра
Кольпофотограмма после обработки 3% раствором уксусной кислоты.
Кольпоскопия адекватная.
Зона трансформации 1 типа.
Оригинальный сквамозный эпителий. Цилиндрический эпителий. Открытые и закрытые железы.
Нормальная кольпоскопическая картина.
Status genitalis: наружные половые органы развиты правильно. Слизистые преддверия вульвы розовые. Влагалище свободное. Выделения – бели в умеренном количестве. Шейка матки гипертрофирована, зев деформирован.
Pervaginum: своды свободные, тело матки в anteflexio, нормальной формы и размеров, плотное, безболезненное. Придатки безболезненные.
Диагноз:
- Эктропион шейки матки.
- Папилломавирусы как причина болезней, классифицированных в других рубриках.
Рекомендации:
- ПЦР диагностика биоценоза влагалища.
- Мазок на степень чистоты.
- Мазок на онкоцитологию.
Результаты исследований
Данные ПЦР диагностики показали отсутствие в мазке факультативно-анаэробных микроорганизмов (Gardnerella vaginalis), облигатно-анаэробных микроорганизмов, дрожжеподобных грибов, микоплазмы (Mycoplasma hominis, Mycoplasma genitalium), уреаплазмы.
В мазке на на онкоцитологию были обнаружены клетки плоского эпителия всех слоев без особенностей, клетки цилиндрического эпителия: пролиферация. Заключение: NILM.
Мазок на степень чистоты из влагалища:
- эпителий – умеренное количество;
- лейкоциты – 8-10 в поле зрения;
- флора палочковая;
- диплококки – не обнаружены;
- Tr. vaginalis – не обнаружены;
- споры и мицелий грибов – не обнаружены;
- «ключевые клетки» –не обнаружены.
Диагноз:
- Эктропион шейки матки.
- Носительство ВПЧ инфекции.
Рекомендации:
- Мазок на онкоцитологию через 6-12 месяцев.
Обсуждение тактики лечения бактериального вагиноза
Представленный клинический случай демонстрирует высокую эффективность комбинированного назначения противовоспалительной этиотропной терапии антисептиком Флуомизин, с последующим назначением Гинофлор Э.
Антисептик Флуомизин [2] обладает широким спектром действия, включая аэробы, анаэробы, трихомонады и грибы. При этом препарат обеспечивает отсутствие резистентности к патогенным микроорганизмам.
Важно учитывать и тот факт, что при воспалительном процессе, который нередко сочетается с дисбиозом, наблюдается слущивание клеток многослойного плоского эпителия. Подобная реакция замедляет восстановление биоценоза влагалища и служит предпосылкой для рецидивов заболевания.
Назначение препарата Гинофлор Э [3], в
составе которого лактобактерии и микродоза гормона эстриола (0,03 мг в 1 влагалищной таблетке), может способствовать росту поверхностных клеток эпителия. Это приводит к улучшению адгезии лактобацилл и более длительному сохранению нормального биоценоза.
Учитывая, анамнез пациентки и неоднократное обращение по поводу выделений из половых путей – был выбран двухэтапный план терапии. В отечественной и зарубежной литературе опубликованы результаты исследований [4,5] о том, что применение препарата Гинофлор Э на 2 этапе лечения, после противовоспалительной этиотропной терапии, в 1, 5- 2 раза снижает частоту рецидовов.
Также, пациенткам с вагинальной инфекций, необходимо разъяснять важность приверженности лечению и выполнения всех рекомендаций врача на 1 и 2 этапе лечения. Своевременное восстановление нормальной микрофлоры влагалища – полноценный эпителий и нормальная флора – барьер для проникновения и репликации вирусов.
Обсуждение тактики лечения эктропион шейки матки и папилломавирусной инфекции
Тамара Николаевна Бебнева, отмечает, что: «Представленный клинический случай не является уникальным, а крайне распространенным в клинической практике. Что же требует внимания? Достаточно часто эктропион шейки матки при носительстве ВПЧ подвергается локальному воздействию (ДЭК, лазер). Необходимости в деструктивном лечении эктропиона шейки матки нет, особенно с нормальной зоной трансформацией и одновременно носительством ВПЧ инфекции. После деструкции шейки матки зона трансформации переходит в 3 тип, стык эпителиев уходит в ЦК, что усложняет кольпоскопическую диагностику».
Ссылки
1. Российское общество акушеров-гинекологов ФГБУ «Научный центр акушерства, гинекологии и перинатологии имени академика В.И. Кулакова» Министерства Здравоохранения Российской Федерации. Федеральные клинические рекомендации. Диагностика и лечение заболеваний, сопровождающихся патологическими выделениями из половых путей женщин. Москва. 2013.
2. Инструкция по медицинскому применению препарата Флуомизин таблетки вагинальные рег. №: ЛСР-008618/09 от 28.10.09 – Бессрочно. Дата перерегистрации: 10.06.19.
3. Инструкция по медицинскому применению препарата Гинофлор Э, таблетки вагинальные рег. №: ЛСР-008765/09 от 02.11.09. Дата перерегистрации: 11.05.18.
4. Радзинский В.Е., Ордиянц И.М., Исследование БИОС: сравнительная оценка различных схем лечения бактериального вагиноза и неспецифического вульвовагинита. Status Praesens. 2013;12:52-55.
5. Подзолкова Н.М., Никитина Т.И. Новые возможности терапии рецидивирующего вульвовагинальных инфекций: анализ и обсуждение результатов многоцентрового исследования БИОС-2. Акушерство и гинекология. 2014;4:68-74.
Лечение бактериального вагиноза и почему он возникает
- →
- →
- Что такое бактериальный вагиноз
- Чем он опасен
- Симптомы
- От чего бывает бактериальный вагиноз
- Как передается
- Диагностика бактериального вагиноза
- Нужно ли лечить бактериальный вагиноз
- Стоит ли лечить партнера
- Как вылечить бактериальный вагиноз
- Схема лечения
- Чем лечить при беременности
- Профилактика
Правильный уход за интимными зонами помогает сохранить женское здоровье. Однако возникают ситуации, при которых, несмотря на многочисленные старания и бережное отношение, женщины сталкиваются с некоторыми гинекологическими инфекциями. Одной из них является бактериальный вагиноз. Согласно статистике, это заболевание возникает у 30-60% женщин в детородном возрасте. В половине случаев отмечается рецидив болезни.

Что такое бактериальный вагиноз
Бактериальный вагиноз, или гарднереллез — это часто встречающееся заболевание женских половых органов. У половины пациенток оно протекает бессимптомно. Если общее состояние организма улучшается, то симптомы сглаживаются или полностью исчезают. Но при воздействии различных факторов они могут появиться вновь. Важно понимать, что патология не передается половым путем.
Чем он опасен
Нередко женщины не знают, чем опасен бактериальный вагиноз. Рассмотрим все последствия заболевания подробно.
Влияние бактериального вагиноза на здоровье
Он грозит следующими осложнениями:
- увеличивается риск заражения заболеваниями, которые передаются половым путем;
- увеличивается риск прерывания беременности и преждевременных родов;
- могут возникнуть осложнения в виде воспаления слизистой влагалища.
Из немедицинских последствий: вагиноз может привести к ухудшению личной жизни женщины.
Возможные осложнения
У беременных из-за бактериального вагиноза может произойти инфицирование оболочек плода и жидкости, которая окружает ребенка. Кроме того, одним из осложнений заболевания является хронический эндометрит. Из-за того, что при наличии патологии качество сексуальной жизни сильно снижается, у женщины могут развиться депрессивные состояния.
Влияние на репродуктивное здоровье
Бактериальный вагиноз может привести к бесплодию, невынашиванию и замершим беременностям, преждевременным родам и открытию шейки матки в период вынашивания ребенка.
График работы:
пн-пт с 8:00 до 18:00, сб с 9:00 до 14:00
Симптомы
Важно знать, что бактериальный вагиноз может иметь очень слабые признаки или вовсе быть без симптомов. Малая интенсивность симптоматики — не повод игнорировать проблему и отказаться от посещения гинеколога. Если болезнь не беспокоит, ее наличие свидетельствует о проблемах в организме.
К симптомам бактериального вагиноза можно отнести:
- обильные выделения;
- неприятный запах выделений, который напоминает запах рыбы, причем его нельзя устранить при помощи обычных гигиенических средств;
- дискомфорт во время полового акта.
Выделения при бактериальном вагинозе могут иметь разный цвет — от зеленого до серого. Само их наличие — важный повод обратиться к врачу.
От чего бывает бактериальный вагиноз
Причины гарднереллеза стоит искать в изменении бактериального баланса. Однако гинекологи до сих пор точно не знают, почему он меняется: есть точная информация только лишь о нескольких влияющих факторах.
К наиболее распространенным причинам развития заболевания относятся:
- инфекции, передающиеся половым путем — они сокращают уровень лактобактерий;
- частые половые контакты, смена сексуального партнера;
- использование медных внутриматочных спиралей с бактерицидным действием;
- гормональные изменения, которые возникают при беременности, климаксе, после аборта;
- прием антибиотиков в течение длительного времени;
- последствия лучевой терапии;
- частое использование латексных презервативов;
- вредные привычки;
- пользование влагалищным душем в течение длительного времени, спринцевание;
- бесконтрольное использование местных вагинальных средств;
- злоупотребление тампонами и гигиеническими прокладками.
Как передается
Бытует ошибочное мнение, что бактериальный вагиноз — это инфекция, которая передается половым путем. Однако это неверно. Повторимся: основной причиной развития патологии является нарушение микрофлоры влагалища.
Диагностика бактериального вагиноза
Диагностика заболевания, как правило, не представляет особых сложностей. Тем не менее при постановке диагноза могут встречаться ошибки. Обычно врач определяет наличие вагиноза уже при первом обращении пациента на основании жалоб и данных осмотра.
Методы диагностики
Используются:
- осмотр;
- Ph-метрия влагалищных выделений;
- клинико-лабораторные методы.
Анализы и тесты
В диагностике используют критерии R. Amsel. Это:
- наличие однородных выделений из влагалища, имеющих беловато-серый цвет;
- повышенный уровень Ph во влагалищной среде ― свыше 4,5;
- положительный тест на летучие амины с 10% раствором гидроокиси калия;
- обнаружение в мазках клеток эпителия с грамвариабельными микроорганизмами, прикрепленными на поверхности;
- снижение уровня лактобактерий или их полное отсутствие.
В качестве клинических методов преимущественно применяют исследование гинекологических мазков. Также проводят экспресс-тесты, например, Fem-exam, BVBlue.
Нужно ли лечить бактериальный вагиноз
Важно своевременно начать лечение гарднереллеза. Хотя сам по себе он не является опасным заболеванием для женского здоровья, он может значительно ухудшить репродуктивные возможности женщины, привести к стремительному развитию воспалительных заболеваний органов малого таза.
Особое внимание нужно обратить на патологию беременным женщинам и тем, кто планирует зачатие. Вагиноз может привести к самопроизвольному аборту, преждевременному излитию околоплодных вод и преждевременным родам. Поэтому очень важно сразу же обратиться к врачу для прохождения обследования и лечения.

Стоит ли лечить партнера
Вагиноз не является инфекцией и воспалительным процессом. Поэтому патология не передается при половом контакте. Это состояние, которое не требует лечения партнера.
Как вылечить бактериальный вагиноз
Для того, чтобы вылечить бактериальный вагиноз, нужно обратиться за помощью гинеколога. Лечение заболевания включает 2 этапа:
- 1-й этап. Выведение возбудителя. Он предполагает антибактериальную терапию по одной из разработанных схем. Во время лечения строго запрещено употреблять алкоголь из-за тяжелых побочных реакций.
- 2-й этап. Восстановление и нормализация влагалищной микрофлоры при помощи живых лактобактерий.
Схема лечения
Лечение бактериального вагиноза заключается в использовании антисептических средств и различных комбинированных препаратов. Гинекологи успешно применяют двухэтапную схему терапии заболевания. Сначала применяются антисептические средства, потом восстанавливается микрофлора влагалища. Продолжительность и кратность приема средств определяется индивидуально.
Одним из наиболее перспективных средств лечения вагиноза является обработка влагалища кавитированными ультразвуком, растворами антисептиков. Такой метод активно изучается.
Чем лечить при беременности
Дискуссии, чем лечить гарднереллез при беременности, не ведутся. Терапию обязательно нужно проводить — она показана всем пациенткам, ожидающим малыша. Своевременное вмешательство помогает существенно уменьшить риск досрочного прерывания беременности.
Лечение вагиноза при беременности обладает своими особенностями:
- в первом триместре не применяются препараты системного действия — терапия лечение проводится только при помощи местных средств, например, свечей;
- во втором-третьем триместре можно применять Метронидазол и Клиндамицин в таблетках.
Профилактика
Профилактика бактериального вагиноза проста и понятна. Важно бережно относиться к организму, вести здоровый образ жизни. Постарайтесь исключить стрессы, переутомления и вредные привычки. Важная мера предотвращения заболевания — рациональное питание и сон продолжительностью не менее 8 часов в сутки.
Гинекологи дают несколько полезных советов, которые уменьшают вероятность возникновения бактериального вагиноза:
- не использовать раздражающие гигиенические средства;
- чаще менять прокладки и реже использовать тампоны при месячных;
- не применять антисептики при приЕме ванны;
- исключить использование агрессивных моющих средств при стирке нижнего белья;
- исключить частое подмывание влагалища и вульвы.
Если вы заметили симптомы бактериального вагиноза, обратитесь за помощью гинекологов клиники L7 в Махачкале. При помощи современного оборудования и инновационных методик лечения они помогут в борьбе с патологией.
Мы заботимся о комфорте пациентов, предлагаем наиболее удобное время посещения врача. Записаться на прием можно онлайн на сайте или по телефону +7 (928) 599-22-14 и +7 (989) 877-23-41.
Другие статьи
- Главная
- Интимное здоровье
- Бактериальный вагиноз
Бактериальный вагиноз
Бактериальный вагиноз впервые был описан в 1955 году. Это одно из самых распространенных заболеваний, особенно среди женщин репродуктивного возраста.
По различным данным, частота заболеваемости бактериальным вагинозом составляет от 20 до 60%1.
Оглавление
- Нормальная микрофлора влагалища
- Почему возникает бактериальный вагиноз?
- Симптомы бактериального вагиноза
- Диагностика бактериального вагиноза
- Лечение бактериального вагиноза
- Как предотвратить развитие бактериального вагиноза
- Популярные вопросы
Информация в статье не заменяет консультацию врача.
Бактериальный вагиноз — это инфекционное заболевание без ярких признаков воспаления, в основе которого лежит нарушение микрофлоры влагалища2.
Нормальная микрофлора влагалища
Влагалище и населяющие его микроорганизмы представляют собой особую экосистему.
Лактобактерии
В норме главенствующая роль в ней принадлежит лактобактериям (примерно 90–95% от общего числа всех микроорганизмов)2,3. Эти «полезные» бактерии продуцируют перекись водорода и молочную кислоту, которые обеспечивают во влагалище кислую среду с уровнем pH 3,8–4,54. Кислая среда защищает влагалище от инфекций. В таких условиях невозможно активное размножение патогенных микробов.
Условно-патогенные бактерии
Помимо лактобактерий во влагалище присутствует большое количество других микроорганизмов, которые являются условно-патогенными. В небольших количествах, когда сохраняется преобладание «полезной» флоры, они не причиняют вреда и не вызывают неприятных симптомов.
При развитии неблагоприятных условий количество лактобактерий снижается, кислая среда во влагалище сменяется нейтральной или щелочной, что создаёт благоприятные условия для активного размножения условно-патогенных микробов и развития бактериального вагиноза3.

Почему возникает бактериальный вагиноз?
Возбудители бактериального вагиноза представлены следующими микроорганизмами:
- Gardnerella vaginalis
- Bacteroides spp.
- Prevotella spp.
- Atopobium vaginae и другими.
Их размножение происходит по двум видам причин:
- Внутренним (связанные с тем, что происходит внутри организма)
- Внешним (неблагоприятные условия)
Внутренние причины бактериального вагиноза
- Гормональные изменения. Самые глобальные изменения в гормональном фоне происходят во время климактерического периода, когда активность яичников снижается наряду с выработкой основных женских половых гормонов (эстрогенов). Последние обеспечивают основное питательное вещество для «полезных» лактобактерий — гликоген. В условиях дефицита эстрогенов гликогена становится недостаточно, из-за этого снижается и количество лактобактерий. Подобная ситуация может возникнуть также в послеродовый и послеабортный периоды.
- Атрофические изменения во влагалище. Возникают в ответ на дефицит эстрогенов, чаще всего в менопаузе.
- Наличие полипов и кист (доброкачественные образования) стенок влагалища.
- Пороки развития половых органов. При этом нарушаются естественные барьерные свойства половых органов.
Внешние неблагоприятные условия, из-за которых развивается бактериальный вагиноз
- Инфекции, передаваемые половым путем (ИППП)
- Лечение некоторыми препаратами (антибактериальными препаратами, глюкокортикоидами и др.)
- Нарушение гигиены половых органов
- Регулярное спринцевание, использование средств для интимной гигиены на основе мыла
- Частая смена половых партнеров1,2,5
Про бактериальный вагиноз смотрите в коротком видео:
Из видео вы узнаете, что такое бактериальный вагиноз, почему он возникает и как его лечат.
Симптомы бактериального вагиноза
По данным литературы, 50% случаев бактериального вагиноза протекают без каких-либо симптомов6.
Среди тех проявлений, которые могут беспокоить женщину, наиболее частыми являются:

Диагностика бактериального вагиноза
Существуют два основных подхода к диагностике бактериального вагиноза. И в том, и в другом случае для того, чтобы подтвердить диагноз, необходимо обратится к врачу-гинекологу.
1 Подход. На основании критериев Амселя (Amsel). Диагноз «бактериальный вагиноз» может быть поставлен, если соблюдаются хотя бы 3 из 4 критериев:
- Характерные выделения из влагалища.
- pН влагалищного отделяемого >4,5 (определяется врачом во время гинекологического осмотра).
- Положительный аминотест (проводится во время гинекологического осмотра). Появление характерного «рыбного» запаха при смешивании на стекле влагалищного отделяемого с раствором гидроксида калия.
- Лабораторное обнаружение так называемых «ключевых» клеток в мазках из влагалища.
2 Подход. Микроскопическое исследование отделяемого из влагалища, при котором лабораторно определяют возбудителей бактериального вагиноза и уменьшение количества лактобактерий1,2,5,6.
В микроскопии видны признаки бактериального вагиноза: смешанная микрофлора с присутствием кокков, ключевые клетки — явный симптом вагиноза. Лейкоциты при этом остаются в пределах нормальных значений
Лечение бактериального вагиноза
Наиболее часто в современной практике используется двухэтапная схема лечения:
Препараты от бактериального вагиноза
Приём определённых препаратов вызывает гибель болезнетворных микроорганизмов (гарднереллы и пр.) или останавливает их дальнейшее развитие и размножение.
Для этого наиболее часто используют лекарства группы нитроимидазолов, которые можно принимать как внутрь (через рот), так и местно (во влагалище). Длительность терапии выбирается индивидуально в зависимости от конкретного препарата2.
Поддержание нормальной микрофлоры влагалища
Для восполнения дефицита «полезных» лактобактерий, согласно отечественным и зарубежным рекомендациям, используют вагинальные пробиотики, содержащие лактобактерии (Lactobacillus Casei Rhamnosus и др)2. Такие средства помогают поддержать здоровый баланс вагинальной микрофлоры.
Пробиотики с лактобактериями выпускаются также в форме капсул для перорального приема (через рот).

Вагилак® Проледи
Международно признанной комбинацией лактобактерий для поддержания влагалищной микрофлоры является специальный женский пробиотик Вагилак® Проледи:
- Содержит хорошо изученную комбинацию лактобактерий Lactobacillus rhamnosus GR-1 и Lactobacillus reuteri RC-14, повышающих устойчивость слизистых оболочек влагалища к воздействию вредоносных микроорганизмов
- Практически не имеет противопоказаний
- Удобный приём: можно принимать в критические дни и при беременности. Просто запить водой!
- Европейское качество: применяется практически на всех континентах
Подробнее

Где купить капсулы Вагилак® Проледи?
Как предотвратить развитие бактериального вагиноза
Меры, принимаемые для недопущения развития бактериального вагиноза включают:
- Соблюдение правил личной гигиены. Для этого необходимо использовать специальные косметические средства, разработанные для гигиены интимной зоны. Например, мыло Вагилак®, которое предназначено для ежедневной интимной гигиены, содержит в составе молочную кислоту, физиологичную для женщин, и календулу, известную своими успокаивающими свойствами.
- Отказ от ежедневных прокладок и синтетического белья.
- Отказ от частого и бесконтрольного использования антибиотиков.
- Правильное рациональное питание, поддержание нормальной микрофлоры кишечника.
- Исключение влагалищных спринцеваний, использования мыла, не предназначенного специально для интимной гигиены.
- Использование пробиотиков.
Популярные вопросы
Когда можно сдавать повторные анализы после лечения бактериального вагиноза?
Ответ: контрольный осмотр гинекологом и исследование мазков из влагалища производится через 14 дней после окончания лечения.
Может ли при дисбактериозе кишечника возникнуть нарушение микрофлоры во влагалище?
Ответ: дисбактериоз в кишечнике может способствовать нарушению микрофлоры во влагалище и, в частности, развитию бактериального вагиноза.
Нужно ли партнеру лечиться, если мне поставили диагноз бактериальный вагиноз?
Ответ: бактериальный вагиноз не является инфекцией, передаваемой половым путем, поэтому одновременное лечение партнера не требуется.
Список литературы
- Bautista CT, Wurapa E, Sateren WB, Morris S, Hollingsworth B, Sanchez JL. Bacterial vaginosis: a synthesis of the literature on etiology, prevalence, risk factors, and relationship with chlamydia and gonorrhea infections. Mil Med Res. 2016;3:4/
- Общероссийская общественная организация «Российское общество дерматовенерологов и косметологов». Клинические рекомендации: Бактериальный вагиноз. 2022 год.
- Buchta V. Vaginal microbiome. Ceska Gynekol. 2018 Winter;83(5):371-379. English. PMID: 30848142.
- Т. Ю. Трачук, О. Т. Шраер. «Биоценоз влагалища и коррекция его нарушений у беременных» Мать и дитя в Кузбассе, no. 1 (2), 2001, pp. 17-23.
- Javed A, Parvaiz F, Manzoor S. Bacterial vaginosis: An insight into the prevalence, alternative treatments regimen and it’s associated resistance patterns. Microb Pathog. 2019 Feb;127:21-30. doi: 10.1016/j.micpath.2018.11.046. Epub 2018 Nov 28. PMID: 30502515.
- Coudray MS, Madhivanan P. Bacterial vaginosis-A brief synopsis of the literature. Eur J Obstet Gynecol Reprod Biol. 2020 Feb;245:143-148. doi: 10.1016/j.ejogrb.2019.12.035. Epub 2019 Dec 24. PMID: 31901667; PMCID: PMC6989391
- Листок-вкладыш БАД Вагилак Проледи. Свидетельство ГР: № АМ.01.07.01.003.R.000374.07.21 от 12.07.2021.
- Акушерство и гинекология: новости, мнения, обучение, 2021. Т.9, №2 с.1-14.
- S. Saunders et al./Colloids and Surfaces B: Biointerfaces 2007 (55) 138-142.
