Колоноскопия – важное исследование кишечника, которое помогает врачам выявить различные заболевания, такие как воспаления, опухоли или язвы. Процедура может проводиться с использованием анестезии или без таковой. Многих интересует, насколько больно делать колоноскопию без наркоза, каковы отзывы других пациентов. В этой статье рассмотрим, что чувствуют люди при этом обследовании, а также дадим советы, как минимизировать дискомфорт.

Медицинский редактор
Врач-терапевт. Врач-гастроэнтеролог. Стаж работы по специальности: с 1993 года
Содержание
1. Показания и противопоказания к проведению колоноскопии без наркоза
2. Ощущения и болевые ощущения во время процедуры без анестезии
3. Отзывы пациентов о колоноскопии без наркоза
4. Методы снижения дискомфорта при колоноскопии без наркоза
5. Когда следует рассмотреть возможность проведения колоноскопии под наркозом
6. Заключение
Показания и противопоказания к проведению колоноскопии без наркоза
Для чего нужно проводить колоноскопию? Это обследование помогает увидеть состояние кишечника, оценить наличие заболеваний и поставить точный диагноз. В некоторых случаях процедура может быть неприятной, но без анестезии ее реально сделать быстро и с минимальными рисками.
Показания к проведению колоноскопии без наркоза зависят от состояния пациента. Это обследование рекомендуется при необходимости срочной диагностики, когда анестезия может быть противопоказана или пациент сам решает пройти процедуру без нее. В таких случаях важно, чтобы человек был готов к возможному дискомфорту.
Не всегда колоноскопия без наркоза подходит для всех. Например, людям с выраженной чувствительностью, проблемами с сердцем или дыханием может быть рекомендована анестезия для предотвращения осложнений.
Ощущения и болевые ощущения во время процедуры без анестезии
Что происходит во время колоноскопии без наркоза? Это исследование выполняется с использованием длинной гибкой трубки с камерой. Трубка вводится в анус и постепенно продвигается через кишечник. Процедура может сопровождаться некоторыми неприятными ощущениями.
Запишитесь на колоноскопию по акции
Счастливые часы: после 15:00 со скидкой 25%
Записаться
Чаще всего пациенты описывают это как чувство вздутия или давления в животе, а также небольшие болевые ощущения, особенно если требуется пройти через изгибы кишечника. Однако процедура быстро проходит, и боль, как правило, не интенсивная.
Некоторые пациенты способны чувствовать дискомфорт из-за газа, который вводится для расширения кишечника. Это помогает врачу лучше видеть его стенки, но может вызывать неприятные ощущения в виде вздутия или тяжести в животе.
Важно помнить, что болевые ощущения во многом зависят от индивидуальной чувствительности пациента, состояния его кишечника и опыта врача.
Отзывы пациентов о колоноскопии без наркоза
Что говорят те, кто уже прошел эту процедуру без наркоза? Отзывы пациентов различаются.
- Многие утверждают, что колоноскопия без анестезии не такая страшная, как они думали. Наиболее распространены вздутие, дискомфорт и легкая боль. Однако большинство отмечают, что все эти неприятные ощущения быстро проходят и не требуют длительного восстановления.
- Некоторые пациенты, наоборот, делятся более неприятными впечатлениями. Например, они говорят, что чувствовали сильные боли или тяжесть в животе. Эти ощущения могут быть вызваны особенностями строения кишечника или неполной подготовкой к обследованию.
В любом случае, важно помнить, что дискомфорт — это временная реакция организма на процедуры, и он не представляет угрозы для здоровья.
Методы снижения дискомфорта при колоноскопии без наркоза
Существует несколько способов сделать колоноскопию без наркоза более комфортной. Один из них — это правильная подготовка. Чтобы минимизировать неприятные ощущения, важно соблюдать рекомендации врача перед процедурой: придерживаться диеты, пить рекомендованные препараты для очищения кишечника. Это поможет снизить риск возникновения болей.
Кроме того, пациент может расслабить мышцы живота во время процедуры, следуя указаниям врача. Такое расслабление уменьшает дискомфорт, особенно при прохождении трубки через изгибы кишечника.
Современные методы также позволяют использовать различные техники для минимизации болевых ощущений. Например, врачи могут применить медикаментозные препараты для облегчения дискомфорта, если это необходимо.
Когда следует рассмотреть возможность проведения колоноскопии под наркозом
В каких случаях стоит подумать о колоноскопии с анестезией? Если человек чувствует сильную тревогу или испытывает повышенную чувствительность, наркоз может быть лучшим вариантом. Анестезия позволяет пациенту не чувствовать боли и не переживать из-за возможного дискомфорта.
Под наркозом колоноскопия также может быть полезна для людей с медицинскими показаниями, например, при заболеваниях сердца или нервной системы, которые способны осложнить процесс без анестезии.
Наркоз помогает не только облегчить болевые ощущения, но и снизить стресс, что может быть важным для людей, боящихся этой процедуры.
Заключение
Колоноскопия без наркоза может быть не такой уж и болезненной. Большинство пациентов отмечают, что ощущения носят кратковременный и умеренный характер. Чтобы процедура прошла легче, важно правильно подготовиться и следовать рекомендациям врача. В случае возникновения сильного дискомфорта или тревоги, обсудите возможность применения наркоза.
Так или иначе, важно помнить, что колоноскопия — это необходимое исследование для диагностики заболеваний кишечника, и она способна помочь своевременно выявить серьезные проблемы.
Запишитесь на колоноскопию по акции
Счастливые часы: после 15:00 со скидкой 25%
Записаться
«Это не так страшно, как кажется!» Специалист объясняет, что такое колоноскопия и ФГДС
Текст:
Проль Екатерина, 19 мая 2017
10
ФГДС (ЭГДС) и колоноскопия — на данный момент пока самые точные методы исследования пищевода, желудка, 12-перстной кишки, кишечника. Об этих процедурах бытует много пугающих мифов. Пациенты готовы терпеть дискомфорт и боль, глотать огромное количество таблеток, только бы избежать встречи с эндоскопом и колоноскопом. А зря. Почему не стоит бояться обследования и что на самом деле ждет пациента, рассказывает врач-эндоскопист Владимир Алексейков.

Владимир Алексейков
врач-эндоскопист первой категории медицинского центра «Кравира»
Что такое ФГДС (ЭГДС)
— Сначала нужно разобраться с расшифровкой самого понятия. Итак, ФГДС (фиброгастродуоденоскопия) или даже сейчас точнее говорить ЭГДС (эзофагогастродуоденоскопия) из-за модернизированного строения диагностического аппарата — это метод обследования внутренней поверхности пищевода, желудка и 12-перстной кишки при помощи гибкого эндоскопа.
Эндоскоп — прибор, оборудованный светопроводящей волоконной оптикой или специальной камерой. В длину достигает 1 метра, диаметр — от 8 до 10 мм.
Проводиться обследование может планово (при подозрении на злокачественные поражения, язвенную болезнь, эрозии и целый ряд других заболеваний) или экстренно (при инородных телах, попавших внутрь, и подозрении на их наличие, а также при кровотечениях).
Эндоскопический осмотр позволяет выявить полипы, варикозное расширение вен, подслизистые образования, воспалительные процессы, редкие патологии. Полученные данные помогают врачу поставить максимально верный диагноз.
Противопоказания
Абсолютных противопоказаний для экстренных эндоскопических вмешательств практически нет.
К противопоказаниям для плановых обследований можно отнести:
— острое нарушение кровообращения: инфаркт миокарда, инсульт в остром периоде;
— терминальное состояние (агония, клиническая смерть и другое).
Кстати, планово можно провести процедуру и по желанию человека. Просто, чтобы проверить, все ли в порядке. Таких пациентов, конечно, мало, но они есть. И могу только похвалить их. Ведь многие болезни долго не дают о себе знать. А так реально не только заранее выявить уже развившиеся серьезные заболевания, но и диагностировать изменения, которые предшествуют им, но клинически себя не проявляют.
Как проводится обследование
— Начинается все с простого разговора с пациентом. Врач должен спросить обо всех беспокойствах, о том, проводились ли подобные процедуры ранее, проинформировать, что будет происходить во время обследования, а также рассказать о возможных осложнениях.
Специалист объясняет, за какое время до процедуры нельзя есть и пить. Если ФГДС назначена на первую половину дня, накануне нужно отказаться от пищи уже в 19:00. Если во второй половине дня — разрешается очень легкий завтрак.

В начале процедуры проводится местная анестезия ротоглотки, чтобы максимально ослабить возможный рвотный рефлекс. Пациент укладывается на левый бок, сгибает ноги в коленях и расслабляется. Через ротовую полость врач вводит эндоскоп и делает осмотр.
Обычно процедура длится 5-7 минут. Если, к примеру, нужно выполнить биопсию (взять кусочек ткани или органа для микроскопического исследования в диагностических целях), время может увеличиться.
ФГДС возможно проводить под внутривенной анестезией. Человек погружается в медикаментозный сон.
— Пациенты часто интересуются маленькой капсульной камерой, которую можно проглотить. Путешествуя по кишечнику, она делает снимки, передает их на специальный передатчик, который человек носит на себе, и затем выводится естественным путем. Такие приспособления реально существуют. Но, во-первых, стоят в несколько раз дороже ФГДС и колоноскопии, а во-вторых, при исследовании капсульной камерой взять биопсию невозможно, и, как следствие, диагностическая ценность исследования ниже.
Следует понимать, что в случае обнаружения каких-либо образований при капсульной эндоскопии все равно необходимо проводить стандартное эндоскопическое исследование.
3 главных мифа о ФГДС
1. Это больно
— Нет. Хотя для многих пациентов достаточно дискомфортно. Во время обследования часто отмечается слезотечение, срыгивание воздуха. И это все абсолютно нормально.
2. При обследовании органы могут повредиться
— При любом медицинском исследовании возможны риски осложнений. Но такие случаи крайне редки.
3. После процедуры тошнит и болит живот
— Нет. Но может быть ощущение вздутия, комка в горле, отрыжка. Все это проходит в течение короткого промежутка времени.
Что такое колоноскопия
— Это метод обследования внутренней поверхности толстой кишки с помощью колоноскопа.
Колоноскоп — аппарат для осмотра внутренней поверхности толстой кишки и выполнения диагностических и лечебных манипуляций в полости кишки под визуальным контролем. В длину обычно — 120 см, в диаметре — 12 мм.
Процедура позволяет выявить воспалительные процессы, злокачественные поражения, полипы, язвы, эрозии и не только
Противопоказания
— Они практически те же, что и для ФГДС.
И в этом случае человек также может пройти процедуру по собственному желанию. Первое плановое обследование я бы рекомендовал в возрасте 40-45 лет.
Как проводится обследование
— Подготовка к процедуре занимает 3-4 дня. Если обследование назначено на первую половину дня, накануне нельзя принимать пищу в течение суток. А еще придется соблюдать назначенную врачом диету (исключаются овощи и фрукты, тяжелая пища) и пить специальные очищающие препараты.

Пациент приходит. Ложится на левый бок. Поджимает к животу колени. Старается максимально расслабиться. При желании применяется внутривенная анестезия. Аппарат вводят через анальное отверстие, и поэтапно, раздувая воздухом кишечник, делают осмотр. Если нужно, выполняется биопсия. При извлечении аппарата большая часть воздуха аспирируется.
Длительность процедуры от 15 до 25 минут в зависимости от конкретного случая. После процедуры рекомендуется немного отдохнуть и только затем возвращаться домой.
3 главных мифа о колоноскопии
1. Это больно
— Скорее, неприятно. Болевые ощущения могут быть, но обычно они не длительны и не сильно выражены. Это индивидуально. Зависит от чувствительности и болевого порога пациента.
2. Толстая кишка может повредиться
— В крайне редких случаях.
3. После процедуры долго ощущается дискомфорт
— Это вопрос индивидуальный. Дискомфорт может возникать из-за остаточного воздуха внутри толстой кишки. Но в течение 2-3 часов все проходит. Кроме того, нужно соблюдать рекомендации врача по питанию. Некоторое время после колоноскопии не стоит употреблять в больших количествах овощи, фрукты, молочные продукты, возвращаться к привычной системе питания лучше постепенно.
Важно подготовиться и психологически. В процедурах, о которых мы говорим, нет ничего страшного. Необходимо доверять специалисту, четко следовать его указаниям до, во время и после обследования. И тогда, поверьте, все пройдет быстро и с минимальным дискомфортом.
Фото: Дмитрий Рыщук
- Подробно о колоноскопии
- Как решиться на колоноскопию без наркоза?
- Когда следует проводить обследование кишечника без наркоза?
- Кому не получится провести процедуру без наркоза?
- Возможные ощущения при процедуре
- Реальна ли колоноскопия без боли?
- Отзывы
- Видео по теме
Многочисленные заболевания желудочно-кишечного тракта (ЖКТ), не выявленные на ранних стадиях приводят к печальным последствиям. Это часто случается из-за неспособности оценить важность своевременной диагностики или из-за страха перед тем или иным обследованием.
Одним из таких методов диагностики является колоноскопия (ФКС), всегда пугающая одним только пониманием, что врач будет изнутри осматривать слизистую кишечника. Да, действительно эта процедура и есть изучение внутренней поверхности кишечника при помощи специального прибора – эндоскопа, путем ввода его в просвет толстой кишки.
Несмотря на присутствие незначительных неприятных ощущений это обследование наиболее информативный метод, позволяющий предотвратить развитие многих патологий на ранних стадиях, и отказаться от него означает подписать себе приговор на мучительное заболевание впоследствии. Некоторые пациенты не представляют, как может проходить колоноскопия без наркоза безболезненно, и стараются любыми путями избежать ее или пройти с обезболиванием. Но не всегда это является наилучшим выходом.
Подробно о колоноскопии
Колоноскопия – это тщательное исследование кишечника при использовании эндоскопа – специального прибора, состоящего из длинной гибкой трубки и зафиксированной на конце мини-камеры. Этот прибор в ходе процедуры заводится через анальный проход в прямую кишку, и постепенно продвигается по всему толстому кишечнику.
В процессе осмотра и при обнаружении различных дефектов на слизистой врач-диагност иссекает их, используя щипцы с петлей, закрепленные на конце эндоскопа. Тканевой материал отправляется в лабораторию для подробного изучения на предмет качества новообразований. Детально увидеть процесс колоноскопии можно на видео.
Благодаря возможности скрупулезного осмотра и непосредственного контакта со слизистой поверхностью кишечника, колоноскопия считается самым информативным методом. Она позволяет диагностировать наличие полипов и язв, воспалительных процессов, а также онкологические заболевания на ранних стадиях их возникновения задолго до перерождения в злокачественные формы.

Заболевания кишечника, выявляемые в ходе колоноскопии
Отказываясь от колоноскопии кишечника, следует помнить, что большинство новообразований из доброкачественных в злокачественные перерождаются в течение 5–15 лет.
Как решиться на колоноскопию без наркоза?
Получившие назначение на обследование кишечника, как правило, начинают спрашивать у тех, кто делал его уже, сопоставлять отзывы пациентов о прохождении процедуры, чтобы принять решение проходить колоноскопию без наркоза или с применением обезболивающих препаратов. Самое важное знать следующее, чтобы не возникало лишних страхов, способных превратить обследование в кошмар и для больного и для врача.
Сам по себе процесс прохождения трубки эндоскопа безболезненный, и лишь при вводе его в анальное отверстие могут быть незначительные болевые ощущения. Для того чтобы при вводе эндоскопа в анус не было больно, достаточно всего лишь полностью расслабиться, а врач, в свою очередь, на наконечник накладывает гель или специальную смазку, чтобы избежать болевых ощущений у пациента.
Неприятно становится в тот момент, когда диагност начинает накачивать кишечник газом, чтобы распрямить его складки и детальнее осмотреть поверхность. Но эта боль периодическая спазматическая и проходит, как только заканчивается обследование, и врач ликвидирует газ из кишечника. Безусловно, при консультации с врачом можно настоять и сделать обезболивание перед процедурой, но существуют различные противопоказания, при которых лучше отказаться от наркоза.
Когда следует проводить обследование кишечника без наркоза?
Проведение колоноскопии при использовании наркоза даже в случаях повышенной боязни пациента не представляется возможным при наличии:
- заболеваний сердечно-сосудистой системы (инфаркта или инсульта в анамнезе, ИБС);
- нарушений свертываемости крови;
- аллергических реакций на анестетические средства;
- психиатрических или неврологических болезней;
- эпилепсии;
- беременности.

Повышенная свертываемость одна из причин отказа от наркоза при колоноскопии
Также больной имеет право отказаться от обследования под наркозом, мотивируя нежеланием подвергать организм возможному риску от применения обезболивающих средств. Некоторые пациенты отказываются от анестезии, боясь что из-за снижения чувствительности можно не почувствовать травму кишечника эндоскопом. Все противопоказания имеют в той или иной мере относительный характер, и при определенных обстоятельствах, имеющих большую угрозу для жизни пациента, делают колоноскопию с наркозом.
Кому не получится провести процедуру без наркоза?
Существуют несколько категорий больных, которые вследствие тех или иных особенностей не смогут пройти обследование без применения обезболивающих препаратов. К таким пациентам относятся:
- Дети до 12 лет – учитывая малый возраст и неспособность понять важность метода, малыши жутко боятся любого вмешательства в их организм, а так как процедуру, скорее всего, придется через время повторить, лучше избежать психических травм.
- Пациенты, страдающие спаечной болезнью – спайки будут препятствовать продвижению эндоскопа в кишечнике и при непосредственном контакте вызывать сильные боли.
- Люди, имеющие образование стриктур (сужения) в толстом кишечнике или анальном отверстии, что затруднит процесс прохождения трубки, и пациент будет испытывать довольно интенсивные боли.
- Больные с наличием воспалительных, инфекционных, язвенных и деструктивных процессов в кишечнике – жуткие боли в животе не дадут врачу провести осмотр и поставить диагноз.

Из-за новообразований в кишечнике при колоноскопии пациент будет ощущать острую боль
Без применения наркоза не смогут пройти колоноскопию чересчур восприимчивые пациенты, у которых низкий порог чувствительности. Ведь для них любое, даже считающееся незначительным для обычных людей ощущение может стать поводом для паники, обморока и сердечного приступа. Поэтому врач, изначально зная психические особенности своего пациента, старается назначить ему процедуру с использованием анестетиков.
В случае если больному были назначены другие методы диагностики кишечника, такие как УЗИ или ирригоскопия, чтобы не проводить колоноскопию под наркозом из-за присутствия противопоказаний, но они были неинформативны, приходится назначать ФКС без наркоза. Опасение болевых ощущений — не повод отказываться от колоноскопии.
Возможные ощущения при процедуре
Чтобы проведение колоноскопии без наркоза прошло максимально благоприятно лучше быть готовым к возможным ощущениям. Для избегания травм или боли при вводе эндоскопа следует расслабиться позволить врачу ввести трубку в прямую кишку.
Болевые ощущения происходят от поступления в кишечник газа, который расправляет стенки для детального изучения их поверхности. Такие ощущения похожи на метеоризм и распирание, и быстро проходят после выведения газа. Степень распирания и боли зависит от тонуса кишечника – при расслабленном состоянии они незначительны или, вообще, отсутствуют. Иногда могут появляться боли при прохождении эндоскопа через изгибы толстой кишки.
Реальна ли колоноскопия без боли?
Даже если учесть все возможные болевые ощущения при обследовании кишечника при определенных обстоятельствах можно пройти эту процедуру абсолютно безболезненно не применяя методы обезболивания.
Для этого нужно совпадение следующих факторов:
- опыт эндоскописта, его умение провести процедуру с наименьшими неприятными ощущениями для пациента;
- наличие современной аппаратуры, обеспечивающей максимальный комфорт и высокую степень информативности;
- удачное сочетание физиологических особенностей обследуемого – строение толстой кишки, болевой порог и отсутствие патологий внутренних органов;
- полное взаимопонимание и согласованность действий диагноста и пациента избавят от дискомфорта при процедуре.

Правильно выбранная клиника и опытный врач – залог безболезненной колоноскопии
Именно из-за этих факторов необходимо внимательно отнестись к выбору клиники для проведения колоноскопии, чтобы использовать возможность пройти важную процедуру и без наркоза и абсолютно безболезненно.
Отзывы
Алексей, 52 года:
Проходил колоноскопию три дня назад. Перед процедурой принимал Эндофальк для очищения – на вкус непротивный. Выпил с утра чай и пошел в клинику. Зашел в кабинет, уложили на кушетку, и врач постепенно стал вводить зонд. Было совсем не больно, потом начал поступать воздух и появились ощущения, как обычные при скоплении газов в кишечнике. Я периодически говорил врачу, и он выводил воздух, затем дальше продвигал зонд, неприятные ощущения сразу проходили. Итак было минут 15-20. Потом процедура закончилась, и врач вывел воздух, но небольшое количество все же осталось – вышло естественным путем. Вот и все, а в обед я уже находился в нормальном состоянии на работе. Думаю, многое зависит от опыта врача в данной процедуре.
Виктория, 32 года:
Сегодня прошла наконец-то колоноскопию, долго не решалась, все узнавала информацию – больно или не больно. Для очищения пила Фортранс, так как клизмами сказали очиститься очень сложно. Слышала, что если плохо очистить кишечник, то может быть больно. Мне все советовали пройти без обезболивания, и я согласилась. Думаю, что правильно, когда из-за воздуха начинало болеть, я говорила и медсестра выпускала часть его, надавливая на мой живот. Не знаю как кому, но я считаю, что это далеко не самая страшная и болезненная процедура и думаю, что следующий раз тоже не буду прибегать к помощи анестезии.
Сергей, 31 год:
Добрый день, хочу поделиться своими впечатлениями. Сегодня прошел «страшное» обследование колоноскопию, теперь лежу довольный собой. Как оказалось, самое страшное – это чистка. Часов восемь я просидел в маленькой комнате на «белом друге», только выйду, сразу позывы, наутро тоже думал, что и до клиники не смогу доехать. Но как-то получилось, приехал, врач сказал, что ничего страшного – лишнюю жидкость они откачают при процедуре и началось. Делал я без наркоза – иногда был дискомфорт, иногда даже вскрикнул пару раз, но если оценить по десятибалльной шкале, то поставил бы не более 6, зато полностью проверенные кишки, и не надо гадать, есть болезнь или нет. 20 минут неприятностей и готово!
Мила, 38 лет:
Долго собиралась, но никак не могла решить, с наркозом или без. Потом сказала сама себе, будет больно, откажусь прямо на месте. Но прошло все идеально! Я даже не ожидала – смазали анус и что-то ввели, я думала, что сначала вводится воздух, а потом уже трубку, а оказалось, они уже полкишечника осмотрели. Немного было неприятно на поворотах, но врач надавливала, и боль проходила. И еще сказала, что если будет больно, чтобы я сказала – тогда она найдет другой способ, но болей не было до самого конца процедуры. Даже не было особо и потом ощущений от воздуха, как все пишут. Хорошо, что согласилась без наркоза, целых 10 тысяч сэкономила.
Общие сведения
Что такое колоноскопия?
Это медицинская процедура, которая позволяет изучить состояние толстой и прямой кишки с помощью специального инструмента – колоноскопа, который представляет из себя гибкую трубку с видеокамерой на конце.
Проводится для диагностики различных заболеваний толстой кишки, таких как полипы, опухоли, воспалительные заболевания (колит), язвы и другие. Процедура также может использоваться для контроля за состоянием пациента после операции или лечения.
За время сеанса врач может взять образцы тканей для биопсии или удалить полипы. Методика рекомендована пациентам, у которых присутствуют симптомы, указывающие на заболевания толстой кишки, такие как кровь в кале, изменения в стуле, боли в животе или ухудшение общего состояния здоровья.
Также процедура показана людям с высоким риском развития рака толстой кишки, пациентам старше 50 лет, со случаями рака в семейном анамнезе или с полипами.
Колоноскопия — безопасная процедура и один из наиболее эффективных способов обследования кишечника, но она может вызывать неприятные ощущения. Чтобы снизить дискомфорт, назначаются седативные препараты для уменьшения боли и неприятных ощущений во время процедуры.
В целом, колоноскопия является важной и информативной методикой для диагностики и лечения заболеваний толстого кишечника. Перед тем, как идти на сеанс, рекомендуется обсудить возможность проведения процедуры с врачом, если у пациента есть соответствующие симптомы или риски.
Кто находится в группе риска?
В качестве превентивной диагностики болезней толстого кишечника, фиброколоноскопия проводится людям, находящимся в группе риска. Это пациенты:
- Старше 50 лет. Риск заболевания толстой кишки увеличивается с возрастом, поэтому обнаружить изменения на ранних стадиях можно с помощью эндоскопии кишечника.
- С предшествующими случаями рака толстой кишки в семье. Если у родственников первой линии (родители, братья, сестры) был рак толстой кишки, то риск заболевания увеличивается.
- С полипами в толстой кишке. Полипы – небольшие новообразования на стенках толстой кишки, которые имеют склонность к доброкачественному или злокачественному перерождению.
- Страдающие воспалительными заболеваниями кишечника, такими как язвенный колит или болезнь Крона.
- Курильщики и те, кто злоупотребляют алкоголем. Курение и употребление алкоголя в несколько раз увеличивают риск развития рака толстой кишки.
- С избыточным весом или сидячим образом жизни. Эти факторы могут увеличить риск заболевания толстой кишки.
Если пациент находится в группе риска, рекомендуется обсудить возможность проведения фиброколоноскопии кишечника с врачом. Раннее выявление заболевания толстой кишки может улучшить прогноз и эффективность лечения.
Что это за процедура и какие результаты показывает?
Когда врач проводит процедуру толстокишечной эндоскопии, с помощью маленькой камеры, встроенной в трубку колоноскопа, ему видны стенки кишечника.
Толстый кишечник представляет из себя полую трубку длинной около 2-х метров. В нем происходит всасывание полезных веществ, витаминов, воды, аминокислот и важных электролитов. Кроме того, в толстом кишечнике обитают полезные бактерии, отвечающие за нормальное переваривание пищи, формирование иммунитета. Благодаря комплексной и слаженной работе всех систем ЖКТ, зависит состояние организма.
Толстая кишка разделена на несколько отделов, которые представлены слепой, ободочной и прямой кишкой. Слепая кишка отвечает за предотвращение оттока содержимого обратно в тонкий отдел. Ободочная отвечает за всасывание остатков жидкости и затвердение химуса. Через прямую кишку наружу выходят каловые массы.
Отличие колоноскопии от диагностической ректосигмоколоноскопии заключается в том, что в первом варианте врач оценивает состояние слизистой оболочек всех отделов толстой кишки. В норме, оцениваются следующие показатели:
- цвет слизистой;
- блеск поверхности стенок;
- структура поверхности слизистой;
- характер сосудистого рисунка;
- наличие наложений на слизистую.
В нормальном состоянии, цвет слизистой представлен бледно-бежевой или бледно-розовой окраской. В результате воспалительного процесса оттенок может меняться. Кроме того, важное значение имеет блеск стенок кишки. В норме он должен отражать свет, не быть матовым.
Сама поверхность должна быть гладкой или иметь слегка исчерченный рисунок. Присутствие любых новообразований должно насторожить врача и может говорить о воспалительном процессе и патологических изменениях. Кроме слизистой и цвета внутренней поверхности кишечника, важен сосудистый рисунок.
При исследовании в полость подается расширяющий газ. Благодаря ему, в подслизистом пространстве выделяется сосудистый рисунок. Его отсутствие или чрезмерная выраженность также считается ненормальной.
Избыточное наличие слизи, примеси гноя, некротических образований дают врачу повод для более детального исследования пищеварительного тракта и назначения дополнительных анализов.
Больно или нет делать эндоскопическое исследование кишечника?
Многие пациенты боятся проходить диагностику с колоноскопом из-за возможных болезненных ощущений. Из-за множества противоречивых мнений, процедура обросла мифами и страхами. На самом деле все достаточно индивидуально и зависит от уровня болевого порога, врожденных особенностей строения кишечника.
Проведение колоноскопии под наркозом
В большинстве случаев, диагностические манипуляции не вызывают боль либо дискомфорт, поэтому проводятся без наркоза. В отдельных случаях возможна седация во сне под наркозом. Стоит отметить, что определенное неудобство может возникать из-за воздуха, который нагнетают в трубку для лучшей визуализации. Однако это не боль и процедура вполне легко переносится большинством пациентов.
Сколько длится по времени? В среднем, длительность сеанса – до 30-40 минут и зависит от показаний лечащего врача. Также, эндоскопию кишечника больно делать без наркоза пациентам, страдающим спаечной болезнью либо после операций. В таком случае, врач обязательно назначает наркоз.
Немаловажна и подготовка пациента к диагностике, которая позволит минимизировать дискомфорт и болевые ощущения. После прохождения процедуры, врач готовит заключение, которое выдается сразу же на руки пациенту.
Каких-либо ограничений по питанию после колоноскопии нет. Принимать пищу можно сразу же, но, если беспокоит вздутие живота, назначаются препараты от метеоризма, которые нормализуют состояние.
Как проверить кишечник без колоноскопии, альтернативные методики
Несмотря на то, что кишечная эндоскопия остается золотым стандартом в диагностике патологий кишечника, в том числе рака, не все пациенты соглашаются на нее. Существует альтернатива, которая позволяет провести обследование кишечника без колоноскопии.
К таким методикам относятся:
-
КТ-колонография
КТ-колонография — метод, при котором пациенту делается КТ-сканирование пищеварительной системы. Затем компьютер обрабатывает данные и создает трехмерную модель кишечника. Врач анализирует результаты, которые позволяют обнаружить полипы или другие изменения. Метод полностью безболезненный, но также требует подготовки и имеет высокую стоимость. Кроме того, в некоторых случаях назначается магниторезонансная томография или УЗИ. Что лучше проводить, МРТ кишечника или колоноскопию, необходимо уточнять у своего лечащего врача.
- Фекальный кальпротектин (тест на скрытую кровь) — простой лабораторный метод, помогает определить патологические состояния пищеварительного тракта. Исследование является неинвазивным, доступным по цене и высокочувствительным к воспалительным процессам. С помощью этой методики врач может отличить и выявить группу воспалительных заболеваний, таких как СРК (синдром раздраженного кишечника), язвенный колит, первые признаки онкологии.
-
Капсульная эндоскопия
Капсульная эндоскопия — метод отличается от других тем, что пациент проглатывает капсулу с камерой. Капсула проходит через желудок и кишечник, записывая детальное видео в высоком разрешении. Далее, врач оценивает материал, чтобы обнаружить изменения в кишечнике.
- Ирригоскопия – процедура, которая заключается во введении в кишечник специального вещества – контраста на основе бария. Затем, с помощью рентгенологического аппарата делаются снимки в нескольких проекциях. С помощью ирригоскопии можно точно установить патологические участки, оценить перистальтику, наличие дивертикулов и других заболеваний. Во время исследования пациент не ощущает дискомфорт или другие неудобства. К сожалению, как и другие методики, ирригоскопия имеет свои недостатки. Главный – слабая информативность, а также вероятность получения ложных данных. Поэтому, чтобы выбрать подходящий вариант и где его сделать, необходимо обсудить диагностику с врачом.
Ректороманоскопия и колоноскопия – в чем разница и что лучше?
Ректороманоскопия
Для диагностики патологических состояний пищеварительной системы применяются различные методы диагностики. Например, более сложные и длительные по времени – лабораторные исследования, КТ, МРТ.
Более доступны по времени – эндоскопические методы, которые очень похожи между собой, поэтому многие пациенты их путают. Рассмотрим два популярных исследования колоноскопию и ректороманоскопию и узнаем в чем их отличие.
Колоноскопия подразумевает осмотр толстого кишечника при помощи колоноскопа, состоящего из камеры и световода. С их помощью врач получает изображение на экране в реальном времени. Дополнительно, колоноскоп позволяет взять биопсию для дальнейшего исследования и удалять полипы.
Ректороманоскопия – методика, позволяющая исследовать кишечник с помощью ректороманоскопа. Внутри прибора также установлен световод и устройство для подачи воздуха. Газ подается через трубку и расширяет кишку для лучшей визуализации.
В чем разница между процедурами? На первый взгляд методики абсолютно одинаковые и имеют тот же набор инструментов. Но ректороманоскоп применяется для проверки только ограниченной протяженности кишечника, а именно – прямой кишки, а также дистальных отделов сигмовидной. В то время, как колоноскоп захватывает весь толстый кишечник.
Показания к проведению колоноскопии кишечника
Пищеварительная система человека – единый механизм, который выполняет множество функций, среди которых – переваривание пищи, всасывание полезных веществ, выведение продуктов распада. Поэтому, любой дисбаланс в организме отражается на кишечнике.
Чтобы вовремя выявить патологии на раннем этапе и назначить адекватное лечение, важна своевременная диагностика. Показаниями к проведению колоноскопии являются:
- частые расстройства кишечника (запор, понос);
- хронические боли в кишечном тракте;
- выделения в виде крови, слизи, гноя;
- примеси крови в кале;
- скачки веса, потеря или резкий набор;
- хронический метеоризм;
- подготовка к оперативному вмешательству;
- подозрение на опухоли и другие новообразования.
Кроме того, обследование должно проводится всем людям старше 50 лет для раннего определения новообразований кишечника.
Противопоказания
Исследование не проводится при:
- остром период инфаркта миокарда и сердечно-сосудистой недостаточности;
- после ишемического инсульта;
- острых инфекциях в кишечнике;
- острой форме дивертикулита;
- аневризме аорты;
- асците;
- язвенном колите в остром периоде;
- расстройствах психики;
- парапроктите.
Можно ли делать колоноскопию при месячных?
Такой вопрос задают женщины, которые переживают, повлияет ли процедура на менструальный цикл и репродуктивную систему в целом. Беспокоиться не о чем, так как колоноскопия без проблем проводится при месячных.
Влагалище не участвует в процедуре обследования, так как колоноскоп вводится через анальное отверстие. Кроме того, даже при сильном менструальном кровотечении, диагностическая ценность колоноскопии не станет меньше. Для лучшего удобства пациента можно приобрести специальные трусы для колоноскопии.
Поэтому, врачи рекомендуют не бояться прохождения диагностики в период менструального цикла, а также при геморрое. Более того, геморрой является одним из показаний к колоноскопии, так как врач с помощью исследования может оценить узлы и причину их появления.
Показана ли колоноскопия при беременности?
Если нет серьезных показаний, такое обследование проводится редко. Это связано с тем, что при беременности запрещено использование многих препаратов, в том числе тех, которые оказывают седативное действие.
Подготовка к колоноскопии кишечника
Рассмотрим подробный алгоритм подготовки пациента к процедуре колоноскопии кишечника. Перед тем как обследовать больного, врач дает рекомендации по очистке кишечника перед колоноскопией для того, чтобы получить максимально достоверные результаты.
В первую очередь, соблюдается бесшлаковая диета перед колоноскопией, которая подразумевает исключение из рациона набора определенных продуктов.
Что можно кушать перед инструментальной диагностикой? Рекомендуются нежирные сорта мяса, рыбы, паровые овощи.
Далее, пациенту важно:
- прекратить на время прием определенных препаратов (против диареи, содержащих железо);
- пить больше жидкости;
- исключить алкоголь и табакокурение.
Как правильно подготовиться к колоноскопии в домашних условиях?
Предварительная подготовка включает в себя прием слабительных препаратов, растворов или очищающая клизма. К самым популярным средствам перед процедурой колоноскопии относится Фортранс.
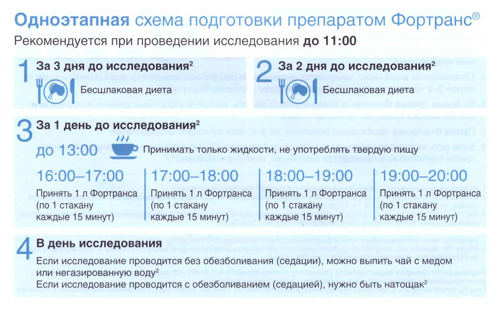
В основе препарата — действующее вещество макрогол, который гарантирует быстрое и мягкое очищение кишечника от каловых масс. В составе также содержатся электролиты, благодаря которым сохраняется внутренний баланс. Перед использованием средства, необходимо проконсультироваться с врачом.
Как пить Фортранс перед колоноскопией? Для того, чтобы узнать, как правильно принимать Фортранс, необходимо обратиться к инструкции по применению, там указаны дозировки по весу и количеству вещества. Также, можно воспользоваться аналогами Фортранса, например Лаваколом.
Если процедура назначена утром, подготовка к колоноскопии Фортрансом проводится накануне днем, чтобы лекарство успело подействовать.

Помимо перечисленных, можно осуществить также подготовку Дюфалаком или Флит Фосфо-содой. Они позволяют эффективно и мягко убрать каловые массы и очистить кишечник перед эндоскопией.
Как делают колоноскопию кишечника
Исследование проводят в специально оборудованном помещении – кабинете эндоскопии. При высоком болевом пороге, анальное отверстие обрабатывают анестетиком либо исследование проводится под седацией.
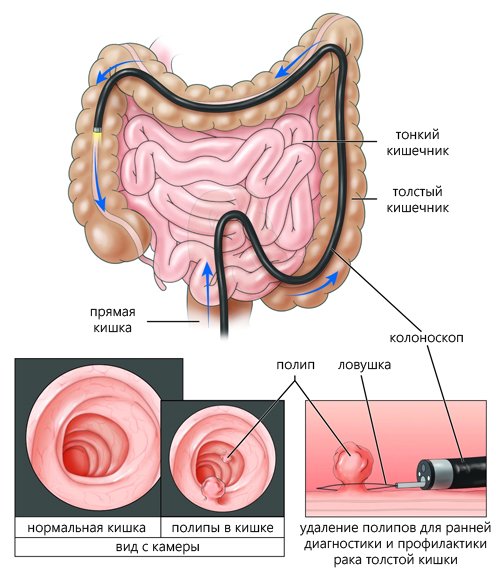
Процедура колоноскопии с удалением полипов
Как проходит сеанс? Предварительно, пациент освобождается от одежды и укладывается на манипуляционный стол на левый бок. Врач вводит в анус колоноскоп и по мере движения, накачивается воздух, чтобы расширить кишечную полость.
Все движения должны быть аккуратными и неторопливыми. По мере продвижения возможно ощущение дискомфорта и распирания живота. Это нормальная реакция, которая не опасна для здоровья. При необходимости, производится забор биоматериала для дальнейшего анализа.
Подробное видео процедуры можно посмотреть по ссылке:
После завершения исследований, газ из кишечника откачивается. По времени, фиброколоноскопия продолжается около 30-40 минут. В отдельных случаях, время может быть увеличено до часа.
Что можно есть после толстокишечной эндоскопии?
Рекомендуется нежирное мясо и рыба, вареные яйца, легкие бульоны, зеленый чай.
Возможные осложнения
Достаточно часто, после диагностики некоторые пациенты продолжают испытывать дискомфорт и неприятные ощущения.
Что делать если болит живот после колоноскопии?
Некоторые пациенты жалуются на боли и появление вздутия после исследования кишечника. Это может быть связано с газообразованием или неправильной подготовкой. Если дискомфорт сохраняется дольше 3-4 суток – это повод для обращения к врачу.
В норме, эти ощущения проходят за несколько дней. Важно соблюдать щадящее питание после колоноскопии, чтобы быстрее восстановиться.
Отзывы о колоноскопии кишечника
В сети достаточно много отзывов пациентов о колоноскопии под наркозом и без наркоза:
- «… Долго не хотела проходить исследование, боялась, что будет больно, но врачи заверили, что можно не беспокоиться. Предварительно очистила кишечник с помощью Фортранс, а на следующий день пошла на диагностику. Долго читала на форуме, какую диету лучше соблюдать перед фиброколоноскопией, многие пациенты рекомендовали отказаться в меню от жирных продуктов и алкоголя. В итоге, все прошло достаточно комфортно и без сильной боли»;
- «… Недавно делал эндоскопическое исследование кишечника. Пришлось пойти на диагностику, так как несколько месяцев мучали боли в животе. Врач порекомендовал заранее слабительное средство для очищения кишечника Флит Фосфо-содой, чтобы избавиться от каловых масс. На весь сеанс ушло не более 30 минут, после чего получил на руки заключение».
Цена колоноскопии кишечника
В России стоимость колоноскопии кишечника под наркозом или без него может отличаться в зависимости от региона. Цена в СПб начинается от 4500 рублей, а цена в Москве от 5000 рублей.
Качественное исследование кишечника на патологические новообразования можно пройти в Институте колоноскопии и проктологии, цена под наркозом начинается от 5500 рублей. В качестве альтернативы можно выбрать капсульную эндоскопию.
Фиброколоноскопия входит в обязательный перечень мероприятий для всех пациентов старше 45 лет, поэтому ее можно пройти бесплатно по направлению. Узнать, где пройти исследование можно позвонив по телефону клиники, к которой вы прикреплены.
Цены в клиниках
Список источников
- Белоус Т.А. Патоморфология предраковых состояний толстой кишки // Российский журнал гастроэнтерологии, гепатологии, колопроктологии.- 2002.- № 4.
- Кирьянов И.В. Диагностическая и оперативная колоноскопия при организации амбулаторно-поликлинической помощи // Автореф. дисс. доктора мед. наук.- Москва.- 2004.
- Молостова В.В., Денисова И.А., Юргель В.В. Копрологическое исследование в норме и патологии: учебно-методическое пособие / Под ред. З.Ш. Голевцовой. – Омск: Изд-во ОмГМА, 2008.
- Ранняя диагностика онкологических заболеваний // под ред. акад. РАМН проф. Чиссова В.И., д.м.н. Старинского В.В., д.м.н. Сотниковой E.H.- М.- 1994.
- Ройтберг Г.Е., Струтынский А.В. Внутренние болезни. Лабораторная и инструментальная диагностика: учебник. – Москва: Изд-во МЕДпресс-информ, 2013.
Полный текст статьи:
Что это?
Колоноскопия — это инвазивное обследование толстой кишки по средством гибкого эндоскопа.
Процедура подразумевает под собой использование эндоскопического оборудования, представляющее собой специализированный гибкогий зонд оснащенного камерой высокого разрешения и управляемой изгибаемой частью. Аппарат вводится через анальное отверстие, постепенно продвигаясь по всей длине толстой кишки. Изображение транслируется на экране в режиме реального времени, благодаря чему врач может оценить состояние стенок кишки и ее слизистой оболочки, с целью выявить любые отклонения от нормы: новообразования, воспаления, эрозии, язвы и многое другое.
По экстренным показаниям позволяет исключить кровотечения и\или подтвердить непроходимость, инородные тела и др. Обследование кишечника на современном уровне редко обходится без колоноскопии. Только эта методика обладает высокой информативностью, безопасностью и позволяет врачу через «рабочий канал» колоноскопа выполнять забор материала на биопсию (фрагменты слизистой для гистологического и иного исследования). При необходимости и наличии условий, а также информирорванного согласия пациента, колоноскопия может из диагностической стать лечебной — когда эндоскопист выполняет операции через гибкий колоноскоп.
Последние годы отмечается тенденция к увеличению количетсва колоноскопий под седацией\наркозом\во сне. Несмотря на отсутствие какого-либо вреда для здоровья пациента, многие пациенты предпочитают «не присутствовать на исследовании» из-за страха болевых ощущений. Чаще всего этот страх перед исследованием связан с чужим негативным опытом прохождения колоноскопии, которым поделились «добродушные» соседи по палате, родственники или пациенты в интернете, поэтому было очень важно попасть к опытному «рукастому» эндоскописту. Страх этот передается из поколения в поколение, хотя уже и врачи работают на другом уровне и аппаратура усовершенствована (современные эндоскопы имеют высоке разрешение, малый диаметр, повышенную гибкость, HD и выше изображение, в новые модели внедряется ИИ).
Да, но от врача зависит только 50%, остальные 50% это подготовка и состояние Вашего организма: спайки после операций\инфекций, объем живота, наличие воспалений, а также индивидуальная чувствительность. Болевые ощущения при колоноскопии связаны с прохождением эндоскопом петель кишки «тянет» и естественными сокращениями кишки, когда кишечник пытается сдавить\переместить воздух или СО2 из просвета, который вводится для расправления просвета кишки. Обычно дискомфорта и болезненность есть на этапе прохождения «от ануса до терминального отдела тонкой кишки» (да-да, правильная колоноскопия заканчивается именно в тонкой кишке), но ее нет во время самого осмотра или при выполнении лечебных манипуляций (который проводится на обратном пути).
В современной медицинской практике используется 3 основных вида анестезии:
- Колоноскопия кишечника без наркоза, Местная анестезия. Анальная зона и кончик колоноскопа смазывается анестетиком, который устраняет неприятные ощущения после введения аппарата. Однако его действие неэффективно во время нагнетания внутрь воздуха, так как действует локально и только на первых этапах осмотра.
- Колоноскопия во сне. В этом случае применяется «седация». Пациенту внутривенно вводится седативное лекарственное вещество со снотворным эффектом, при активации которого у него притупляется болевая чувствительность и пациент спит, дышит самостоятельно. Применяется в большинстве случаев, даже детям до 12 лет
- Общее обезболивание, общая анестезия или наркоз. Этот способ используется в условиях операционной. Врач-анестезиолог подбирает состав и дозировку препаратов, после введения которых у пациента отключается сознание, рефлексы и др.. Длительность этого состояния превышает продолжительность выполнения эндоскопии. Как правило, данный метод для проведения колоноскопии назначается очень ограниченную кругу лицам по четким показаниям.
Делают ли колоноскопию без наркоза?
Да, конечно. В большинстве случаев плановая и амбулаторная колоноскопия назначается без седации\наркоза. Количество амбулаторных центров, где применяется колоноскопия без наркоза\седации в десятки (если не в сотни) раз превышает количество центров, где есть такая опция. У Вас всегда есть лечащий врач (тот кто назначает колоноскопию) — с ним необходимо обсудить все возникшие у Вас вопросы. У него же можно узнать, как пройти колоноскопию без наркоза и что для этого потребуется, а самое главное — как правильно подготовится к колоноскопии. (также читайте как правильно подготовится к гастроскопии )
Больно ли?
Многие пациенты не знают, как проводится колоноскопия без наркоза и что они будут испытывать на момент обследования. Ответить однозначно на этот вопрос практически невозможно. Это связано с тем, что каждый человек обладает индивидуальным порогом чувствительности. Для некоторых лиц это исследование может пройти вообще без неприятных ощущений (обычно хорошо переносят колоноскопию женщины старше 45 лет, чуть полного или полного телосложения), реже манипуляция сопряжена с терпимым дискомфортом, а кто-то испытывает выраженную болезненность, из-за которой дальнейшее исследование без изменения положения тела пациента и тактики прохождения врача невозможны — тут выходит вперед мастерство врача-эндоскописта. Крайне редко, чаще из-за спаечного процесса или патологии не удается пройти — тогда есть прямые показания для прохождения колоноскопии под седацией\наркозом (к сожалению, чаще всего это будет уже в другой день т.к.. необходимо предоставить большое количество обследований и анализы для консультации у анестезиолога. Как правило, вопрос об анестезии решается лечащим врачом, а вид седации\наркоза при осмотре\консультации анестезиологом.
Как делают колоноскопию без наркоза?
Отказ от использования медикаментозного сна не влияет на последовательность выполнения этой медицинской манипуляции. Предварительно исследуемому потребуется очистить кишечник при помощи клизмы или слабительных препаратов. За несколько дней до обследования рекомендуется придерживаться диеты, ограничить потребление красящих продуктов питания и некоторых лекарств (например, активированный уголь). В день исследования не нужно завтракать. Также стоит снять контактные линзы и зубные протезы (при их наличии).
Так как проводится колоноскопия без наркоза в стандартной последовательности, то её основными этапами являются:
- Снять одежду и лечь на кушетку (на левый бок, колени подтянуть к животу).
- Нанесение местного анестетика (при желании).
- Смазывание эндоскопа специальным маслом, обеспечивающим лучшую проходимость.
- Введение оборудования, транслирующего картинку на монитор, в задний проход.
- Осмотр анатомических структур, биопсия или эндоскопическое лечение.
- Извлечение трубки.
