Периоральный дерматит
Также:
розацеаподобный дерматит, светочувствительный дерматит, стероидиндуцированный дерматит, светочувствительный себороид
Версия: Клинические рекомендации РФ 2024 (Россия)
Категории МКБ:
Периоральный дерматит (L71.0)
Разделы медицины:
Дерматовенерология, Дерматокосметология, Дерматология детская
Общая информация
Краткое описание
Разработчик клинических рекомендаций:
Общероссийская общественная организация «Российское общество дерматовенерологов и косметологов»
Приказ № 2/2024-КР от 09.02.2024
Одобрено на заседании научно-практического совета Министерства здравоохранения Российской Федерации (протокол № 29) от 27.12.2023
Клинические рекомендации
Периоральный дерматит
Возрастная группа: Дети/ взрослые
Год утверждения: 2024
Пересмотр не позднее: 2026
Дата размещения: 11.03.2024
ID: 781
Определение заболевания или состояния (группы заболеваний или состояний)
Периоральный дерматит (син.: розацеаподобный дерматит, светочувствительный дерматит, стероидиндуцированный дерматит, светочувствительный себороид) – это хроническое, рецидивирующее заболевание кожи лица, проявляющееся эритематозно-папулезными, папуло-везикулезными, реже папуло-пустулезными высыпаниями преимущественно в периоральной области [1, 2, 44].
Особенности кодирования заболевания или состояния (группы заболеваний или состояний) по Международной статистической классификации болезней и проблем, связанных со здоровьем
Шифр по Международной классификации болезней МКБ-10 – L71.0 Периоральный дерматит
Классификация
Классификация заболевания или состояния (группы заболеваний или состояний)
Общепринятая классификация периорального дерматита отсутствует.
Этиология и патогенез
Этиология и патогенез заболевания или состояния (группы заболеваний или состояний)
Развитию периорального дерматита способствует наличие следующих факторов:
— Продолжительное использование кортикостероидов (наружно или системно) и лекарственных препаратов, их содержащих [2,5-7];
— клещи рода Demodex [8,9];
— инфекционные агенты: дрожжеподобные грибы рода Candida [6], облигатные анаэробные бактерии [2,10,11];
— использование косметических препаратов (увлажняющие, очищающие, солнцезащитные средства), обладающих окклюзивным эффектом [12–14];
— использование фторсодержащих зубных паст [15–18];
— ультрафиолетовое облучение [2, 19].
Фоном для развития периорального дерматита могут являться: прием контрацептивных препаратов, беременность, нарушение барьерной функции кожи, в том числе у больных атопическим дерматитом, использующих кортикостероиды для местного применения [8, 15, 20, 21].
Эпидемиология
Эпидемиология заболевания или состояния (группы заболеваний или состояний)
Распространенность периорального дерматита среди населения составляет 0,5–1%, преимущественно им страдают женщины в возрасте 15–45 лет. Периоральный дерматит может наблюдаться в детском возрасте, пик заболеваемости приходится на пубертатный период, заболевание чаще наблюдается у мальчиков [3]. Около 2% пациентов, обратившихся к врачу-дерматовенерологу, страдают пероральным дерматитом. Люди со светлой кожей болеют чаще [4].
Клиническая картина
Cимптомы, течение
Клиническая картина заболевания или состояния (группы заболеваний или состояний)
В зависимости от выраженности клинических проявлений различают легкую, среднюю и тяжелую степени тяжести периорального дерматита. К тяжелому периоральному дерматиту относят гранулематозный периоральный дерматит [22, 44].
Для определения степени тяжести периорального дерматита разработан индекс PODSI, основанный на оценке степени выраженности клинических проявлений таких как эритема, папулы и шелушение (Приложение Г1).
Заболевание характеризуется эритемой разной степени выраженности с четкими границами, а также полусферическими, нефолликулярными, розовато-красными папулами, папуловезикулами, реже папулопустулами, размером 1–2 мм в диаметре, которые локализуются в периоральной, периорбитальной областях, в носогубных складках, а также могут распространяться на кожу подбородка и щек. Характерным признаком периорального дерматита является свободная от высыпаний бледная кожа в виде узкого ободка вокруг красной каймы губ [22].
При гранулематозной форме периорального дерматита наблюдаются красно-коричневые, реже цвета нормальной кожи папулы, которые могут локализоваться не только на типичных для заболевания участках, но и на коже шеи, туловища и конечностей. При витропрессии выявляют положительноый симптом «яблочного желе» [24].
Диагностика
Диагностика заболевания или состояния (группы заболеваний или состояний) медицинские показания и противопоказания к применению методов диагностики
Диагностика периорального дерматита основывается на осмотре врача-дерамтовенеролога, анализе данных анамнеза и клинической картины. В качестве критериев установления диагноза используют данные анамнеза и характерной клинической картины.
-
Рекомендуется подтверждение диагноза на основании клинической картины, осмотра врача-дерматовенеролога [58].
Уровень убедительности рекомендаций — C (уровень достоверности доказательств –5)
Жалобы и анамнез
Типичными жалобами пациентов с периоральным дерматитом являются ощущение жжения, болезненности, а также стянутости и напряжения кожи в области поражения. Зуд возможен, но не характерен [25,57].
Физикальное обследование
Объективные клинические проявления периорального дерматита, выявляемые при физикальном обследовании, описаны в разделе «Клиническая картина».
Лабораторные диагностические исследования
Для диагностики периорального дерматита дополнительные лабораторные исследования не показаны.
-
Не рекомендуется применять Микроскопическое исследование соскоба с кожи на клещей с целью обнаружения Demodex spp. и микроорганизамов и посев содержимого пустул для диагностики [25].
Уровень убедительности рекомендаций — C (уровень достоверности доказательств –5)
Инструментальные диагностические исследования
Иные диагностические исследования
Лечение
Лечение, включая медикаментозную и немедикаментозную терапии, диетотерапию, обезболивание, медицинские показания и противопоказания к применению методов лечения
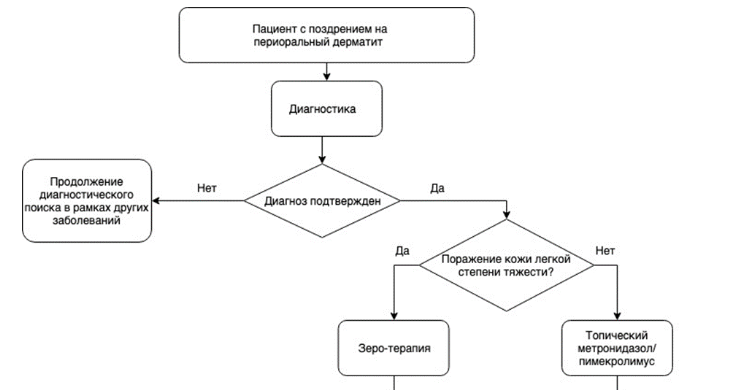
Выбор препарата и метода лечения периорального дерматита зависит от степени тяжести и стадии заболевания. На период лечения, независимо от выбранного метода терапии, прекращают использование очищающих и увлажняющих косметических средств, декоративной косметики, фторированных зубных паст, а так же наружных и системных препаратов, содержащих Кортикостероиды или D07 Кортикостероиды, применяемые в дерматологии (при отмене системных препаратов, содержащих Кортикостероиды системного действия, необходимо учитывать показания, по которым препараты были назначены, пациенту следует рекомендовать консультацию врача их назначившего по вопросу возможной отмены препарата) [1, 11, 14, 27, 28].
1. Консервативное лечение
Применяют «нулевую» (или «зеро-терапия»), наружную и системную терапию периорального дерматита.
«Нулевая» терапия
-
Рекомендуется при легкой степени тяжести периорального дерматита бывает достаточно «нулевой» терапии, которая заключается в отмене всех наружных, в том числе косметических средств, в особенности препаратов, содержащих кортикостероиды. Улучшение наступает в среднем в течение 2 недель [1, 11, 26, 29–31].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 3)
Комментарии: В случае неэффективности «нулевой» терапии назначают лекарственную терапию. Наружная терапия назначается при легкой и средней степени тяжести заболевания, используется в качестве монотерапии, а при тяжелом периоральном дерматите может назначаться в комбинации с системной терапией (см. Приложение Б).
Наружная терапия
-
Рекомендуется для наружной терапии периорального дерматита в случае неэффективности «нулевой» терапии:
#метронидазол 0,75-1% гель, крем, 2 раза в день наружно в течение 8 недель [32, 50, 51].
Уровень убедительности рекомендаций — С (уровень достоверности доказательств 5)
или
#азелаиновая кислота 20% крем, 2 раза в день наружно в течение 2–6 недель [33, 34].
Уровень убедительности рекомендаций — C (уровень достоверности доказательств 4)
или
#пимекролимус ** 1% крем, 2 раза в день наружно в течение 4 недель [18, 23, 35,52].
Уровень убедительности рекомендаций — В (уровень достоверности доказательств 2)
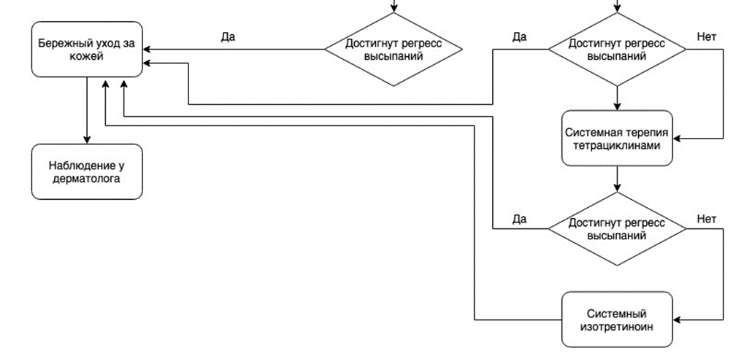
Системная терапия назначается при тяжелых формах заболевания, а также при неэффективности наружной терапии.
-
Рекомендуется пациентам с тяжелыми формами заболевания и при неэффективности наружной терапии следующая системная терапия:
#тетрациклин 250–500 мг 2 раза в день перорально в течение 4–8 недель [29, 32, 33, 36, 37, 52, 53, 54, 55, 56].
Уровень убедительности рекомендаций — С (уровень достоверности доказательств 5)
Комментарий: Назначается пациентам старше 8 лет.
или
#доксициклин** 100-200 мг в сутки перорально в течение 4-8 недель [37, 45, 46].
Уровень убедительности рекомендаций — С (уровень достоверности доказательств 5)
Комментарий: Назначается пациентам старше 8 лет.
-
Рекомендуется при непереносимости тетрациклинов, беременным, детям в возрасте младше 8 лет и при гранулематозной форме периорального дерматита у детей:
#эритромицин 250 мг 2 раза в день перорально в течение от 1 до 3–4 месяцев [38–40,54].
Уровень убедительности рекомендаций — С (уровень достоверности доказательств 5)
Тактика при отсутствии эффекта от лечения
-
Рекомендуется при неэффективности антибактериальной терапии взрослым назначать #изотретиноин 0,1–0,5 мг на кг массы тела перорально 1 раз в сутки в течение 6–20 недель [41–43, 49, 50, 56].
Уровень убедительности рекомендаций — С (уровень достоверности доказательств 5)
2. Хирургическое лечение
Не применяется.
3. Иное лечение
Диетотерапия не показана.
Обезболивание не проводится.
Медицинская реабилитация
Медицинская реабилитация и санаторно-курортное лечение, медицинские показания и противопоказания к применению методов медицинской реабилитации, в том числе основанных на использовании природных лечебных факторов
Госпитализация
Организация оказания медицинской помощи
Показаний для госпитализации в медицинскую организацию нет.
Медицинская помощь оказывается в рамках первичной специализированной медико-санитарной помощи врачами-дерматовенерологами в амбулаторных условиях.
Профилактика
Профилактика и диспансерное наблюдение, медицинские показания и противопоказания к применению методов профилактики
Профилактика развития заболевания заключается в следующем:
— ограничение использования препаратов, содержащих кортикостероиды;
— ограничение использования косметических средств.
Диспансерное наблюдение не проводится.
Информация
Источники и литература
-
Клинические рекомендации Российского общества дерматовенерологов и косметологов
- Адаскевич В.П. Акне вульгарные и розовые. М.: Медицинская книга; Н. Новгород: Изд-во НГМА, 2003.
Потекаев Н.Н., Аравийская Е.Р., Соколовский Е.В. и др. Акне и розацеа. М.-СПб.: БИНОМ, 2007.
Zeba H.H. Perioral dermatitis: an update. Int J Dermatol 2003; 42: 515–517.
Dirschka T. Periorale Dermatitis. Ruhr- Universität. Bochum, 2004.
Lipozencic J, Ljubojevic S. Perioral dermatitis. Clin Dermatol 2011; 29 (2):157–161.
Bradford L.G., Montes L.F. Perioral dermatitis and Candida albicans. Arch Dermatol 1972;105 (6): 892–895.
Takiwaki H., Tsuda H., Arase S., Takeichi H. Differences between intrafollicular microorganism profiles in perioral and seborrhoeic dermatitis. Clin Exp Dermatol 2003; 28 (5): 531–534.
Hafeez Z.H. Perioral dermatitis: an update. Int J Dermatol 2003; 42: 514–517.
Hsu C.K., Hsu M.M., Lee J.Y. Demodicosis: a clinicopathological study. J Am Acad Dermatol 2009; 60 (3): 453–462.
Berardi P., Benvenuti S., Genga A., Cecchini F. Demonstration of fusobacteria in eruptions of perioral dermatitis using the tape stripping toluidine blue (TSTB) method. J Eur Acad Dermatol Venereol 1994; 3: 495–499.
Олисова О.Ю., Громова С.А. Периорбитальный дерматит. Рус.мед.журн. 2003; 11 (17): 972–975.
Clementson B., Smidt A.C. Periorificial dermatitis due to systemic corticosteroids in children: report of two cases. Pediatr Dermatol. 2012; 29 (3): 331–332.
Abele D.C. ‘Moisturizers’ and perioral dermatitis. Arch Dermatol. 1977; 113 (1): 110.
Malik R., Quirk C.J. Topical applications and perioral dermatitis. Australas J Dermatol 2000; 41 (1): 34–38.
Dirschka T., Szliska C., Jackowski J., Tronnier H. Impaired skin barrier and atopic diathesis in perioral dermatitis. J Dtsch Dermatol Ges 2003; 1 (3): 199–203.
Guarneri F., Marini H. An unusual case of perioral dermatitis: possible pathogenic role of neurogenic inflammation. J Eur Acad Dermatol Venereol 2007; 21 (3): 410–412.
Wollenberg A., Oppel T.. Scoring of skin lesions with the Perioral Dermatitis Severity Index (PODSI). Acta Derm Venereol 2006; 86: 254–255.
Oppel T., Pavicic T., Kamann S. et al. Pimecrolimus cream (1 %) efficacy in perioral dermatitis – results of a randomized, double-blind, vehicle-controlled study in 40 patients. J Eur Acad Dermatol Venereol 2007; 21: 1175–1180.
Fritsch P., Pichler E., Linser I. Periorale Dermatitis Hauterzt 1989;40: 475–479.
Карелин О.Ю., Громова С.А. Периоральный дерматит: лечение азелаиновой кислотой. Клин. дерматол. и венерол. 2006; 3(86): 251–252.
Jansen T. Perioral dermatitis successfully treated with topical adapalene. J Eur Acad Dermatol Venereol. 2002;16(2):175–177.
Lebmann P. Periorale Dermatitis. In: Plewig G, Kaudewitz P, Sander CA (Hrsg) Fortscbritte der praktiscben Dermatologie und Venerologie. Bd 19. Berlin: Springer, 2005; s.515-517.
Schwarz T., Kreiselmaier I., Bieber T. et al. A randomized, double-blind, vehicle-controlled study of 1 % pimecrolimus cream in adult patients with perioral dermatitis. J Am Acad Dermatol 2008; 59: 34–40.
Tarm K., Creel N.B., Krivda S.J., Turiansky G.W. Granulomatous periorificial dermatitis. Cutis 2004; 73 (6): 399–402.
Tempark T., Shwayder T. A. Perioral dermatitis: a review of the condition with special attention to treatment options //American journal of clinical dermatology. – 2014. – Т. 15. – С. 101-113.
Weber K., Thurmayr R. Critical appraisal of reports on the treatment of perioral dermatitis. Dermatology 2005; 210: 300–307.
Mellette J.R., Aeling J.L., Nuss D.D. Letter: Fluoride tooth paste: a cause of perioral dermatitis. Arch Dermatol. 1976; 112 (5): 730–731.
Ferlito T.A. Tartar-control toothpaste and perioral dermatitis. J Clin Orthod. 1992; 26 (1): 43–44.
Weber K., Thurmayr R., Meisinger A. A topical erythromycin preparation and oral tetracycline for the treatment of perioral dermatitis: A placebocontrolled trial. J Dermatol Treat 1993; 4: 57–59.
Röckl H., Schubert E. Zur Therapie der sogenannten perioralen Dermatitis. Hautarzt 1971; 22: 527–531.
Schubert E., Beetz H.M., Röckl H. Über den Wert der Tetrazyklin-Therapie bei der perioralen Dermatitis. Hautarzt 1973; 24: 253.
Veien N.K., Munkvad J.M., Nielsen A.O. et al. Topical metronidazole in the treatment of perioral dermatitis. J Am Acad Dermatol 1991; 24: 258–260.
Jansen T. Azelaic acid as a new treatment for perioral dermatitis: results from an open study. Br J Dermatol 2004; 151: 933–934.
Jansen T, Grabbe S. Perioral dermatitis in childhood – Clinical features, etiopathogenesis and treatment with special reference to own experiences with the use of 20 % azelaic acid cream. Aktuelle Dermatologie 2007; 33: 180–183.
Rodriguez-Martin M., Saez-Rodriguez M., Carnerero-Rodriguez A. et al. Treatment of perioral dermatitis with topical pimecrolimus. J Am Acad Dermatol 2007; 56: 529–530.
Macdonald A., Feiwel M. Perioral dermatitis: aetiology and treatment with tetracycline. Br J Dermatol 1972; 87: 315–319.
Adams S.J., Davison A.M., Cunliffe W.J., Giles G.R. Perioral dermatitis in renal transplant recipients maintained on corticosteroids and immunosuppressive therapy. Br J Dermatol 1982; 106: 589–592.
Choi Y.L., Lee K.J., Cho H.J. et al. Case of childhood granulomatous periorificial dermatitis in a Korean boy treated by oral erythromycin. J Dermatol 2006; 33: 806–808.
Suh K. Y., Frieden I. J. Perioral dermatitis //Harper»s Textbook of Pediatric Dermatology. – 2011. – Т. 1. – С. 38.1-38.4.
Tolaymat L., Hall M.R. Perioral Dermatitis Treasure Island (FL): StatPearls Publishing; 2020 Jan
Brunner M., Megahed M., Hölzle E., Ruzicka T. Granulomatous perioral dermatitis in childhood. Treatment with isotretinoin. Akt. Dermatol 1995; 21: 60–62.
Nikkels A.F., Pierard G.E. Control of perimenstrual flares of perioral dermatitis by isotretinoin. J Dermatol Treat 2000; 11: 97–99.
Smith K.W. Perioral dermatitis with histopathologic features of granulomatous rosacea: successful treatment with isotretinoin. Cutis 1990; 46: 413–415.
Самцов А.В. Акне и акнеиформные дерматозы. Монография – М.: OOO «ЮТКОМ», 2009. – 208 с.: ил.
S.G. Vanderweil; N.A. Levin Perioral Dermatitis: It»s Not Every Rash that Occurs Around the Mouth // Dermatology Nursing. 2009;21(6):317-320, 353.
Tolaymat L., Hall M.R. Perioral Dermatitis Treasure Island (FL): StatPearls Publishing; 2020 Jan.
Mokos Z.B., Kummer A., Mosler E.L., Čeović R., Basta-Juzbašić A. Perioral dermatitis: still a therapeutic challenge // Acta Clin Croat 2015; 54:179-185
Thiboutot D. Periorificial Dermatitis (perioral dermatitis). Dermatology Advisor.
Lipozenčić J, Hadžavdić SL. Perioral dermatitis. Clin Dermatol. 2014;32(1):125-130.
Tempark T., Shwayder T. A. Perioral dermatitis: a review of the condition with special attention to treatment options //American journal of clinical dermatology. – 2014. – Т. 15. – С. 101-113.
Manders S. M., Lucky A. W. Perioral dermatitis in childhood //Journal of the American Academy of Dermatology. – 1992. – Т. 27. – №. 5. – С. 688-692. УДД 5 УУР С
Gray N. A. et al. Pharmacological interventions for periorificial (perioral) dermatitis in children and adults: a systematic review //Journal of the European Academy of Dermatology and Venereology. – 2022. – Т. 36. – №. 3. – С. 380-390.
Reichenberg J., Dahl M. V., Ofori A. O. Perioral (periorificial) dermatitis //UpToDate. Waltham: UpToDate. Accessed. – 2019. – Т. 24.
Tolaymat L., Hall M.R. Perioral Dermatitis Treasure Island (FL): StatPearls Publishing; 2020 Jan
Laude T. A., Salvemini J. N. Perioral dermatitis in children //Seminars in cutaneous medicine and surgery. – 1999. – Т. 18. – №. 3. – С. 206-209..
Searle T, Ali FR, Al-Niaimi F. Perioral dermatitis: Diagnosis, proposed etiologies, and management. J Cosmet Dermatol. 2021 Dec;20(12):3839-3848. doi: 10.1111/jocd.14060. Epub 2021 Mar 16. PMID: 33751778.
Plewig G. Periorale Dermatitis. In: Braun-Falco O., Wolff H.H., Burgdorf W.H., Landthaler M. eds. Dermatologie und Venerologie. Heidelberg: Springer, 2005: 907–909.
Адаскевич В.П., Меделенц Н.О. Диагностика периорального дерматита. Вестник ВГМУ. – 2019. – Том 18, №6. – С. 59-67.
- Адаскевич В.П. Акне вульгарные и розовые. М.: Медицинская книга; Н. Новгород: Изд-во НГМА, 2003.
Информация
Список сокращений
МКБ – Международная классификация болезней
PODSI – Рerioral Dermatitis Severity Index, индекс тяжести периорального дерматита
Термины и определения
Периоральный дерматит (син.: розацеаподобный дерматит, светочувствительный дерматит, стероидиндуцированный дерматит, светочувствительный себороид) – это хроническое, рецидивирующее заболевание кожи лица, проявляющееся эритематозно-папулезными, папуло-везикулезными, реже папуло-пустулезными высыпаниями преимущественно в периоральной области.
Критерии оценки качества медицинской помощи
|
№ |
Критерии качества |
Уровень убедительности рекомендаций |
Уровень достоверности доказательств |
|---|---|---|---|
|
1. |
Подтверждение диагноза на основании клинической картины, осмотра врача-дерматовенеролога |
С |
4 |
|
2. |
«Нулевая» или «зеро-терапия» при легком течении |
В |
2 |
|
3. |
Наружная терапия в случае неэффективности «нулевой» терапии |
B |
2 |
|
4. |
Системная терапия изотретиноином при неэффективности антибактериальной терапии |
С |
3 |
Приложение А1. Состав рабочей группы по разработке и пересмотру клинических рекомендаций
-
Кубанов Алексей Алексеевич — академик РАН, президент ООО «Российское общество дерматовенерологов и косметологов», директор ФГБУ «ГНЦДК» Минздрава России, г. Москва.
-
Аравийская Елена Александровна — доктор медицинских наук, профессор кафедры дерматовенерологии с клиникой ФГБОУ ВО «Первый Санкт-Петербургский государственный медицинский университет имени академика И.П. Павлова» Минздрава России, член Российского общества дерматовенерологов и косметологов, г. Санкт-Петербург.
-
Монахов Константин Николаевич – доктор медицинских наук., профессор кафедры дерматовенерологии с клиникой ФГБОУ ВО «Первый Санкт-Петербургский государственный медицинский университет имени академика И.П. Павлова» Минздрава России, член Российского общества дерматовенерологов и косметологов, г. Санкт-Петербург.
-
Чикин Вадим Викторович – доктор медицинских наук, старший научный сотрудник отдела дерматологии ФГБУ «ГНЦДК» Минздрава России, член Российского общества дерматовенерологов и косметологов, г. Москва.
-
Воронцова Анастасия Александровна — младший научный сотрудник отдела дерматологии ФГБУ «ГНЦДК» Минздрава России, член Российского общества дерматовенерологов и косметологов, г. Москва.
Конфликт интересов: Авторы заявляют об отсутствии конфликта интересов.
Приложение А2. Методология разработки клинических рекомендаций
Целевая аудитория данных клинических рекомендаций:
-
Врачи-специалисты: дерматовенерологи, косметологи.
-
Ординаторы и слушатели циклов повышения квалификации по указанной специальности.
Таблица 1. Шкала оценки уровней достоверности доказательств (УДД) для методов диагностики (диагностических вмешательств)
|
УДД |
Расшифровка |
|---|---|
|
1 |
Систематические обзоры исследований с контролем референсным методом или систематический обзор рандомизированных клинических исследований с применением мета-анализа |
|
2 |
Отдельные исследования с контролем референсным методом или отдельные рандомизированные клинические исследования и систематические обзоры исследований любого дизайна, за исключением рандомизированных клинических исследований, с применением мета-анализа |
|
3 |
Исследования без последовательного контроля референсным методом или исследования с референсным методом, не являющимся независимым от исследуемого метода или нерандомизированные сравнительные исследования, в том числе когортные исследования |
|
4 |
Несравнительные исследования, описание клинического случая |
|
5 |
Имеется лишь обоснование механизма действия или мнение экспертов |
Таблица 2. Шкала оценки уровней достоверности доказательств (УДД) для методов профилактики, лечения и реабилитации (профилактических, лечебных, реабилитационных вмешательств)
|
УДД |
Расшифровка |
|---|---|
|
1 |
Систематический обзор рандомизированных клинических исследований с применением мета-анализа |
|
2 |
Отдельные рандомизированные клинические исследования и систематические обзоры исследований любого дизайна, за исключением РКИ, с применением мета-анализа |
|
3 |
Нерандомизированные сравнительные исследования, в т.ч. когортные исследования |
|
4 |
Несравнительные исследования, описание клинического случая или серии случаев, исследования «случай-контроль» |
|
5 |
Имеется лишь обоснование механизма действия вмешательства (доклинические исследования) или мнение экспертов |
Таблица 3. Шкала оценки уровней убедительности рекомендаций (УУР) для методов профилактики, диагностики, лечения и реабилитации (профилактических, диагностических, лечебных, реабилитационных вмешательств)
|
УУР |
Расшифровка |
|---|---|
|
A |
Сильная рекомендация (все рассматриваемые критерии эффективности (исходы) являются важными, все исследования имеют высокое или удовлетворительное методологическое качество, их выводы по интересующим исходам являются согласованными) |
|
B |
Условная рекомендация (не все рассматриваемые критерии эффективности (исходы) являются важными, не все исследования имеют высокое или удовлетворительное методологическое качество и/или их выводы по интересующим исходам не являются согласованными) |
|
C |
Слабая рекомендация (отсутствие доказательств надлежащего качества (все рассматриваемые критерии эффективности (исходы) являются неважными, все исследования имеют низкое методологическое качество и их выводы по интересующим исходам не являются согласованными) |
Порядок обновления клинических рекомендаций
Механизм обновления клинических рекомендаций предусматривает их систематическую актуализацию – не реже чем один раз в три года, а также при появлении новых данных с позиции доказательной медицины по вопросам диагностики, лечения, профилактики и реабилитации конкретных заболеваний, наличии обоснованных дополнений/замечаний к ранее утверждённым клиническим рекомендациям, но не чаще 1 раза в 6 месяцев.
Приложение А3. Справочные материалы, включая соответствие показаний к применению и противопоказаний, способов применения и доз лекарственных препаратов, инструкции по применению лекарственного препарата
Данные клинические рекомендации разработаны с учётом следующих нормативно-правовых документов:
-
Порядок оказания медицинской помощи по профилю «дерматовенерология», утвержденный Приказом Министерства здравоохранения Российской Федерации № 924н от 15 ноября 2012.
Приложение Б. Алгоритмы действий врача
Приложение В. Информация для пациента
-
Пациентам с периоральным дерматитом показана отмена Кортикостероидов или D07 Кортикостероидов, применяемых в дерматологии и окклюзивных косметических средств
-
Пациентам с периоральным дерматитом показан бережный уход за кожей с использованием специализированных средств
-
Пациентам не рекомендуется естественное ультрафиолетовое облучение, а также пребывание в солярии. Рекомендуется использование солнцезащитного продукта, адаптированного для жирной и проблемной кожи.
Приложение Г1-ГN. Шкалы оценки, вопросники и другие оценочные инструменты состояния пациента, приведенные в клинических рекомендациях
Приложение Г1. Шкала реакций на аппликационные кожные тесты
Индекс PODSI предназначен для оценки степени тяжести периорального дерматита.
Оригинальное название: PeriOral Dermatitis Severity Index.
Источник (официальный сайт разработчиков, публикация с валидацией):
Wollenberg A, Oppel T. Scoring of skin lesions with the perioral dermatitis severity index (PODSI). Acta Derm Venereol. 2006;86(3):251-2.
Тип (подчеркнуть):
— шкала оценки
— индекс
— вопросник
— другое (уточнить):
Назначение: оценка общей степени тяжести периорального дерматита
Содержание (шаблон):
Расчет индекса PODSI
|
Балльная оценка высыпаний на коже (PODSI) |
|||
|---|---|---|---|
|
Признаки |
I степень (1 балл) |
II степень (2 балла) |
III степень (3 балла) |
|
Эритема |
Бледно-розовая, едва заметная |
Умеренная, красноватая, пятнистая |
Выраженная, темно-красная, диффузная, сливающаяся |
|
Папулы |
Единичные, мелкие, цвета неизмененной кожи |
Немногочисленные, умеренно выраженные, диссеминирован-ные |
Многочисленные, выраженные, эритематозные, склонные к слиянию |
|
Шелушение |
Слабое, едва заметное |
Умеренное |
Выраженное |
Ключ (интерпретация): Значение индекса PODSI представляет собой сумму баллов оценки выраженности эритемы, папул и шелушения, согласно приведенным вариантам характеристики высыпаний для каждой из степеней тяжести, где «0» означает «отсутствие признака», 1, 2, 3 балла – степень выраженности признака, а также могут использоваться промежуточные степени 0,5; 1,5 и 2,5.
Легкая степень тяжести периорального дерматита соответствует значениям индекса PODSI – 0,5–2,5, средняя степень тяжести – 3,0–5,5 и тяжелая форма PODSI – 6,0–9,0 [18, 23].
Прикреплённые файлы
Внимание!
Если вы не являетесь медицинским специалистом:
-
Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
-
Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
-
Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
-
Сайт MedElement и мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
-
Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
Периоральный (стероидный) дерматит, или розацеа – это гнойничковое заболевание кожи лица. Группу риска в основном составляют молодые женщины. Патология не представляет серьезной угрозы для организма, но она портит внешний вид и вызывает комплексы.
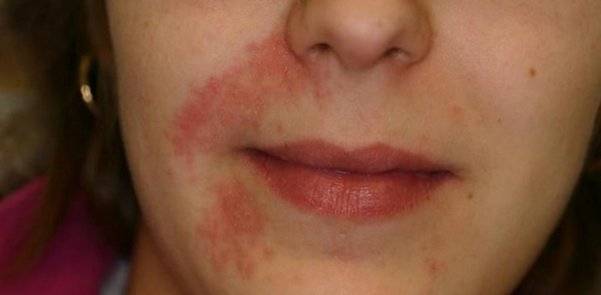
В большинстве случаев для устранения проявлений перорального дерматита достаточно проведения лечения народными средствами. Но они дадут хороший результат только на ранних этапах развития недуга. Рассмотрим особенности проведения разных терапевтических методик.
Принципы медикаментозной терапии периоральной розацеи
Независимо от возраста пациента его лечение необходимо начинать с выявления и устранения причины заболевания. На первом этапе лечения перорального дерматита больному рекомендован отказ от косметических и агрессивных моющих средств, зубных паст с содержанием фтора и стероидных препаратов.
Эти простые мероприятия необходимо подкреплять назначением Трихопола. Его аналог Метронидазол при пероральном дерматите прописывают в форме мази с концентрацией действующего вещества 0,75 %.
Наружную обработку проводят утром и вечером только при легких формах розацеи.
Очаги высыпаний около рта можно смазывать и такими медикаментами, как:
- Клиндамицин;
- крем или гель Эритромицин (2%);
- азелаиновая кислота;
- мази и кремы с содержанием серы.
Наружная терапия может сочетаться с системным приёмом антибиотиков. Доксициклин, Миноциклин, Юнидокс Солютаб и им подобные лекарства следует принимать 10 недель с постепенным снижением дозировки на 7-й неделе лечения. В этот период важно ограничить контакт лица с водой.
Хорошие отзывы собирает и лечение перорального дерматита Элиделом, Такролимус-Прографом.
Их эффективность состоит в быстром подавлении размножения болезнетворных бактерий, что дает облегчение с первых дней пользования препаратами. При назначении этих замедлителей атопических реакций специалист должен учитывать возможность развития гранулематозного поражения кожи. Отличные результаты также дает фотодинамическая терапия с 5-аминолевулиновой кислотой.
Гормональные мази быстро погашают очаги воспаления, но не следует забывать об их выраженных побочных эффектах. Для некоторых людей они служат дополнительной причиной стероидного дерматита. Во избежание ухудшения состояния глюкокортикостероидные препараты следует наносить только точечно и кратким курсом. Целесообразность лечения ими необходимо согласовывать с врачом.
Как лечат детей от перорального дерматита
1. Терапия розацеи у детей начинается с ограничения контактов лица с водой и исключения средств по уходу за кожей. Для увлажнения покровов допускается применение Эмолиума.
2. Как лечить пероральный дерматит на детском лице? Из антибактериальных средств показаны длительные курсы тетрациклиновой или эритромициновой мази (вплоть до 3 месяцев). Также по показаниям назначают Метрагил в форме геля.
3. Очень легко избавиться от стероидного дерматита при появлении его ранних признаков. Поможет в этом отвар цветов календулы, травы зверобоя, тысячелистника и чистотела. Из них делают сбор путем смешивания в равных долях, затем от смеси отбирают половину стакана. На слабом огне сырье проваривают 10 минут в 200 мл жидкости. В остывшем виде фито продукт используют для протирания воспаленных участков.
4. Для внутреннего приёма малышам и взрослым готовят травяной отвар из следующих растительных компонентов:
- корень девясила;
- лист подорожника;
- трава зверобоя и шалфея;
- сухоцвет ромашки и календулы.
Сырье соединяют в равных частях и сыплют в эмалированную посуду ½ стакана смеси. Залив сбор стаканом воды, его кипятят на тихом огне 10 минут. Пьют отвар 3 р. в день дозировкой по 80 мл.
5. Как вылечить пероральный дерматит у малыша при помощи компрессов? Для этого сливочное масло и мед берут в количестве по 50 г и прогревают в одной ёмкости до тех пор, пока сладость не расплавится полностью. В состав вводят 25 г лукового сока и пропитывают им ткань. Теплый компресс прикладывают к проблемным участкам.
На заключительном этапе лечения больному предлагается курс физиотерапевтических процедур – снежный криомассаж с жидким азотом и угольной кислотой или электролиз. Для ускорения процесса выздоровления важно избегать длительного пребывания под прямыми солнечными лучами и в душных помещениях.
Правила питания при периоральном дерматите
Для быстрого достижения положительной динамики в лечении стероидного дерматита необходимо придерживаться некоторых рекомендаций. Так, при пероральной разновидности дерматита — диета предполагает отказ от жареных и жирных блюд, сладких и мясных изделий. Под запрет попадают продукты сои, маринады, грибы, фаст-фуды, морская рыба и икра. Употребление спиртного не допускается.
Схема диеты разрабатывается врачом с учетом конкретной клинической картины. Таким образом, меню складывается индивидуально по каждому конкретному случаю. Рассмотрим образец питания при периоральной розацее на один день:
- завтрак – овощной салат на оливковом масле и стакан натурального сока;
- обед – порция обезжиренного мясного бульона и овсянка с паровыми тефтелями;
- ужин – овощное рагу и стакан томатного сока.
Если чувство голода одолевает перед сном, можно поддержать организм стаканом молока или не жирного кефира.
Подбор любых терапевтических мероприятий против периорального дерматита должен основываться на многофакторности заболевания. По этой причине все действия необходимо оговаривать с дерматологом. Что же касается самой диеты, при правильной разработке и соблюдении она оградит организм от воздействия провоцирующих болезнь факторов.
Что такое периоральный дерматит?
Данное заболевание является поражением кожи вокруг рта, которое сопровождается воспалительными процессами. В группе риска находятся женщины репродуктивного возраста, хотя не исключено возникновение периорального дерматита у мужчин или маленьких детей.
На сегодняшний день данный диагноз регистрируется по всему миру, он не зависит от уровня жизни определенного человека или в стране в целом.
В другой статье на нашем сайте мы обсуждали другой вид дерматита — аллергический. Вы можете посмотреть симптомы и фото аллергического дерматита у взрослых.
Причины периорального дерматита у взрослых
Периоральный дерматит исследовался специалистами очень долгое время, после чего они пришли к выводу, что основная причина заключается в снижении основных защитных функций кожного покрова, после чего он не может противостоять агрессивному внешнему воздействию.
Среди факторов, способных спровоцировать подобное явление, можно выделить:
- Слишком длительное и частое применение зубных паст с высокой концентрацией фтора в составе.
- Систематическое использование косметических средств, отличающихся грубым воздействием на кожный покров, например, различных скрабов.
- Прохождение потенциально вредных и опасных косметологических процедур, в первую очередь это касается химического воздействия и механического пилинга.
- Применение фармакологических или косметических средств, в состав которых включены компоненты гормонального типа.
- Употребление кортикостероидов по медицинским показаниям.
- Наличие себореи. Себорея на лице образуется в районе лба, бровей и скул. Фото себорейного дерматита на лице вы можете посмотреть в другой статье на сайте.
- Нарушение процесса функционирования пищеварительной, вегетососудистой или эндокринной системы.
- Частое нахождение под прямыми солнечными лучами или получение избыточного количества ультрафиолетовых излучений другими способами.
- Смена местожительства, подразумевающее резкое и кардинальное изменение климатических условий.
- Прием контрацептивов, приводящих к гормональному дисбалансу в организме.
- Общее ухудшение состояния иммунитета.
Причины периорального дерматита у детей
Как уже упоминалось, периоральный дерматит может также наблюдаться и у детей, в данном случае всегда требуется незамедлительная консультация с педиатром.
Причинами подобного недуга у пациентов младшего возраста могут быть следующие факторы:
- Гормональные изменения, происходящие в организме и связанные с процессом роста и взросления ребенка.
- Возрастное изменение структуры кожного покрова, что способно вызвать целый ряд дерматологических проблем.
- Иные поражения кожного покрова лица, чаще всего сопровождающиеся гнойными воспалениями. В наиболее сложных случаях назначаются гормональные мази для местного применения, что и провоцирует параллельное возникновение периорального дерматита.
- Нарушения и ухудшение состояния иммунной системы, что характерно для растущего организма.
- Повышенная потребность в питательных веществах, острая нехватка в организме витаминов, минералов или каких-либо химических элементов.
Как выглядит периоральный дерматит на лице?
Внешние проявления периорального дерматита имеют сходство со многими другими кожными заболеваниями, поэтому постановкой диагноза должен заниматься только дерматолог.
Основной признак заключается в появлении мелкой сыпи и прыщиков, которые обладают следующими особенностями:
- Основными зонами поражения могут являться участки вокруг губ, носогубная складка и область подбородка.
- Расположение всех высыпаний обычно носит симметричный характер.
- Размеры прыщиков могут быть самыми различными и варьироваться от совсем небольших до довольно крупных, а также сливаться в единый очаг.
- На начальной стадии сыпь обладает красным цветом или имеет светло-розовый оттенок, но с течением времени они становятся бурыми.
- Сыпь может перерасти в гнойное раздражение в случае попадания в нее сторонних инфекций.
- После прохождения высыпаний на их месте на протяжении длительного времени сохраняется гиперпигментация.
- Возле каймы губ сохраняется небольшая полоска толщиной 1,5-2мм, которая не подвержена воспалению. Это отличительный признак периорального дерматита, который наблюдается у большинства пациентов.
Симптомы
Клиническая картина в каждом случае выглядит индивидуально, поскольку основная симптоматика может носить ярко выраженный характер или проявляться незначительно.
Обычно о наличии периорального дерматита свидетельствуют следующие признаки:
- Пересыхание кожного покрова и шелушение участков вокруг рта.
- Переполнение сосудов кровью, наблюдающееся в этой же области.
- Возникновение отеков.
- Образование мелкой сыпи и прыщиков, которые могут иметь различный вид, в некоторых случаях они наполняются серозным экссудатом.
- Ощущение повышенной стянутости кожи в пораженных участках.
Диагностика
Диагностикой и постановкой диагноза занимается специалист-дерматолог, обычно для этого используются следующие методики:
- Проведение визуального осмотра, изучение клинической картины и получение информацию от пациента о факторах, которые могли спровоцировать появление периорального дерматита. Обычно названных мероприятий бывает достаточно для установления причин раздражения.
- Проведение кожных аллергических проб.
- Взятие крови на анализ и изучение патологических изменений в ее химическом составе.
- Консультация с другими специалистами, в первую очередь пациент может быть направлен к гастроэнтерологу, терапевту или аллергологу. Подобные меры могут потребоваться для постановки точного диагноза, если параллельно с периоральным дерматитом возникают симптомы других заболеваний. Иногда назначается осмотр у офтальмолога, если поражение затрагивает область век, но такое случается только в редких случаях.
Лечение
В некоторых случаях, например, при смене климатических условий, могут наблюдаться множественные рецидивы, поэтому после завершения лечения требуется прохождение курса профилактических мероприятий, направленных на поддержание достигнутого положительного результата.
Основные способы избавления от периорального дерматита, которые практикуются на сегодняшний день, подробно рассматриваются ниже в соответствующих главах.
Нулевая терапия
Под «нулевой терапией» понимается один из первых этапов лечения, который подразумевает обязательно выполнение следующих условий:
- Покупка и использование зубной пасты, из состава которой исключен фтор.
- Прекращение прохождение курса лечение кортикостероидами, если он практиковался до этого.
- Отказ от использования декоративной косметики на пораженных участках лица.
- Использование для умывания специальных средств, не вызывающих аллергической реакции даже при отсутствии склонности к ней.
- Соблюдение особого диетического комплекса.
При лечении тяжелых форм периорального дерматита могут наблюдаться следующие побочные эффекты:
- Возникновение красных пятен на коже.
- Появление дополнительной отечности.
- Локальное повышение температура в очагах поражения.
Многих людей пугают подобные симптомы, и они по своему усмотрению меняют курс лечения, начиная применять сильнодействующие фармакологические препараты или возобновлять использование кортикостероидов. Это может только усугубить ситуацию и сделать процесс восстановления еще более длительным.
На самом деле все описанные симптомы являются абсолютно нормальной реакцией со стороны организма и в скором времени они исчезнут естественным путем.
Диета
Вне зависимости от причин возникновения периорального дерматита назначается соблюдение диетического комплекса, направленного на исключение из рациона любых блюд и продуктов питания, способных вызывать или усилить имеющуюся аллергическую реакцию. В соответствии с ним придется отказаться от употребления следующей пищи и напитков.
Следует исключить из питания:
- Любые мясные продукты, а также блюда содержащие жиры животного происхождения вне зависимости от их объема.
- Алкогольные напитки и спиртосодержащая продукция в любом количестве.
- Слишком крепкий чай.
- Кофе и любые напитки, содержащие кофеин вне зависимости от их крепости.
- Соль.
- Кислые и острые блюда.
- Специи и приправы.
- Сладости и кондитерские изделия.
Для максимального очищения пищеварительной системы и выведения из нее продуктов распада специалистом может быть назначено прохождение курса клизм или лечебное голодание, специфика которого определяется индивидуально в каждом конкретном случае.
Мази
Мази необходимо использовать крайне осторожно и только по назначению специалиста, все средства, содержащие компоненты гормонального типа, применять категорически запрещено.
Среди разрешенных препаратов можно выделить:
- Мази с метронидазолом («Метронидазол», «Трихопол») несмотря на низкую стоимость, являются весьма эффективным средством. Гель наносится только на чистую кожу лица, процедура проводится ежедневно в утренние и вечерние часы. Продолжительность курса определяется дерматологом в зависимости от клинической картины и наличия положительной динамики, обычно она варьируется от 3 до 9 недель.
- «Эритромицин» является мазью на основе одноименного активного компонента, данный препарат очень часто применяется в дерматологической практике, в том числе и при лечении периорального дерматита. Средство предназначено для снятия имеющихся воспалений и ускорения процесса регенерации поврежденного кожного покрова.
Антибиотики
Специалисты зачастую назначают антибиотики во время острых фаз периорального дерматита. При этом после начала их применения может наблюдаться ухудшение основной симптоматики, что является нормальной и естественной реакций организма, положительная динамика наступает спустя 2-3 недели.
В большинстве случае в терапию включают следующие препараты:
- «Моноциклин» представляет собой антибиотик полусинетического происхождения, выпускается в форме таблеток для перорального приема. Прохождение курса способно устранить острые проявления дерматита, данное средство оказывает комплексное воздействие, не только снимая воспаления, но и обеспечивая антибактериальный эффект, которые позволяет уничтожить все микроорганизмы, способные поразить кожу в столь опасный период. Иногда «Моноциклин» вызывает ряд побочных эффектов со стороны пищеварительной системы, также он способен спровоцировать приступы головной боли или исчезновения аппетита. Побочные действия таблеток могут наблюдаться не только во время прохождения курса, но и сразу же после прекращения лечения.
- «Тетрациклин» в таблеточной форме для приема внутрь также зачастую назначается при лечении периорального дерматита. Назначаются при невозможности задействования многих других способов лечения, поскольку имеют минимальный список противопоказаний, среди которых беременность, период грудного вскармливания, детский возраст до 8 лет, нарушения химического состава крови и некоторые заболевания, нарушающие процесс функционирования почек.
Антигистаминные препараты
Для снижения аллергической реакции, которая выражается в появлении отеков, а также чувстве жжения и зуда, могут быть назначены седативные антигистаминные препараты первого поколения.
В курс обычно включаются следующие средства:
- «Супрастин» является самым распространенным фармакологическим препаратом для снижения аллергической реакции. Выпуск осуществляется в форме таблеток для перорального приема или раствора для инъекций, при лечении периорального дерматита обычно применяется первый вариант.
- «Хлоропирамин» выпускается в виде раствора для внутривенного или внутримышечного введения, обычно он назначается в тех случаях, когда по каким-либо причинам невозможно задействовать «Супрастин», поскольку эти препараты являются аналогами.
- «Тавегил» обладает теми же свойствами, что и «Супрастин», срок действия препарата составляет до 12 часов. В отличие от большинства других антигистаминных препаратов он обладает более мягким воздействием на организм и редко провоцирует возникновение побочных эффектов.
- «Фенкарол» назначается в наиболее сложных ситуациях, поскольку этот препарат отличается более сильным и длительным эффектом, при этом риск возникновения побочных эффектов минимален.
Антигистаминные препараты также применяются для лечения другого вида дерматита — атопического. В другой статье на нашем сайте вы можете прочитать информацию о том, что такое атопический дерматит у взрослых.
Уход за кожей
Во время лечения периорального дерматита необходимо уделить внимание следующим особенностям ухода за кожей:
- Вся косметика и средства, которые использовались до этого, больше не должны задействоваться для ухода за кожей. Допускается применение только лечебных средств, назначенных лечащим врачом, а также специальных пудр и кремов с увлажняющим эффектом.
- После снятие всех имеющихся воспалений можно постепенно начинать снова пользоваться привычными средствами для ухода за кожей, но делать это можно только с позволения лечащего врача. При этом не следует одновременно начинать применять сразу всю имеющуюся косметику, возвращаться к ней нужно постепенно.
- Лучшим из способов ухода за кожей будет являться прием комплексов, содержащих витамин B и никотиновую кислоту. Это положительно скажется на регенерации поврежденного эпидермиса, а также укрепит иммунитет. Подобный курс должен быть согласован со специалистом.
Защита от солнца
Защита от ультрафиолетового излучения и перепадов температурного режима – это еще одно важное условие, которое необходимо соблюдать во время лечения.
Достаточно придерживаться следующих правил:
- Полностью избежать попадания на лицо солнечных лучей бывает невозможно, но подобные ситуации должны быть сведены к минимуму.
- При выходе на улицу в солнечную погоду необходимо пользоваться специальными кремами для защиты от ультрафиолетового излучения, но они должны быть подобраны дерматологом, чтобы не спровоцировать аллергическую реакцию.
- Требуется нормализовать температурный режим в помещении должен быть нормализован, поскольку жара способна замедлить положительную динамику.
Народные средства
Некоторые известные способы лечения периорального дерматита приведены ниже:
- В стакане воды разводится одна чайная ложка пищевой соды, полученный раствор применяется для обработки пораженных участков лица.
- Тыква натирается на терке, после чего мякоть смешивается с соком и полученное средство используется в качестве маски для лица. Снять ее нужно будет спустя 10-15 минут.
- Для приготовления целебного настоя берется одна столовая ложка березовых почек на стакан воды. Готовое средство можно использовать как для приема внутрь, так и для обработки пораженных участков.
- Настой, приготовленный на основе зверобоя или подорожника, применяется для обработки пораженных участков кожи. Для получения положительного результата процедуру требуется повторять 2-3 раза в сутки.
Профилактика
Для минимизации риска возникновения перорального дерматита рекомендуется соблюдать следующие меры предосторожности:
- Избегать косметики и мазей кортикостероидного типа.
- Не использовать на протяжении длительного времени и без особой необходимости фторсодержащие зубные пасты.
- Стараться не использовать бытовую химию или моющие средство, содержащие аллергенные компоненты.
- Соблюдать лечебные диеты, отказаться от употребления потенциально вредных продуктов и вести здоровый образ жизни без курения и приема алкогольных напитков.
- Соблюдать правила личной гигиены.
Прогноз при пероральном дерматите является положительным, но только в том случае, когда лечение назначает опытный специалист.
Пероральный дерматит (в некоторых источниках – периоральный дерматит) – заболевание, проявляющееся в виде высыпаний на кожных покровах в области рта. Болезнь чаще встречается у женщин половозрелого возраста (от 18 до 45 лет). И хотя особо болезненных ощущений заболевшая не испытывает, но заметное покраснение кожи и прыщи на лице создают психологический дискомфорт. Поэтому вопрос о том, как лечить пероральный дерматит, актуален для тех, кто периодически страдает от данного заболевания.
Лечение перорального дерматита
Процесс лечения перорального дерматита на лице длится несколько месяцев. Причем чем раньше обратиться за помощью к специалисту, тем быстрее и эффективнее будет результат от проведенной терапии. Как правило, дерматолог для излечения от перорального дерматита назначает препараты в комплексе:
- антигистаминные средства (Супрастин, Тавегил, Гисманал, Зодак и другие таблетки против аллергии);
- антибиотики для приема внутрь (Миноциклин, Доксициклин, Тетрациклин);
- антибактериальные средства для наружного применения (крем или гель Метронидазол, гель Эритромицин и пр.)
При лечении перорального дерматита Метронидазолом и антибиотиками на первых порах может наблюдаться обострение клинической картины, но, спустя 2-3 недели после начала терапии, состояние кожных покровов значительно улучшается.
Нередко в качестве альтернативы антибактериальным наружным средствам прописываются следующие препараты:
- серосодержащие мази, которые являются безопасным средством и могут применяться при лечении маленьких детей, беременных и кормящих женщин;
- ингибиторы топические кальциневрина (Пимекролимус, Элидел и т.д.);
- Клиндамицин в виде геля;
- азелаиновая кислота в форме крема или геля;
- 5-аминолевуленовая кислота.
Немаловажное значение в избавлении от неприятных высыпаний на лице имеет соблюдение щадящей диеты с исключением острых, жареных, соленых блюд и алкогольных напитков. Нежелательно при пероральном дерматите употреблять хлебобулочные изделия из дрожжевого и сдобного теста. Рекомендуется циклом принимать:
- Аскорутин;
- Рибофлавин;
- никотиновую кислоту;
- витамин В6.
На заключительном этапе терапии желательно посещать физиотерапевтические процедуры:
- электролиз;
- УВЧ;
- криомассаж и т.д.
Физиотерапия подбирается специалистом индивидуально с учетом возраста и состояния кожи пациента. Благодаря проведенным процедурам, улучшается клеточный обмен, восстанавливается микроциркуляция и блокируется размножение болезнетворных микроорганизмов.
Лечение перорального дерматита народными средствами
Наряду с медикаментозной терапией можно использовать народные средства, а в некоторых случаях, например, во время беременности, нетрадиционная медицина – единственно возможное лечение. Для умывания и протирания кожи лица используются настои с содержанием растительных компонентов:
- ромашки;
- календулы;
- подорожника;
- березовых почек;
- чистотела;
- череды;
- липового цвета;
- дубовой коры.
Еще более заметный лечебный эффект дает применение растительных сборов, например, отвара календулы и чистотела:
- Для его приготовления измельченные травы, взятые в количестве по две столовых ложки, заливаются стаканом воды.
- Помещаются на 10 минут на водяную баню.
- Остуженной жидкостью несколько раз в день следует протирать пораженное место.
Отлично помогают в избавлении от перорального дерматита примочки из мякоти свежей тыквы, картофеля, алоэ. Примочки с различными средствами можно чередовать. Хорошо себя зарекомендовали компрессы из сложенной в несколько слоев марли, пропитанной тыквенным или картофельным соком.
Общая характеристика патологии
Прежде чем вы разберетесь в том, как осуществлять лечение перорального дерматита, нужно обязательно узнать, что она собой представляет. Итак, данное кожное воспалительное заболевание характеризуется специфическим покраснением и сыпью в области рта и щек.
Чаще всего представленная патология возникает у женщин в возрасте от 20 до 40 лет. Также нередко появление сыпи наблюдается и у детей. Естественно, это заболевание нужно обязательно лечить, так как промедление может привести к тяжелым последствиям.
Особенности развития заболевания
Нужно отметить, что оно происходит достаточно быстро. Сначала на подбородке можно увидеть единичные папулы, которые по мере развития распространяются. Если болезнь прогрессирует быстро, то сыпь может появляться сразу на всем лице.
Если дерматит не лечить, то папулы могут сливаться и превращаться в серьезные раны, которые приносят сильную боль. Естественно, при появлении первых симптомов нужно обратиться к дерматологу и терапевту. Именно эти доктора могут поставить правильный диагноз и назначить адекватную терапию.
Перед тем как начинать лечение перорального дерматита, необходимо разобраться в том, почему он возникает. Итак, самыми распространенными причинами развития заболевания считаются:
— Нарушения работы желудочно-кишечного тракта, сосудистой и эндокринной систем, гормонального фона.
— Слишком быстрая смена климатических условий.
— Хронические инфекционные заболевания.
— Наследственная предрасположенность к проблемам с кожей.
— Ослабленный иммунитет.
— Чрезмерное воздействие солнечных лучей.
— Неправильное питание и вредные привычки.
— Недостаточная личная гигиена.
— Длительное использование стероидных медикаментозных препаратов и мазей.
— Неправильный подбор зубной пасты, применение нескольких косметических средств одновременно. При этом они могут содержать большое количество синтетических добавок и парабенов.
— Аллергическая реакция.
Как видите, лечение перорального дерматита нельзя проводить самостоятельно. Так как это может ухудшить состояние.
Симптоматика
Теперь рассмотрим вопрос о том, как же проявляется патология:
1. Сыпь и покраснение в области вокруг рта, на подбородке, щеках и даже нижних веках.
2. Шелушение, загрубение и стянутость кожи.
3. Достаточно сильные болезненные ощущения.
4. Зуд.
Пероральный дерматит (лечение, отзывы — все это будет представлено в обзоре) является коварным заболеванием. Неправильная терапия может усугубить положение и затянуть борьбу с проблемой.
Особенности диагностики
В принципе, здесь ничего сложного нет. Достаточно просто внешнего осмотра специалиста и описания других симптомов. Однако чтобы лечение было эффективным, следует определить причины развития болезни. Для этого, возможно, придется сдать дополнительные анализы:
— Кров и мочи.
— Аллергическую пробу.
— Пройти осмотр терапевта, который должен составить анамнез относительно частоты появления инфекционных заболеваний. Возможно, потребуются данные кардиолога и эндокринолога.
Если у вас будет определен пероральный дерматит, лечение, отзывы о котором в основном положительные, будет проводиться комплексно.
Традиционное лечение патологии
Оно должно состоять из нескольких этапов. Во-первых, больной обязан отказаться от использования кортикостероидов и любых косметических средств. Не стоит применять скрабы, делать пиллинг, а также расчесывать сыпь. В противном случае вы можете занести в раны дополнительную инфекцию, которая усложнит лечение.
Далее применяется традиционная и нетрадиционная терапия. Итак, если у вас пероральный дерматит на лице, лечение надо производить при помощи таких средств:
— Антигистаминные препараты: «Диазолин», «Цитрин», «Тавегил».
— Антибиотики. Если у вас пероральный дерматит, лечение метронидазолом производится на протяжении месяца по специальной схеме. Постепенно дозу принимаемого препарата нужно снижать. Назначает такое лекарство только доктор.
— Если у больного присутствуют отеки, то ему необходимо обязательно употреблять мочегонные: «Фурасемид».
— Так как заболевание доставляет серьезный психологический дискомфорт, то пациенту может быть назначено седативное средство: валериана, пустырник.
— Для поддержания иммунитета человеку предлагается витамин В6, а также различные поливитаминные комплексы.
— Полезными будут примочки из раствора борной кислоты.
Для быстрейшего заживления ран можно использовать специальные пудры и увлажняющие кремы. Эффективными в лечении считаются гормональные мази, но их использование очень ограничено, так как они могут дать негативные последствия.
Использование нетрадиционных средств
Если у вас пероральный дерматит, народное лечение тоже может дать хороший эффект. Особенно оно полезно, если медикаменты по некоторым причинам не разрешены. Среди народных рецептов есть много простых и очень эффективных средств. Вы можете использовать такие:
— Самым применяемым считается отвар коры дуба. Дело в том, что это средство обладает хорошими антисептическими свойствами. Такое же действие имеет раствор пищевой соды (1 ч. л. порошка на стакан воды).
— Устранить симптомы и раздражение кожи сможет настой из почек березы. Для этого столовую ложку сырья нужно залить стаканом воды. Жидкостью можно не только протирать пораженные места, но и пить ее.
— Хорошо обрабатывать сыпь крепкими отварами ромашки, календулы, зверобоя или череды. Делать это следует не менее 2-х раз в день.
— Свежий сок алоэ и подорожника обладает противомикробными и противовоспалительными свойствами. Для его приготовления постарайтесь перекрутить листья на мясорубке. К кашице добавьте по столовой ложке спирта и меда. Все ингредиенты хорошо перемешайте. Полученной кашей протирайте лицо несколько раз в день.
— В домашних условиях вы можете также приготовить целебную мазь. Для этого на медленном огне растопите немого сливочного масла и смешайте его с чайной ложкой прополиса. Далее полученное вещество должно застыть. Мазью можно обрабатывать пораженные участки вечером перед сном.
— Эффективной является мякоть тыквы. Для этого измельчите плод при помощи терки. Сок при этом не выливайте. Полученную кашицу следует прикладывать на 10 минут на пораженные участки лица.
Если у вас такое заболевание, как пероральный дерматит, лечение народными средствами быстро поможет вам избавиться от проблемы.
Течение и лечение заболевания у детей
Итак, у взрослых это заболевание поддается терапии хорошо. Что касается детей, то тут нет никаких особенностей. Патология начинает проявляться покраснением вокруг рта. При этом оно становится более заметным после употребления острой или горячей еды.
Особенностью лечения ребят является то, что они острее реагируют на боль и зуд. Естественно, им следует запрещать расчесывать сыпь. Если малыш вовремя не получает должного лечения, то на пораженных местах быстро появляются гнойнички. Конечно, не нужно надеяться на то, что все пройдет само собой. Ребенка обязательно надо показать врачу.
Если сыпь появилась вокруг глаз, следует нанести визит окулисту. Дело в том, что у ребенка может присутствовать офтальмологическая инфекция. Если обнаружен пероральный дерматит у детей, лечение можно проводить при помощи медикаментозных препаратов и народных средств, комбинируя их.
Последствия заболевания
Несмотря на то что эта проблема не является смертельной, она имеет свои последствия. Вот они могут уже быть очень серьезными. Прежде всего человек чувствует физическую боль и психологический дискомфорт. На фоне этого развиваются неврозы, депрессивные состояния. Человек не удовлетворен собой, не может нормально работать, настроение снижается, а вместе с ним и общая трудоспособность.
Надо учесть, что эта патология очень быстро переходит в хроническую форму, а, значит, будет повторяться. Рецидивы при этом могут быть более интенсивными и продолжительными. Справиться с ними бывает труднее.
После исчезновения сыпи на коже обычно остаются рубцы и пигментные пятна, которые хорошо заметны и без хирургической коррекции не исчезают. Естественно, это изменяет отношение человека к самому себе. Самооценка понижается.
После излечения патологии кожные покровы обычно остаются бледными, сухими и стянутыми. Если раньше человек мог не применять увлажняющие кремы, то после болезни придется начать это делать.
Важно также сказать, что повреждения кожи могут привести к серьезным инфекционным патологиям и даже заражению крови. Поэтому важно вовремя избавиться от этой проблемы.
Особенности питания при дерматите
Уже было сказано, что пероральный дерматит, фото, лечение и другие особенности которого представлены в этой статье, может появляться из-за неправильного образа жизни. Для того чтобы избавиться от этой хвори как можно быстрее, следует придерживаться определенной диеты. Прежде всего, откажитесь от алкоголя и табачных изделий.
Не следует кушать такие продукты:
— Жирное мясо и рыбу, соленые и пряные блюда, сладости.
— Яйца и соевые продукты.
— Кофе, чай, грибы.
Свежие фрукты, соки и другие продукты, которые обладают большим количеством полезных веществ, надо есть обязательно. Нужно сказать, что ограничения в еде достаточно строгие. Однако соблюдение правил позволит вам быстро устранить болезнь. После этого вы можете начать кушать запрещенные ранее продукты, однако, в ограниченных количествах.
Профилактика
Лечение перорального дерматита (мазь, кстати, в этом случае тоже даст хороший результат) лучше предупредить. То есть нужно осуществлять какие-то профилактические меры:
— Старайтесь не использовать кортикостероидные медицинские препараты. Они чаще всего приводят к появлению сыпи.
— Тщательно соблюдайте правила личной гигиены.
— Старайтесь не применять те зубные пасты, которые содержат в своем составе фтор.
— Если у вас есть косметика, которая способствует появлению аллергии, то выбросьте ее.
— На протяжении года используйте крема и гели с повышенным уровнем защиты от солнечных лучей.
— Правильно и полноценно питайтесь.
Только в этом случае вы сможете не допустить появления патологии. Но если уже вы заметили первые симптомы, то не занимайтесь самолечением. Таким образом, вы просто ухудшите свое состояние, ведь причины появления проблемы могут быть совершенно непредсказуемыми. Будьте здоровы!
Что такое периоральная область
Зона вокруг рта на лице, в которую входит подбородок и околоротовые кожные покровы, называется периоральной областью. Кожа в данном месте очень часто подвергается всевозможным раздражениям, в результате которых появляются прыщи или сыпи. Подобные явления обычно доставляют сильный психологический дискомфорт, особенно если речь идет о женщинах молодого возраста.
Что такое периоральный дерматит
Пероральный дерматит – это кожное заболевание, которое возникает на участках кожи лица вокруг губ. Большинство пациентов, у которых диагностируется данное заболевание, является женщинами репродуктивного возраста, но в последние годы этот вид кожной болезни все чаще обнаруживается у детей. Некоторые специалисты считают этот недуг одной из форм себорейного дерматита, а также его часто называют розацеаподобным.
Симптомы
При данном заболевании у человека на подбородке и в зоне около рта начинают появляться небольшие очаги воспаления, похожие на прыщи, происходит покраснение и раздражение кожи. Следующие признаки считаются характерными для перорального дерматита:
- Возникновение мелких красных прыщиков, количество которых постепенно увеличивается даже при соблюдении тщательной гигиены.
- Пораженные участки кожи становятся болезненными, может появиться зуд или жжение.
- При выдавливании прыщей выделяется жидкость.
- Воспалительные элементы становятся гнойниками.
- Очаги воспаления со временем покрываются корочками или чешуйками, которые после отпадания оставляют после себя темные пигментные пятна.
- При внимательном рассмотрении можно заметить, что между пораженной кожей и губами проходит полоска абсолютно здоровой кожи, на которой отсутствуют гнойнички.
- Воспаленная кожа шелушится, иногда возникает отек.
Процессы воспаления обычно протекают на коже подбородка, в уголках губ, носогубных складках, а также над губами.
Некоторые пациенты страдают периорбитальной формой данной болезни, при которой происходит поражение кожи в области глаз. Но у большинства больных обнаруживается смешанный пероральный дерматит, возникающий на различных участках лица. Подобное состояние требует своевременного и правильного лечения.
Некоторые пациенты страдают периорбитальной формой данной болезни, при которой происходит поражение кожи в области глаз. Но у большинства больных обнаруживается смешанный пероральный дерматит, возникающий на различных участках лица. Подобное состояние требует своевременного и правильного лечения.
Причины
Точных факторов, провоцирующих развитие данной болезни, наукой пока не выявлено. Но существует ряд причин, которые предположительно могли бы способствовать возникновению перорального дерматита:
- нарушения в нормальной деятельности органов пищеварительной системы;
- сбои в работе щитовидной железы;
- нервные расстройства;
- наличие некоторых хронических заболеваний, например, насморк или бронхиальная астма;
- резкая отмена приема контрацептивных препаратов;
- сбой в гормональной системе, вызванный гинекологическими недугами;
- применение фторсодержащей зубной пасты;
- применение мазей, в составе которых имеются кортикостероиды;
- аллергия на косметические средства.
Данная реакция организма также возникает вследствие снижения защитных функций эпидермиса на лице. А в том случае, если причиной становится аллергическая реакция на косметические средства, то следует более внимательно изучать их состав, поскольку некоторые компоненты кремов и лосьонов часто провоцируют аллергию и дерматиты.
Лечение периорального дерматита на лице
Симптомы данной кожной болезни схожи с признаками других заболеваний, возникающих на лице, например, с демодекозом или с обыкновенными угрями. Поэтому при образовании сыпи в пероральной зоне следует немедленно обратиться к квалифицированному дерматологу.
Лечение перорального дерматита может длиться месяцами, в зависимости от степени тяжести заболевания. Своевременное обращение за медицинской помощью обеспечит гораздо более эффективный результат назначенной терапии.
Прежде всего, необходимо придерживаться нескольких рекомендаций от врача:
- Прекратить использование всех косметических средств, а также заменить зубную пасту. При этом, как правило, состояние кожи ухудшается, но спустя некоторое время признаки болезни отступают.
- Терапия дерматитов часто включает в себя прием препаратов, действие которых направлено на устранение признаков аллергии, чтобы снизить зуд и жжение.
- Пероральный дерматит эффективно лечится антимикробными медикаментами в виде мазей, например, Метронидазол. Параллельно назначается прием антибиотиков внутрь. При этом воспалительные процессы на коже обостряются, но по истечении нескольких недель состояние эпидермиса улучшается.
- Недопустимо использование гормональных мазей.
- Важен прием витаминных препаратов, которые способствуют повышению иммунитета, улучшению защитных функций дермы, а также общему положительному изменению кожи в лучшую сторону. При периоральном дерматите полезен прием таких веществ, как аскорутин, никотиновая кислота, витамин В и др.
Стероидный дерматит
Мелкая сыпь в зоне подбородка и кожи около губ часто свидетельствует о появлении перорального или стероидного дерматита. Если не провести своевременное лечение этой болезни, то воспаление может распространиться по всему лицу.
Основной причиной развития недуга является применение гормональных медикаментов, из-за которых кожа на лице становится слишком чувствительной, особенно если она очень сухая и тонкая. К остальным факторам, вызывающим эту неприятность, относятся переизбыток в организме фтора, инфекционные или грибковые поражения организма, резкие изменения в гормональной системе, продолжительное лечение стероидными медикаментозными препаратами.
Эта болезнь не несет никакой опасности для жизни и здоровья человека, но доставляет немало неудобств, как в физическом плане, так и в психологическом.
Лечение стероидного дерматита на лице
Правильная терапия данного заболевания подразумевает полное прекращение использования лекарственных средств, которые содержат кортикостероиды. Результатом этого всегда становится появление симптомов обострения болезни, таких как, сильный зуд, отек и покраснение, в некоторых случаях наблюдается неприятное чувство жжения на коже.
Многие пациенты предпочитают возобновление применения кортикостероидных препаратов для снижения неблагоприятных признаков, не подозревая о том, что наносят своему здоровью значительный вред. Эти препараты способны только временно облегчить состояние больного, но лечебный эффект отсутствует. В результате процесс лечения только затягивается, а полное выздоровление откладывается.
Для избавления от недуга назначаются антигистаминные лекарства и антибактериальные медикаменты. Целесообразно использование средств из народной медицины, а также соблюдение специальной диеты.
Околоротовой дерматит
Околоротовой дерматит – это болезнь, аналогичная пероральному дерматиту, которая в большинстве случаев поражает молодых женщин, и гораздо реже детей и мужчин.
Женщины страдают пероральной формой заболевания вследствие наличия на коже угревой сыпи, прыщей, а также раздражения, возникающего из-за аллергии на косметику, чувствительности к ультрафиолету, генетической предрасположенности к таким воспалениям.
У маленьких пациентов возникновение недуга часто связывают с прорезыванием зубов, а также со склонностью к аллергическим реакциям и к диатезу.
Очень важно не спутать рассматриваемое заболевание с розацеа, либо с акне. Поскольку в первом случае воспалительный процесс возникает на щеках, а во втором вокруг рта.
Даже после полного выздоровления у пациентов нередко остаются пигментные пятна на лице, от которых поможет избавиться опытный косметолог при помощи различных процедур.
ГБОУ ВО «Северо-Западный государственный медицинский университет им. И.И. Мечникова» Минздрава России
Суворова А.А.
ФГБОУ ВО «Северо-Западный государственный медицинский университет им. И.И. Мечникова»
Разнатовский К.И.
ФГБОУ ВО «Северо-Западный государственный медицинский университет им. И.И. Мечникова»
- ORCID:
0000-0003-1022-7463
Резцова П.А.
ГБОУ ВО «Северо-Западный государственный медицинский университет им. И.И. Мечникова» Минздрава России
Гулордава М.Д.
ФГБОУ ВО «Северо-Западный государственный медицинский университет им. И.И. Мечникова» Минздрава России
Левина Ю.В.
Российский национальный исследовательский медицинский университет им. Н.И. Пирогова Минздрава России;
ГБУЗ «Научно-исследовательский клинический институт оториноларингологии им. Л.И. Свержевского» ДЗМ

Периоральный дерматит. Новые подходы к терапии
Авторы:
Вашкевич А.А., Суворова А.А., Разнатовский К.И., Резцова П.А., Гулордава М.Д., Левина Ю.В.
Как цитировать:
Вашкевич А.А., Суворова А.А., Разнатовский К.И., Резцова П.А., Гулордава М.Д., Левина Ю.В. Периоральный дерматит. Новые подходы к терапии. Клиническая дерматология и венерология.
2023;22(1):49‑56.
Vashkevich AA, Suvorova AA, Raznatovsky KI, Reztsova PA, Gulordava MD, Levina YuV. Perioral dermatitis: new approaches to therapy. Russian Journal of Clinical Dermatology and Venereology. 2023;22(1):49‑56. (In Russ.)
https://doi.org/10.17116/klinderma20232201149
Введение
Периоральный дерматит (ПД), впервые описанный в 1964 г. R. Mihan и S. Ayres, представляет собой клинически характерный паттерн кожной реакции, склонный к хронизации, обычно поражающий периоральную область, а также периназальные/периокулярные зоны и включающий в себя эритему, папулы, пустулы, шелушение, жжение и стянутость кожи. Заболевание также известно как Mundrose на немецком языке (в широком переводе — «рожистое воспаление рта»), стероидиндуцированный розацеаподобный дерматит (SIRD), периорофициальный дерматит, или болезнь стюардесс [1].
ПД встречается во всем мире, особенно часто среди светлокожих людей; преимущественно страдают женщины в возрасте от 15 до 45 лет. Пик заболеваемости приходится на 2-е и 3-е десятилетия жизни. ПД также наблюдается у детей, в отличие от взрослых чаще страдают мальчики [2] и чаще поражаются более крупные участки лица с распространением на периназальную и периорбитальную области.
Особой формой ПД является волчаночный или гранулематозный периоральный дерматит (именуемый также лицевой сыпью афро-карибских детей), при котором наблюдаются скопления более крупных и сочных красно-коричневых папул, папулосквамозные очаги, напоминающие при диаскопии волчанку, но в отличие от нее данный процесс всегда разрешается без рубцевания и остаточных нарушений пигментации [3].
Этиология
Топические глюкокортикостероиды (тГКС)
В настоящее время чрезмерному использованию топических глюкокортикостероидов на коже лица отдается ведущая роль в развитии ПД. A. Hameed в исследовании 75 пациентов с клиническими проявлениями ПД выявил, что минимальная продолжительность использования топических стероидов на лице для возникновения клиники составляет не менее 2–6 мес (длительность варьирует в зависимости от силы применяемого гормона). Наиболее часто используемыми фторированными тГКС были бетаметазона валереат 0,1 — 5 (6%) пациентов, клобетазола пропионат 0,05 — 7 (9%), оба препарата — 15 (20%), тогда как 48 (64%) больных комбинировали любой из вышеупомянутых тГКС с доступной безрецептурной космецевтикой. Основные возрастные группы составили пациенты в возрасте от 21 года до 30 лет (53% затронутой группы) и от 31 года до 40 лет (33%). Основными источниками рецептов на тГКС были салоны красоты (26 пациентов), самостоятельное назначение (20) и рекомендации провизоров аптек (18). Основные цели использования тГКС — меланодермия у 25 (33%) больных, акне у 9 (12%), веснушки у 5 (6%) и красный плоский лишай у 2 (2%), в то время как 31 (41%) пациент использовал тГКС в качестве крема для выравнивания цвета кожи [4].
Подтверждение роли кортикостероидов связано с сообщениями о ПД, которые развились после приема пероральных [5] и ингаляционных кортикостероидов [6, 7].
Всего несколько дней применения кортикостероидов достаточно для подавления признаков многих первичных дерматозов из-за их быстрого противовоспалительного и сосудосуживающего эффектов. Но поскольку ГКС не устраняют причину заболевания, их отмена часто вызывает обострение первичного процесса, что приводит многих людей к продолжительному нанесению тГКС.
Длительное использование тГКС формирует диффузную эритему, папулопустулярные высыпания, телеангиэктазии, ощущение зуда и жжения. После нескольких месяцев или даже лет применения местных стероидов происходят функциональные и анатомические изменения кожи: поверхностные кровеносные сосуды становятся более заметными из-за исчезновения кожного коллагена, повышается восприимчивость к бактериальным, вирусным и грибковым инфекциям, возбудители которых могут впоследствии действовать как суперантигены, утяжеляя клиническую картину и течение ПД [8, 9].
Согласно некоторым исследованиям, экспериментальное применение сильнодействующих кортикостероидов на здоровой коже, богатой сальными железами, привело к типичным розацеаподобным симптомам [10, 11].
Практически у всех пациентов прекращение лечения сопровождалось выраженным воспалением, отеком, покраснением, ощущением жжения и острой гнойничковой сыпью. I. Sneddon был первым, кто описал это как феномен рикошета [12]. Обычно он начинается через 4–10 дней после прекращения местного лечения кортикостероидами и длится от нескольких дней до 3 нед. Многие пациенты возобновляют лечение для подавления этого нежелательного эффекта и, таким образом, становятся практически зависимыми от применения тГКС.
Фузобактерии
Фузобактерии при ПД впервые обнаружены в 1971 г. A. Buck благодаря микроскопическому исследованию мазков, взятых из псевдопустул и окрашенных методом по Граму и метиленовым синим [13]. В 1994 г., по сообщениям P. Berardi, фузобактерии были обнаружены на поверхности корней веллусных волос у пациентов с ПД с помощью ленты с толуидиновым синим [14]. Исследование U. Adaskevich и M. Miadzelets 2019 г. [15] подтверждает микроскопическое обнаружение у большинства (8 из 10) людей с ПД палочковидных бактерий, сходных по морфологии с теми, что были описаны P. Berardi (1994). Однако такие же бактерии, хотя и с меньшей частотой, выявлены ими у 4 пациентов с розацеа, 4 — с себорейным дерматитом и у 1 представителя группы контроля. Таким образом, подтверждение непосредственного участия фузоформных бактерий в развитии ПД требует проведения дальнейших исследований.
Клещ Demodex
Роль клеща Demodex также остается спорной. Возможно, они могут вызвать воспалительную или аллергическую реакцию, закупоривая волосяные фолликулы или действуя как переносчики других микроорганизмов. Demodex имеется на коже многих здоровых людей, поэтому высказано предположение, что клещ может играть патогенную роль только тогда, когда присутствует в большом количестве [16]. В частности, в работе Н. Резниченко и соавт. 2017 г. Demodex folliculorum обнаружен только у 1/3 больных ПД, это позволило сделать вывод, что он не играет ведущей роли в формировании этого заболевания [17]. Однако при длительном течении ПД и использовании ГКС может происходить вторичная бактериальная колонизация или заражение клещами Demodex, а это в свою очередь приводит к более выраженной пустулизации процесса [18].
Прочие факторы
Помимо прочего, отягчающими факторами для ПД являются пребывание на солнце, интенсивное мытье с мылом, декоративная косметика, кремы с высоким солнцезащитным фактором, фторсодержащая зубная паста, жевательная резинка и даже зубные пломбы [19].
Патогенез
ПД представляет собой характерную реакцию непереносимости кожи лица на повторяющееся раздражение [20]. Возможные раздражители следует искать в стероидных мазях, кремах, косметических продуктах, таких как очищающие средства или кремы для ухода за кожей, однако пути, ведущие к развитию ПД, до конца не изучены; установлено, что у многих пациентов имеется склонность к атопии [21].
При заболевании ПД подавляется функция эпидермального барьера, это приводит к набуханию рогового слоя, что в свою очередь сопровождается ощутимым нарушением защитной функции и повышенной трансэпидермальной потерей воды [22]. Количество эпидермальных липидов, включая церамиды, уменьшается, тогда как дермальные изменения включают уменьшение количества коллагена и эластических волокон. Появление ощущения стянутости и сухости побуждает больных увеличить использование косметических продуктов, которые провоцируют еще большее раздражение. Формируется порочный круг патогенеза, воспалительная реакция в конечном счете приводит к клинической картине ПД [23].
Иммуносупрессивное и вазоконстрикторное действие местных стероидов способствует возникновению и обострению ПД. После отказа от применения топических стероидов возникает опосредованный суперантигенами иммунологический ответ с высвобождением провоспалительных цитокинов [24]. Длительное сужение сосудов приводит к накоплению некоторых метаболитов, таких как оксид азота (мощный вазодилататор), при отмене тГКС сосудосуживающий эффект прекращается, что приводит к стойкому расширению сосудов, гораздо большему, чем их первоначальное состояние (высвобождение накопившегося NO), что впоследствии усиливает эритему, телеангиэктазии, жжение и зуд, наблюдаемые при ПД [25].
Гистологическая картина
Биопсия кожи при периоральном дерматите выявляет перифолликулярный и периваскулярный лимфогистиоцитарный воспалительный инфильтрат с редкими плазматическими клетками. Хотя иногда встречается фолликулярный спонгиоз, типичные признаки классического дерматита часто отсутствуют, несмотря на то, что этот термин используется для обозначения болезни [26]. При гранулематозном варианте ПД, помимо периваскулярного и перифолликулярного лимфогистиоцитарного воспаления, присутствуют дермальные эпителиоидные гранулемы и гигантские клетки [27].
Терапия
При выборе терапии ПД рекомендуется указывать степень тяжести заболевания с помощью PODSI, основанного на выраженности клинических проявлений, таких как эритема, папулы и шелушение. С его помощью также оценивают эффективность проводимого лечения. Легкая степень тяжести ПД соответствует значениям PODSI 0,5–2,5, средняя степень — 3,0–5,5, тяжелая — 6,0–9,0 [28].
Первоначальная терапия ПД может быть местной, системной или нулевой с учетом в первую очередь степени тяжести, а также ранее проводимого лечения, типа личности и ожидаемой приверженности пациента. Если после 3 нед лечения PODSI не уменьшается на 50%, терапию усиливают, учитывая, что системная терапия должна проводиться максимум 8 нед, за исключением терапевтически рефрактерных форм [29].
1. Нулевая терапия, т.е. прекращение всех видов местного лечения (особенно местных стероидов и богатой липидами косметики), является общепринятым подходом к лечению данного заболевания, который во многих случаях может привести к улучшению или выздоровлению у приверженных пациентов. Понятно, что проспективных контролируемых исследований нулевой терапии не существует. K. Weber и R. Thurmayr опубликовали систематический обзор терапии ПД в 2005 г. [30] и указывают на 2 исследования, которые подтверждают эффективность нулевой терапии:
1) H. Röckl и E. Schubert сообщили в открытом исследовании о высокой скорости выздоровления при нулевой терапии ПД [31]. В плацебо-контролируемом исследовании тетрациклинов те же авторы наблюдали улучшение состояния пациентов даже в группе плацебо [32];
2) в исследовании лечения ПД эритромицином и тетрациклином болезнь также улучшилась в группе плацебо, что свидетельствует об эффективности нулевой терапии [33].
2. Пимекролимус. В дополнение к нулевой терапии могут быть добавлены топические средства. Предпочтение следует отдавать крему пимекролимусу, поскольку этот препарат имеет наибольшее количество исследований, посвященных терапии ПД, где подтверждались его высокая эффективность и безопасность длительного использования [34–37]. В рандомизированном двойном слепом исследовании взрослых с ПД пациенты, получавшие 1% крем пимекролимуса 2 раза в день, достигли более раннего снижения тяжести заболевания, субъективных ощущений по сравнению с группой больных, использовавших плацебо (крем-носитель). Крем 1% наносится на пораженный участок 2 раза в день. Признаки улучшения обычно появляются в течение 1-го месяца терапии. Лечение обычно хорошо переносится [34].
3. Эритромицин местно. Обычно назначают 2% гель 2 раза в день. Улучшение заметно в течение первых 4–8 нед. Эффективность местного эритромицина при ПД подтверждена 80-дневным рандомизированным исследованием [38, 39].
4. Метронидазол местно. В проспективном двойном слепом многоцентровом исследовании 108 пациентов лечились пероральными тетрациклинами или 1% метронидазолом местно 2 раза в день. Метронидазол привел к уменьшению количества папул на 92%, но тетрациклины показали лучший результат — 100% [40]. При терапии метронидазолом могут назначаться лосьон, гель или крем (0,75 или 1%) 1 раз в сутки, длительностью не менее 8 нед. В течение этого периода часто отмечается улучшение, но для полного излечения могут потребоваться более длительные курсы (3–6 мес) [41, 42]. Кроме того, известны данные о местном применении метронидазола, подтверждающие его эффективность и безопасность у детей [43, 44].
5. Другие топические средства. Дополнительные местные методы лечения, которые были полезны в небольших неконтролируемых исследованиях или исследованиях из конкретных клинических случаев, включают 20% крем с азелаиновой кислотой [45, 46], клиндамицин местно с 1% лосьоном с гидрокортизоном или без него [47, 48], тетрациклин местно [49], адапален 0,1% гель [50].
При отсутствии эффекта терапии местным применением пимекролимуса, эритромицина или метронидазола в течение 8 нед рекомендуется перейти к системной терапии ПД.
6. Пероральные тетрациклины (например, тетрациклин, доксициклин, миноциклин) — наиболее популярные и предпочтительные препараты, используемые для системного лечения ПД [51–55]. Пероральный эритромицин является альтернативой для пациентов детского возраста или с непереносимостью антибиотиков тетрациклинового ряда.
Альтернативная терапия — лечение макролидами, аналогичное таковому у детей раннего возраста, подходит для подростков и взрослых. Начальные дозы для взрослых 333 мг 3 раза в день или 500 мг 2 раза в день. Обычно детям старше 4 лет назначают дозу 40 мг/кг/сут, разделенную на 3 приема, до максимальной дозы 1000 мг/сут [56–61]. Длительность лечения пероральными антибиотиками обычно продолжается в течение 8 нед.
7. Системный изотретиноин. Применение изотретиноина является весьма перспективным направлением в практике терапии розацеаподобных дерматозов. Эффективность перорального изотретиноина при рефрактерном гранулематозном периорифициальном дерматите описана в 2 клинических случаях [62, 63].
В настоящее время очень мало сообщений о применении перорального изотретиноина при ПД. Сообщаемая доза варьирует от 0,7 мг/кг/сут до 0,2 мг/кг в начале с последующим снижением до 0,1 или 0,05 мг/кг [64]. Некоторые авторы сомневаются, действительно ли пероральный изотретиноин эффективен при гранулематозном ПД, утверждая, что спонтанное выздоровление через несколько месяцев — обычное явление при данном заболевании [62], однако пероральный прием низких доз изотретиноина был связан с резким улучшением ПД в течение нескольких недель во всех изложенных кейсах.
8. Ивермектин. В последнее время появилось достаточное количество публикаций об успешном применении местного, а также системного ивермектина для лечения больных ПД [65–68], однако ни в одном рандомизированном исследовании не оценено использование местного или перорального ивермектина.
Показано, что крем с ивермектином обладает низким потенциалом раздражения кожи. Этот простой подход может привести к лучшему соблюдению пациентом режима лечения, повышению качества жизни и удовлетворенности лечением и, таким образом, способствовать успеху лечения; рекомендуемая схема применения — 1 раз в сутки не менее 3 мес [65, 67].
Необходимы дальнейшие проспективные клинические испытания, чтобы подтвердить успешное использование крема с ивермектином при ПД.
Клинический случай
Пациентка К., 51 года, поступила на прием к дерматовенерологу в КДЦ СЗГМУ им. И.И. Мечникова с жалобами на поражение кожи лица, зуд и жжение в области очагов. Считала себя больной в течение 1,5 года. Изначально (со слов пациентки) процесс локализовался на коже подбородка. Длительно использовала топические ГКС-мази, на фоне применения которых отмечала разрешение воспаления, однако при отмене процесс возвращался, принимая более распространенный характер. В дальнейшем пациентка получала в течение 6 мес внутримышечные инъекции бетаметазона дипропионата и бетаметазона динатрия фосфата (препарат дипроспан) 2,0 мл ежемесячно. Несколько раз пыталась отменить инъекции, но вновь получала обострение сыпи. На фоне приема препарата обратилась в КДЦ для коррекции терапии.
При осмотре на первичном приеме кожный процесс носил распространенный характер. На коже лица и шеи на фоне выраженной ярко-красной сливающейся эритемы отмечались многочисленные папулы ярко-розового цвета, единичные пустулы, а также небольшое шелушение (рис. 1). Кожа волосистой части головы, туловища и конечностей, а также видимые слизистые оболочки были свободны от высыпаний.

Рис. 1. Фото пациентки до начала терапии ивермектином.
На основании жалоб, анамнеза, характерной клинической картины пациентке поставлен диагноз ПД, принято решение о назначении крема ивермектина 1% off-label, и в течение последующих 8 мес пациентка проходила амбулаторное лечение с его местным применением 1 раз в сутки в течение 4 мес, затем 3 раза в неделю еще 4 мес. Лечение переносилось удовлетворительно. Назначение ивермектина позволило добиться выраженного регресса высыпаний (рис. 2, 3).

Рис. 2. Фото пациентки через 4 мес лечения.

Рис. 3. Клинические проявления после 7 мес терапии.
Заключение
Периоральный дерматит — это весьма распространенный воспалительный дерматоз лица, который еще недостаточно хорошо изучен. Есть достоверные накопленные данные, указывающие на тесную взаимосвязь ПД и длительного применения топических глюкокортикостероидов, косметических средств и других раздражающих внешних факторов (пломбы, фторированная зубная паста, SPF-фактор и т.д.).
Главным звеном в патогенезе заболевания считается длительное раздражение и повреждение кожи, которое влечет за собой нарушение эпидермального кожного барьера, увеличение потери влаги, а также снижение местного иммунитета кожи вследствие длительного использования тГКС, из-за чего впоследствии присоединяется патогенная флора, стимулируя воспалительный ответ дермы.
Основными подходами к терапии сегодня являются нулевая терапия, назначение местно метронидазола, эритромицина, пимекролимуса, 20% азелаиновой кислоты, системная терапия антибиотиками тетрациклинового ряда, макролидами, а также системными ретиноидами при особо тяжелых формах ПД.
Применение ивермектина позволяет достигнуть хороших результатов лечения пациентов с ПД и может стать одним из эффективных подходов к его терапии, однако для этого требуются более крупные клинические исследования.
Участие авторов:
Концепция и дизайн статьи: Суворова А.А., Вашкевич А.А.
Сбор и обработка материала: Суворова А.А., Вашкевич А.А.
Написание текста: Суворова А.А., Вашкевич А.А.
Редактирование: Разнатовский К.И., Резцова П.А., Гулордава М.Д., Левина Ю.В.
Авторы заявляют об отсутствии конфликта интересов.
Authors’ contributions:
The concept and design of the study: Suvorova A.A., Vashkevich A.A.
Collecting and interpreting the data: Suvorova A.A., Vashkevich A.A.
Drafting the manuscript: Suvorova A.A., Vashkevich A.A.
Revising the manuscript: Raznatovsky K.I., Reztsova P.A., Gulordava M.D., Levina Yu.V.
Капсулы, таблетки, покрытые пленочной оболочкой
Внутрь, не разжевывая, за 1 ч до или через 2 ч после еды, 1 раз в сутки.
При инфекции верхних и нижних отделов дыхательных путей, лор-органов назначают по 500 мг/сут в течение 3 дней (курсовая доза — 1,5 г).
При инфекциях кожи и мягких тканей назначают по 500 мг/сут в течение 3 дней (курсовая доза — 1,5 г).
При акне вулгарис средней степени тяжести в 1-й, 2-й, 3-й день лечения — по 500 мг 1 раз в день в течение 3 дней, затем делают перерыв с 4-го по 7-й день, с 8-го дня лечения принимают по 500 мг 1 раз в неделю (с интервалом 7 дней) в течение 9 нед. Курсовая доза — 6 г.
При неосложненном уретрите и/или цервиците назначают однократно 1 г.
При болезни Лайма (боррелиозе) для лечения начальной стадии (erythema migrans) назначают по 1 г в 1-й день и по 500 мг ежедневно со 2-го по 5-й день (курсовая доза — 3 г).
В случае пропуска 1 дозы препарата пропущенную дозу следует принять как можно раньше, а последующие — с перерывом 24 ч.
Пациенты с нарушением функции почек. Для таблеток — у пациентов с СКФ 10–80 мл/мин коррекции дозы не требуется; для капсул — с нарушением функции почек легкой и средней степени тяжести (Cl креатинина >40 мл/мин) коррекции дозы не требуется.
Пациенты с нарушением функции печени. У пациентов с нарушением функции печени легкой и средней степени тяжести коррекции дозы не требуется.
Пожилые пациенты. У пожилых пациентов коррекции дозы не требуется.
Дополнительно для таблеток: поскольку пожилые люди уже могут иметь текущие проаритмогенные состояния, следует соблюдать осторожность при применении азитромицина в связи с высоким риском развития сердечных аритмий, в т.ч. типа «пируэт».
Порошок для приготовления суспензии для приема внутрь
Внутрь, за 1 ч до или через 2 ч после еды, 1 раз в сутки.
Во флакон постепенно добавляют воды (дистиллированной или прокипяченной и охлажденной) до метки. Содержимое флакона тщательно взбалтывают до получения однородной суспензии. Если уровень приготовленной суспензии располагается ниже метки на этикетке флакона, повторно добавляют воду до метки и взбалтывают.
Приготовленная суспензия стабильна при комнатной температуре в течение 5 дней.
При инфекциях верхних и нижних дыхательных путей, кожи и мягких тканей (за исключением хронической мигрирующей эритемы): детям — из расчета 10 мг/кг 1 раз в сутки в течение 3 дней (курсовая доза — 30 мг/кг). Суспензия рекомендуется для применения у детей старше 6 мес. Рекомендуемые схемы дозировки в зависимости от массы тела ребенка представлены в таблицах 1 и 2.
Таблица 1
| Масса тела, кг | Суточная доза (суспензия 100 мг/5 мл) |
| <8 | 2,5 мл (50 мг) — 0,5 ложечки |
| 8–14 | 5 мл (100 мг) — 1 ложечка |
| 15–24 | 10 мл (200 мг) — 2 ложечки |
| 25–34 | 12,5 мл (250 мг) — 2,5 ложечки |
| 35–45 | 17,5 мл (350 мг) — 3,5 ложечки |
| более 45 | назначают дозы для взрослых |
Таблица 2
| Масса тела, кг | Суточная доза (суспензия 200 мг/5 мл) |
| 10–14 | 2,5 мл (100 мг) — 0,5 ложечки |
| 15–24 | 5 мл (200 мг) — 1 ложечка |
| 25–34 | 7,5 мл (300 мг) — 1,5 ложечки |
| 35–44 | 10 мл (400 мг) — 2 ложечки |
| не менее 45 | 12,5 мл (500 мг) — 2,5 ложечки (соответствует дозе для взрослых пациентов) |
При фарингите/тонзиллите, вызванных Streptococcus pyogenes, азитромицин применяют в дозе 20 мг/кг/сут в течение 3 дней (курсовая доза — 60 мг/кг). Максимальная суточная доза составляет 500 мг.
Взрослым — 500 мг (25 мл суспензии 100 мг/5 мл) 1 раз в день в течение 3 дней (курсовая доза — 1,5 г).
Детям с массой тела до 10 кг следует принимать препараты азитромицина в форме порошка для приготовления суспензии для приема внутрь с концентрацией 100 мг/5 мл.
При болезни Лайма (боррелиоз) для лечения начальной стадии (erythema migrans) назначают 1 раз в сутки в течение 5 дней: в 1-й день в дозе 20 мг/кг, а затем со 2-го по 5-й день — по 10 мг/кг (курсовая доза — 60 мг/кг).
Рекомендации по режиму дозирования препарата Хемомицин (в форме суспензии) у детей с erythema migrans представлены в таблицах 3 и 4 (1-й день), 5 и 6 (со 2-го по 5-й день).
Таблица 3
| Масса тела, кг | Суточная доза (суспензия 100 мг/5 мл) |
| <8 | 5 мл (100 мг) — 1 ложечка |
| 8–14 | 10 мл (200 мг) — 2 ложечки |
| 15–24 | 20 мл (400 мг) — 4 ложечки |
| 25–34 | 25 мл (500 мг) — 5 ложечек |
| 35–45 | 35 мл (700 мг) — 7 ложечек |
Таблица 4
| Масса тела, кг | Суточная доза (суспензия 200 мг/5 мл) |
| 10–14 | 5 мл (200 мг) — 1 ложечка |
| 15–24 | 10 мл (400 мг) — 2 ложечки |
| 25–34 | 15 мл (600 мг) — 3 ложечки |
| 35–44 | 20 мл (800 мг) — 4 ложечки |
| не менее 45 | 25 мл (1000 мг) — 5 ложечек |
Таблица 5
| Масса тела, кг | Суточная доза (суспензия 100 мг/5 мл) |
| <8 | 2,5 мл (50 мг) — 0,5 ложечки |
| 8–14 | 5 мл (100 мг) — 1 ложечка |
| 15–24 | 10 мл (200 мг) — 2 ложечки |
| 25–34 | 12,5 мл (250 мг) — 2,5 ложечки |
| 35–45 | 17,5 мл (350 мг) — 3,5 ложечки |
Таблица 6
| Масса тела, кг | Суточная доза (суспензия 200 мг/5 мл) |
| 10–14 | 2,5 мл (100 мг) — 0,5 ложечки |
| 15–24 | 5 мл (200 мг) — 1 ложечка |
| 25–34 | 7,5 мл (300 мг) — 1,5 ложечки |
| 35–44 | 10 мл (400 мг) — 2 ложечки |
| не менее 45 | 12,5 мл (500 мг) — 2,5 ложечки |
Перед употреблением суспензию следует взбалтывать.
Непосредственно после приема суспензии ребенку следует дать выпить несколько глотков жидкости (вода, чай), для того чтобы смыть и проглотить оставшуюся в полости рта суспензию.
В случае пропуска приема 1 дозы препарата пропущенную дозу следует принять как можно раньше, а последующие — с перерывом 24 ч.
Пациенты с нарушением функции почек. У пациентов с СКФ 10–80 мл/мин коррекции дозы не требуется.
Пациенты с нарушением функции печени. У пациентов с нарушением функции печени легкой и средней степени тяжести коррекции дозы не требуется.
Пожилые пациенты. У пожилых пациентов коррекции дозы не требуется.
Лиофилизат для приготовления раствора для инфузий
Препарат следует применять только в условиях стационара.
В/в. Рекомендуемые дозы для в/в введения при лечении взрослых и детей старше 16 лет при следующих заболеваниях
Внебольничная пневмония. 500 мг/сут, однократно в течение не менее 2 дней. В/в введение должно сменяться пероральным приемом азитромицина в дозе 500 мг/сут однократно до полного завершения 7–10-дневного общего курса лечения.
Инфекционно-воспалительные заболевания органов малого таза. 500 мг/сут, однократно в течение не менее 2 дней. В/в введение должно сменяться пероральным приемом азитромицина в дозе 250 мг/сут однократно до полного завершения 7-дневного общего курса лечения. Сроки перехода на пероральное лечение определяются в соответствии с данными клинического обследования.
Пациенты с нарушением функции почек. У пациентов с СКФ 10–80 мл/мин коррекции дозы не требуется.
Пациенты с нарушением функции печени. У пациентов с нарушением функции печени легкой и средней степени тяжести коррекции дозы не требуется.
Пожилые пациенты. У пожилых пациентов коррекции дозы не требуется.
Раствор для инфузий готовится в 2 этапа
1-й этап — приготовление восстановленного раствора. Во флакон с 500 мг препарата добавляют 4,8 мл стерильной воды для инъекций и тщательно встряхивают до полного растворения порошка. 1 мл полученного раствора содержит 100 мг азитромицина. Приготовленный раствор остается стабильным в течение 24 ч при комнатной температуре.
2-й этап — разведение восстановленного раствора (100 мг/мл). Проводится непосредственно перед введением в соответствии с ниже представленными данными.
Для получения концентрации азитромицина в инфузионном растворе 1 мг/мл необходимо 500 мл растворителя; для получения концентрации азитромицина в инфузионном растворе 2 мг/мл — 250 мл.
Восстановленный раствор вносят во флакон с растворителем (0,9% раствор хлорида натрия; 5% раствор декстрозы; раствор Рингера) до получения конечной концентрации азитромицина 1–2 мг в 1 мл инфузионного раствора.
Раствор Хемомицина нельзя вводить в/в струйно или в/м. Рекомендуется вводить приготовленный раствор капельно в течение не менее 1 ч.
Перед введением раствор подвергают визуальному контролю. Если готовый раствор содержит частицы вещества, он не должен использоваться.
Приготовленный раствор стабилен при комнатной температуре в течение 24 ч.
Капсулы, 250 мг. По 6 капс. в блистере из фольги алюминиевой и пленки ПВХ. 1 бл. вместе с инструкцией по применению помещают в пачку картонную.
Порошок для приготовления суспензии для приема внутрь, 100 мг/5 мл. Во флаконе темного стекла, укупоренном металлической крышкой с контролем первого вскрытия, 11,43 г. 1 фл. вместе с мерной ложкой (объемом 5 мл, с риской для объема 2,5 мл) и инструкцией по применению помещают в пачку картонную.
Порошок для приготовления суспензии для приема внутрь, 200 мг/5 мл. Во флаконе темного стекла, укупоренном навинчивающейся, с контролем первого вскрытия пластиковой или металлической крышкой, 10 г. На верхнюю сторону пластиковой крышки нанесена схема открывания флакона. 1 фл. вместе с мерной ложкой (объемом 5 мл, с риской для объема 2,5 мл) вместе с инструкцией по применению помещают в пачку картонную.
Таблетки, покрытые пленочной оболочкой, 500 мг. По 3 табл. в блистере из алюминия/ПВХ. 1 бл. вместе с инструкцией по применению помещают в пачку картонную.
Лиофилизат для приготовления раствора для инфузий, 500 мг. По 500 мг действующего вещества помещают во флакон из бесцветного стекла 1 гидролитического класса вместимостью 13,5 мл, укупоренный пробкой резиновой и запечатанный алюминиевым колпачком с вкладышем в виде пластикового диска (контроль первого вскрытия). 1 фл. вместе с инструкцией по применению помещают в пачку картонную.
По рецепту.
таблетки, покрытые пленочной оболочкой 500 мг блистер; порошок для приготовления суспензии для приема внутрь 200 мг/5 мл флакон (флакончик) темного стекла 60 мл, 100 мг/5 мл флакон (флакончик) темного стекла 60 мл —
При температуре не выше 25 °C, в оригинальной упаковке.
лиофилизат для приготовления раствора для инфузий 500 мг флакон —
При температуре 10–25 °C.
Хранить в недоступном для детей месте.
3 года.
Не применять по истечении срока годности, указанного на упаковке.
Общая информация
Устаревшее наименование
—
Владелец
Номер регистрационного удостоверения РФ
П N013856/02
Действующее вещество (МНН)
Форма выпуска / дозировка
Порошок для приготовления суспензии для приема внутрь
Лекарственная форма ГРЛС
Порошок внутрь
Состав
5 мл готовой суспензии содержат:
действующее вещество: азитромицина 200,0 мг (в форме азитромицина дигидрата 209,6 мг);
вспомогательные вещества: камедь ксантановая, натрия сахаринат, кальция карбонат, кремния диоксид коллоидный, натрия фосфат безводный, сорбитол, ароматизатор яблочный, ароматизатор земляничный, ароматизатор вишневый.
Описание препарата
Порошок белого или почти белого цвета с фруктовым запахом.
Описание готовой суспензии: суспензия почти белого цвета с фруктовым запахом.
Фармако-терапевтическая группа
Антибиотик-азалид
