Дата публикации 14 ноября 2017Обновлено 23 августа 2024
Определение болезни. Причины заболевания
Хронический аутоиммунный (лимфоматозный) тиреоидит (ХАИТ) — хроническое заболевание щитовидной железы аутоиммунного происхождения, было описано Х. Хашимото в 1912 г. Заболевание чаще наблюдается у женщин и наиболее часто диагностируется среди известных патологий щитовидной железы. Аутоиммунный тиреоидит выявляется у одной из 10-30 взрослых женщин.[1]
Рассматриваемое заболевание аутоиммунной природы, и для него обязательно присутствие антител. Впервые опубликовали данные об обнаружении антител к ткани щитовидной железы в сыворотке у пациентов с аутоиммунным тиреоидитом в 1956 году. Впоследствии выяснилось, что аутоиммунный тиреоидит подразумевает наличие антител к тиреоглобулину, второму коллоидному антигену и тиреопероксидазе (микросомальному антигену).
Провоцирующие факторы
Сегодня принято считать, что апоптоз, то есть программируемая гибель фолликулярных клеток щитовидной железы — одна из главных причин аутоиммунного тиреоидита и других патологий щитовидной железы.[2] Предполагается, что запуску апоптоза способствуют вирусы и генетические нарушения.
Чем опасен тиреоидит во время беременности
Аутоиммунный тиреоидит у женщины никак не отражается на возможности забеременеть и родить здорового ребёнка при условии, что у пациентки нормальный уровень гормонов — тиреотропный гормон (ТТГ) до 2,5 мЕд/л, в том числе в первом триместре беременности.
При гормональном нарушении возможны следующие осложнения:
- плацентарная недостаточность;
- выкидыш;
- преждевременные роды;
- проблемы со сном;
- поздний токсикоз;
- замирание беременности;
- кровотечения после родов;
- гипоксия плода;
- неонатальный тиреотоксикоз.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы аутоиммунного тиреоидита
Изначально, на протяжении некоторого времени, больные не высказывают никаких жалоб. Постепенно с течением времени регистрируют медленное развитие клинической картины снижения функции щитовидной железы, вместе с тем в части ситуаций будет отмечаться прогрессирующее уменьшение размеров железы или же наоборот ее увеличение.[3]
Клинические проявления при хроническом аутоиммунном тиреоидите начинают появляться с нарушением функции щитовидной железы, но в части ситуаций симптомов может и не быть. Все симптомы аутоиммунного тиреоидита щитовидной железы неспецифические, т. е. могут быть при многообразных заболеваниях. Но несмотря на это, все же обозначим клинические проявления, имея которые следует обратиться к эндокринологу для обследования.

Симптомы аутоиммунного тиреоидита
Патогенез аутоиммунного тиреоидита
Эндогенный (внутренний) критерий наследования аутоиммунных заболеваний взаимосвязан с клонами Т-лимфоцитов.
- Чтобы произошло развитие хронического заболевания с учетом имеющейся наследственной предрасположенности, нужно влияние экзогенных факторов (вирусных и любых других инфекций, фармпрепаратов), которые способствуют активации Т-лимфоцитов, те впоследствии активируют В-лимфоциты, запуская цепную реакцию.
- Далее Т-клетки, кооперируясь с антитиреоидными антителами, воздействуют на эпителиальные клетки фолликулов, содействуя их деструкции, вследствие чего снижается численность правильно функционирующих структурных единиц щитовидной железы.[1][4]
Количество антитиреоидных антител при этом заболевании непосредственно отражает выраженность аутоиммунного процесса и иногда имеет склонность уменьшаться по мере увеличения продолжительности заболевания. Только присутствия антитиреоидных антител недостаточно, чтобы травмировать структурные элементы щитовидной железы.
Для реализации токсических свойств имеющимся антителам необходимо вступить во взаимодействие с Т-лимфоцитами, которые чувствительны к антигенам щитовидной железы при ХАИТ, чего не бывает при наличии обычного зоба или если патология щитовидной железы не выявлена.
В норме все клетки имеют иммунологическую нечувствительность к другим клеткам собственного организма, которая приобретается во время внутриутробного развития (еще до рождения), во время взаимодействия зрелых лимфоцитов со своими антигенами. Любые нарушения в данном взаимодействии и синтез особых клонов Т-лимфоцитов, которые вступают во взаимодействие со своими же антигенами, и могут стать той причиной, которая приводит к нарушению иммунологической нечувствительности и впоследствии привести к формированию любых аутоиммунных патологий, включая и ХАИТ.
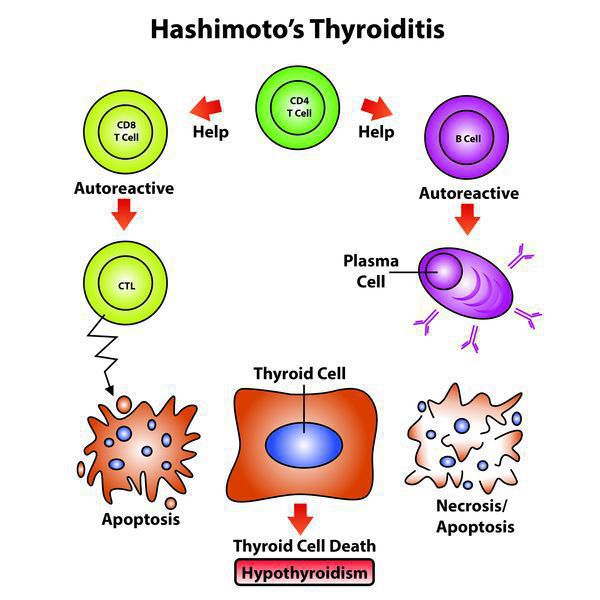
Патогенез аутоиммунного тиреоидита
Классификация и стадии развития аутоиммунного тиреоидита
Формы ХАИТ с учетом объема железы и данных клиники:
- Гипертрофическая (тиреоидит Хашимото). Наиболее распространена: встречается у 15-20% людей 50 лет и старше. Щитовидная железа отличается плотностью, увеличена до II или III степени. Если
- Атрофическая. Щитовидная железа в норме или незначительно увеличена, а на момент осмотра может быть даже уменьшена. Функционально — гипотиреоз. Встречается у 80-85% пациентов.
Еще одна классификация аутоиммунного тиреоидита щитовидной железы:[2]
Типы аутоиммунного тиреоидита
Фазы ХАИТ с учетом клинической картины заболевания:
- Эутиреоидная. Бессимптомное продолжительное (иногда пожизненное) течение, без изменений в функции щитовидной железы.
- Субклиническая. Если заболевание прогрессирует, то поскольку происходит деструкция клеток щитовидной железы и уменьшается уровень тиреоидных гормонов, повышается синтез тиреотропного гормона (ТТГ), который в свою очередь чрезмерно стимулирует щитовидную железу, благодаря чему организм поддерживает на нормальном уровне секрецию Т4.
- Фаза тиреотоксикоза. Поскольку заболевание продолжает развиваться, в кровь высвобождаются имеющиеся тиреоидные гормоны и формируется тиреотоксикоз. Не считая этого, в кровь попадают разрушенные части внутренних структур фолликулярных клеток, в результате образуются антитела к клеткам щитовидной железы. Когда при прогрессирующей деструкции щитовидной железы концентрация гормонопродуцирующих клеток снижается ниже допустимого предела, концентрация в крови Т4 стремительно уменьшается, развивается стадия явного гипотиреоза.
- Фаза гипотиреоза. Продолжается приблизительно в течение года, чаще всего после этого происходит восстановление функции щитовидной железы. Иногда гипотиреоидная фаза продолжается всю жизнь.
ХАИТ преимущественно протекает только с одной фазой заболевания.[5]
Осложнения аутоиммунного тиреоидита
ХАИТ — условно безопасное заболевание, не приводящее к осложнениям только при условии сохранения необходимой концентрации гормонов в крови, т. е. эутиреоидного состояния. И, соответственно, тогда никаких осложнений не развивается. Но при наступлении гипотиреоза могут наблюдаться осложнения. При отсутствии лечения гипотиреоза могут возникать осложнения: нарушение репродуктивной функции, выраженное снижение памяти, вплоть до слабоумия, анемия, но самое грозное и тяжелое осложнение гипотиреоза — гипотиреоидная или мексидематозная кома — возникает при резкой недостаточности гормонов щитовидной железы.[5][6]
Симптомы и осложнения аутоиммунного тиреоидита
Диагностика аутоиммунного тиреоидита
Диагностика ХАИТ состоит из нескольких пунктов. Для определения данного заболевания у больного необходим минимум один большой критерий, если таких критериев не обнаружено, то диагноз лишь вероятен.[1]
Большие диагностические критерии:
- первичный гипотиреоз (причем возможен как манифестный, так и устойчивый субклинический);
- присутствие антител к ткани щитовидной железы;
- ультразвуковые критерии аутоиммунной патологии.
Пальпация щитовидной железы
Следует обратить особое внимание на то, что установить диагноз аутоиммунного тиреоидита исключительно по итогам пальпации щитовидной железы нельзя, хотя она может быть увеличена или уменьшена. Эти изменения лишь позволяют заподозрить патологию и отправить пациента на дообследование с целью постановки диагноза и назначения специального лечения.
Какие анализы нужны, чтобы определить АИТ
Для установления аутоиммунного тиреоидита необходимо сдать кровь на тиреотропный гормон (ТТГ), тироксин свободный (Т4 свободный) и антитела к тиреопероксидазе (ТПО). Если антитела к ТПО повышены, но ТТГ в пределах нормы, то диагноз АИТ носит вероятный характер.
Нужно заметить, что при обнаружении у больного гипотиреоза манифестного или стабильного субклинического, диагностирование аутоиммунного тиреоидита важно для установления причины уменьшения функции железы, но несмотря на это постановка диагноза никак не меняет терапевтических методов. Лечение заключается в употреблении заместительной гормональной терапии препаратами тиреоидных гормонов.
Использование пункционной биопсии щитовидной железы не показано для установления хронического аутоиммунного тиреоидита. Ее необходимо проводить, только если имеются узлы щитовидной железы, более 1 см в диаметре.
Важно отметить, что нет надобности контролировать в течение болезни количество имеющихся антител к щитовидной железе, потому что данная процедура не имеет диагностической роли для анализа прогрессирования аутоиммунного тиреоидита. [7]
Лечение аутоиммунного тиреоидита
Терапия аутоиммунного тиреоидита щитовидной железы неспецифическая. При формировании фазы тиреотоксикоза достаточно применения симптоматической терапии. При формировании гипотиреоза главным вариантом медикаментозной терапии является назначение тиреоидных гормонов. Сейчас в аптечной сети РФ возможно приобрести только таблетки Левотироксина натрия (L-тироксин и Эутирокс). Применение таблетированных препаратов тиреоидных гормонов нивелирует клинику гипотиреоза и при гипертрофической форме аутоиммунного тиреоидита вызывает уменьшение объема щитовидной железы до допустимых значений.
В случае обнаружения у пациента манифестного гипотиреоза (повышение уровня тиреотропного гормона и снижение концентрации Т4 свободного) необходимо использование в лечении левотироксина натрия в средней дозе 1,6 – 1,8 мкг/кг массы тела пациента. Показателем правильности назначенного лечения будет являться уверенное удержание в пределах референсных значений тиреотропного гормона в крови больного.
Когда у больного диагностирован субклинический гипотиреоз (увеличена концентрация ТТГ в совокупности с неизмененной концентрацией Т4 свободного), необходимо:
- Спустя 3–6 месяцев вторично провести гормональное обследование для доказательства наличия изменения функции щитовидной железы;
- Когда в течение беременности у пациентки обнаружено увеличение уровня тиреотропного гормона, даже при сохраненной концентрации Т4 свободного, назначить левотироксин натрия в полной расчетной заместительной дозе сразу же;
- Лечение левотироксином натрия нужно при постоянном субклиническом гипотиреозе (увеличение концентрации тиреотропного гормона в крови свыше 10 мЕд/л, и еще в ситуациях не менее двукратного определения концентрации тиреотропного гормона между 5 – 10 мЕд/л), но если этим больным более 55 лет и у них имеются сердечно-сосудистые патологии, лечение левотироксином натрия назначается только при отличной переносимости лекарства и при отсутствии сведений о декомпенсации данных болезней на фоне приема тироксина;
- Показатель достаточности лечения субклинического гипотиреоза представляет собой стабильное удержание уровня ТТГ в пределах референсных значений в крови.
Если у женщин перед планированием беременности, выявлены антитела к ткани щитовидной железы и/или ультразвуковые признаки аутоиммунного тиреоидита, нужно определить гормональную функцию щитовидной железы (концентрацию тиреотропного гормона и концентрацию Т4 свободного) и обязательно определять уровень гормонов в каждом триместре беременности.[8]
Если поставлен диагноз аутоиммунный тиреоидит, но не выявляются изменения в работе щитовидной железы, применение препаратов левотироксина натрия не показано.[9] Оно возможно иногда в исключительных ситуациях внушительного увеличения объема щитовидной железы, спровоцированного аутоиммунным тиреоидитом, при этом решение принимается по каждому пациенту индивидуально.[10]
Физиологическое количество калия йодита (приблизительно 200 мкг/сутки) не могут спровоцировать формирование гипотиреоза и не осуществляют негативного воздействия на функцию щитовидной железы при ранее развившемся гипотиреозе, вызванном аутоиммунным тиреоидитом.
Питание при аутоиммунном тиреоидите
Продуктов, которые влияют на течение аутоиммунного тиреоидита, не существует. Глютен или лактоза не имеют отношения к гипотиреозу на фоне АИТ. Поэтому рекомендации по питанию для людей с аутоиммунным тиреоидитом такие же, как и для всех остальных: разнообразное сбалансированное питание с достаточным употреблением воды.
Существуют ли народные способы лечения
Аутоиммунный тиреоидит лечат только медицинскими препаратами, которые назначает эндокринолог. Отсутствие адекватной терапии может грозить опасными осложнениями: нарушением репродуктивной функции, выраженным снижением памяти (вплоть до слабоумия), анемией и комой, которая возникает при резкой недостаточности гормонов щитовидной железы.
Прогноз. Профилактика
Хронический аутоиммунный тиреоидит прогрессирует обычно крайне медленно, с развитием гипотиреоидного состояния спустя несколько лет. В отдельных ситуациях состояние и трудоспособность сохраняются в течение 15-18 лет, даже с учетом непродолжительных обострений. В фазе обострения тиреоидита регистрируются симптомы невыраженного либо гипотиреоза, либо тиреотоксикоза.
Сегодня методов профилактики хронического аутоиммунного тиреоидита не найдено.
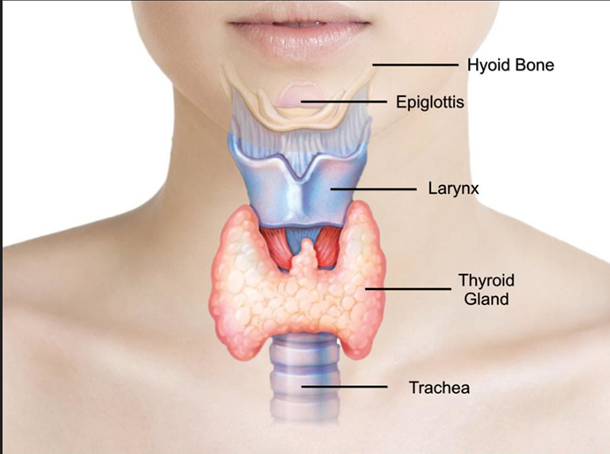
Щитовидная железа и её роль в организме
Щитовидная железа — небольшой орган в форме бабочки, расположенный у основания шеи спереди.
Железа производит гормоны, которые называют тиреоидными. Это ТЗ (трийодтиронин) и Т4 (тироксин). Они влияют практически на все важные процессы в организме, например обмен веществ, поддержание веса, сердечного ритма и температуры тела, синтез некоторых витаминов.
Гормоны щитовидной железы (Т3 и Т4) оказывают большое влияние на все важные процессы в организме
Если щитовидная железа вырабатывает недостаточное количество гормонов, такое состояние называют гипотиреозом, если избыточное — гипертиреозом (тиреотоксикозом).
Работу щитовидной железы регулирует гипофиз — железа размером с горошину, расположенная в основании головного мозга и синтезирующая тиреотропный гормон (ТТГ).
Взаимодействие гипофиза и щитовидной железы устроено по принципу обратной связи. Так, когда щитовидная железа начинает производить меньше Т4, чем обычно, уровень ТТГ в крови возрастает, чтобы стимулировать железу на работу. А при увеличении количества Т4 уровень ТТГ снижается.
Каждый месяц
дарим подарки
и делаем скидки до 30%
🥰
Начните экономить прямо сейчас!
Аутоиммунный тиреоидит
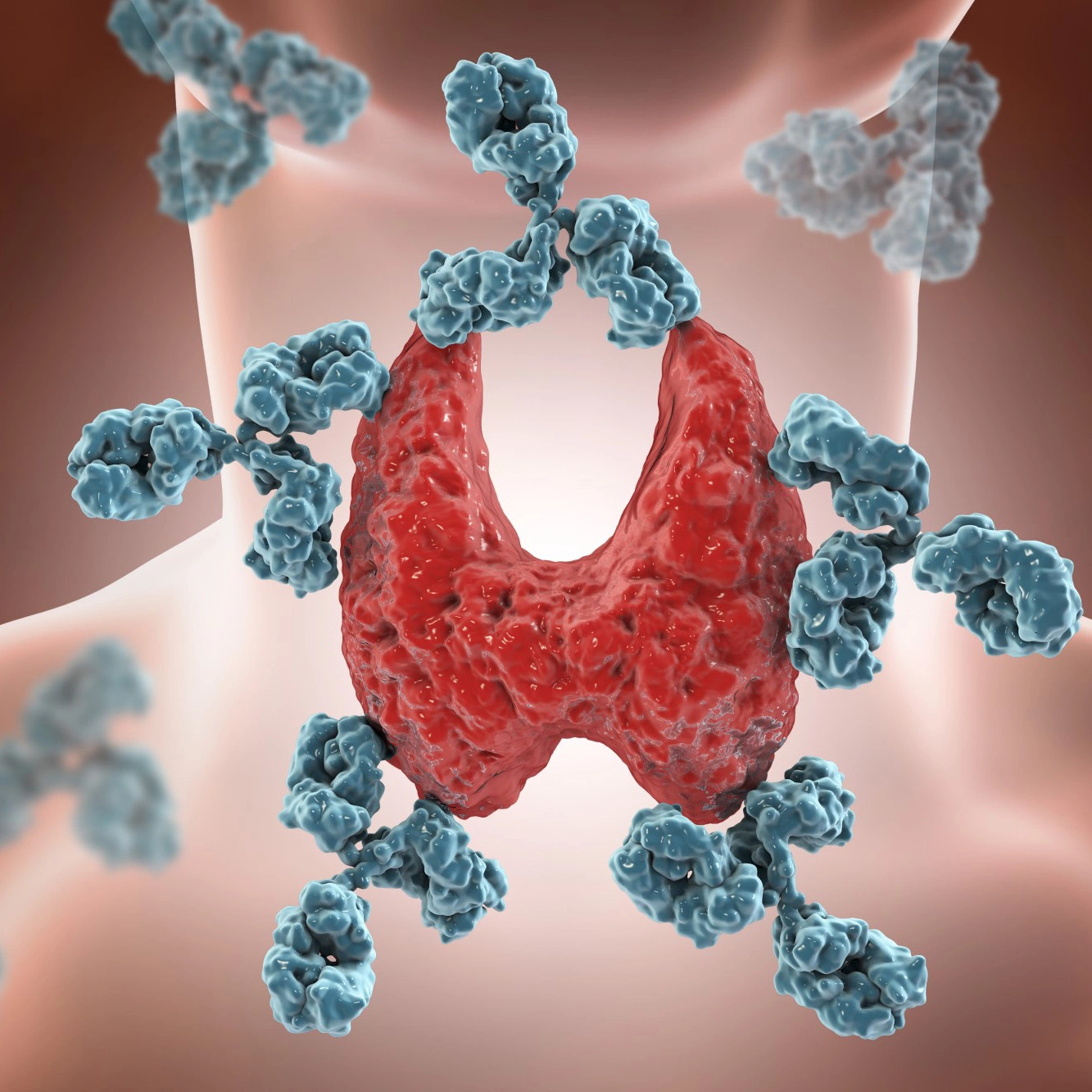
Аутоиммунный тиреоидит (тиреоидит Хашимото, болезнь Хашимото, хронический аутоиммунный тиреоидит, хронический лимфоцитарный тиреоидит) — заболевание, при котором иммунная система разрушает здоровые клетки щитовидной железы, по ошибке принимая их за патогены. При этом орган воспаляется и не может полноценно функционировать. В результате синтезируется меньше тиреоидных гормонов, чем нужно для потребностей организма. Такое состояние называют гипотиреозом.

Патологию впервые описал японский хирург Хакару Хашимото в 1912 году. Поэтому заболевание называют также тиреоидитом Хашимото, или болезнью Хашимото / Источник фото: Wellcome Library, Лондон
От тиреоидита Хашимото значительно чаще (в 4–10 раз) страдают женщины. Как правило, болезнь развивается, когда человек достигает возраста 30–50 лет.
В Международной статистической классификации болезней и проблем, связанных со здоровьем, десятого пересмотра (МКБ-10) аутоиммунному тиреоидиту присвоен код E06.3.
Причины развития аутоиммунного тиреоидита. Провоцирующие факторы
Точные причины болезни неизвестны. Есть мнение, что тиреоидит Хашимото развивается из-за генетически обусловленного дефекта в поведении лимфоцитов — белых кровяных клеток, которые в норме отвечают за иммунную защиту от инфекций. В результате сбоя лимфоциты начинают принимать клетки щитовидной железы за патогены, атакуют и разрушают их.
У пациентов с аутоиммунным тиреоидитом часто встречается гаплотип (участок ДНК, который наследуется от одного из родителей) HLA-DR5. Этот факт подтверждает, что болезнь развивается у генетически предрасположенных к ней людей.
В то же время не все склонные к аутоиммунному тиреоидиту люди непременно заболеют. Чтобы развилась патология, помимо генетической обусловленности, на человека должны влиять и другие факторы.
Факторы, провоцирующие развитие аутоиммунного тиреоидита:
- стресс;
- плохая экологическая обстановка, воздействие радиации;
- вирусные, бактериальные и грибковые инфекции;
- длительный приём йодсодержащих препаратов.
Также зачастую болезнь Хашимото выявляют у людей, страдающих другими аутоиммунными заболеваниями.
Аутоиммунные заболевания, с которыми часто сочетается тиреоидит Хашимото:
- целиакия — воспаление слизистой оболочки тонкой кишки при употреблении продуктов, содержащих глютен;
- системная красная волчанка — поражение соединительной ткани;
- ревматоидный артрит — воспаление суставов;
- синдром Шёгрена — сухость слизистых оболочек, в особенности глаз и рта;
- сахарный диабет 1-го типа — повышение уровня глюкозы в крови из-за недостатка инсулина при — разрушении бета-клеток поджелудочной железы из-за аутоиммунной агрессии организма.

Тиреоидит Хашимото часто сочетается с ещё одним аутоиммунным заболеванием — целиакией (непереносимостью глютена)
Классификация аутоиммунного тиреоидита
Заболевание можно классифицировать по нескольким признакам.
По протеканию болезни и размеру щитовидной железы выделяют такие типы аутоиммунного тиреоидита:
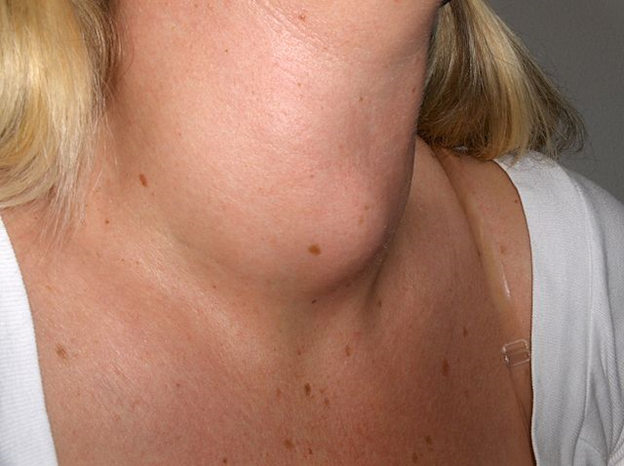
- Латентный. Болезнь практически никак не проявляется (отсутствует выраженная клиническая симптоматика), и только по результатам анализов можно заметить небольшие отклонения уровня тиреоидных гормонов от нормы. Щитовидная железа при этом может быть незначительно увеличена.
- Гипертрофический. Эту форму болезни также называют зобом Хашимото, потому что происходит увеличение щитовидной железы. Зоб может быть диффузным, если железа увеличена равномерно, узловым при неравномерном увеличении железы с образованием узлов и диффузно-узловым, когда в щитовидной железе есть узлы, но при этом орган увеличен равномерно. В крови может быть как избыток (тиреотоксикоз) на начальной стадии заболевания, так и недостаток (гипотиреоз) гормонов, который всегда наблюдается в исходе болезни.
- Атрофический. При этой форме болезни щитовидная железа, напротив, уменьшается в объёме и производит меньше гормонов, чем нужно (гипотиреоз).
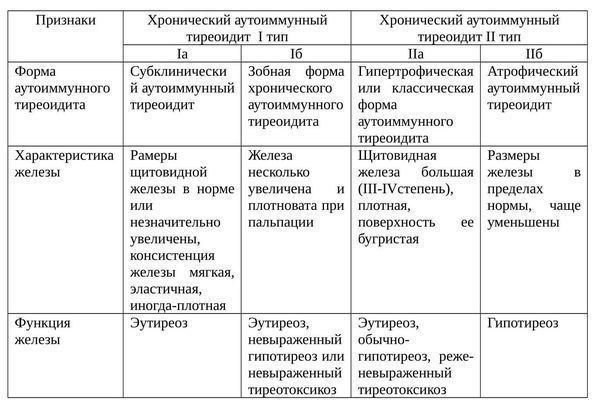
По форме протекания болезни, характеристике и функциям органа выделяют такие типы аутоиммунного тиреоидита щитовидной железы:
- Аутоиммунный тиреоидит I типа. Делится на два подтипа: Iа — субклинический, Iб — зобная форма. При субклинической форме железа в норме или незначительно увеличена, эластичная; уровень гормонов в норме. В зобной форме железа незначительно увеличена, более плотная при пальпации, чем обычно; уровень гормонов в норме или незначительно снижен или повышен, что существенно не сказывается на самочувствии пациента.
- Аутоиммунный тиреоидит II типа. Делится на два подтипа: IIа — гипертрофическая, или классическая, форма болезни и IIб — атрофическая форма болезни. При гипертрофической, или классической, форме щитовидная железа большая, плотная, с бугристой поверхностью; уровень гормонов при этом в норме (нечасто), снижен (чаще всего) или незначительно повышен (реже). При атрофической форме щитовидная железа нормального размера или уменьшена; уровень гормонов снижен.
Стадии аутоиммунного тиреоидита
Выделяют несколько стадий аутоиммунного тиреоидита.
- Эутиреоидная стадия. Бессимптомная стадия болезни, которая протекает без изменения уровня тиреоидных гормонов.
- Стадия тиреотоксикоза (хашитоксикоза). Важный признак этой стадии — увеличение щитовидной железы (зоб). При пальпации можно обнаружить, что щитовидная железа плотной неоднородной структуры. На этой стадии из-за аутоиммунного воспаления уже начинается частичный распад ткани щитовидной железы. При этом в кровь в большом количестве выделяются ранее синтезированные железой тиреоидные гормоны и возникает их временный избыток — тиреотоксикоз, или хашитоксикоз.
- Субклиническая стадия. На этой стадии продолжается разрушение щитовидной железы. Нормальных тироцитов становится меньше, из-за чего железа производит меньше тиреоидных гормонов. Однако удар принимает гипофиз: он увеличивает выработку тиреотропного гормона (ТТГ), за счёт чего стимулирует щитовидную железу на усиленную работу. В результате организму удаётся поддерживать нормальный уровень тиреоидных гормонов.
- Стадия манифестного гипотиреоза. Поскольку аутоиммунное воспаление щитовидной железы продолжается, она вырабатывает меньше тиреоидных гормонов, чем необходимо организму для обеспечения физиологических процессов. Развивается гипотиреоз — недостаток тиреоидных гормонов — и ярко проявляются симптомы болезни.
Важно помнить, что при аутоиммунном тиреоидите пациент далеко не всегда последовательно проходит через все стадии болезни. Нередко бывает так, что тиреоидит Хашимото длительно протекает с признаками только одной из стадий — эутиреоза, тиреотоксикоза, субклинического или манифестного гипотиреоза.
Важный признак тиреотоксической стадии — увеличение щитовидной железы (зоб)
Признаки и симптомы аутоиммунного тиреоидита
Будут ли проявляться симптомы тиреоидита Хашимото и насколько сильно, зависит от стадии болезни.
На эутиреоидной стадии симптомов нет.
На стадии тиреотоксикоза (хашитоксикоза) из-за появления зоба пациенты могут жаловаться на трудности при глотании, чувство сдавливания в районе шеи, осиплость голоса. Лабораторные признаки: снижение уровня ТТГ при нормальных значениях Т3 и Т4 (иногда — при повышенном уровне Т4).
На субклинической стадии симптомов нет. Лабораторные признаки: повышение уровня ТТГ при нормальном значении Т4.
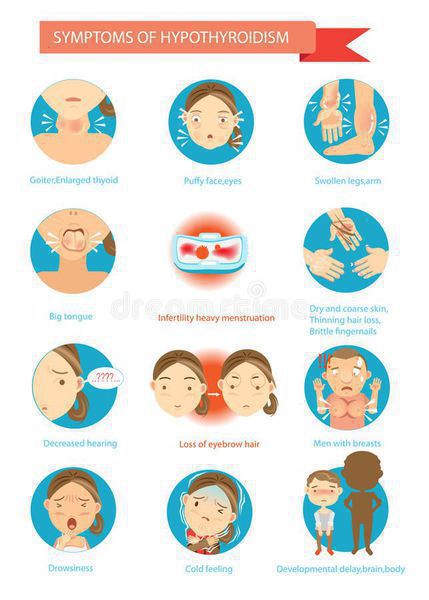
Симптомы на стадии манифестного гипотиреоза, общие для мужчин и женщин:
- сухость кожи и волос, ломкость ногтей;
- выпадение волос;
- чувствительность к холоду;
- общая и мышечная слабость;
- сонливость;
- снижение концентрации внимания;
- ухудшение памяти;
- отёки;
- запоры;
- избыточный вес;
- боль в суставах;
- брадикардия — снижение частоты сердечных сокращений;
- иногда — депрессия.
У женщин признаками аутоиммунного тиреоидита щитовидной железы могут быть нарушения менструального цикла, болезненные и обильные менструации, трудности с зачатием. Это обусловлено тесной взаимосвязью репродуктивной функции и функции щитовидной железы. Так, при нарушении работы щитовидной железы у женщин нарушается процесс овуляции и нормальное развитие беременности.
У мужчин признаком аутоиммунного тиреоидита могут быть проблемы с потенцией: при избытке или недостатке гормонов щитовидной железы снижается и выработка яичками тестостерона, который влияет на половую функцию.
Лабораторные признаки на этой стадии: повышение уровня ТТГ при снижении Т3 и Т4.
Стоит отметить, что все перечисленные симптомы неспецифичны для аутоиммунного тиреоидита: они свойственны гипотиреозу вне зависимости от причин, которые вызвали это состояние.
Течение болезни
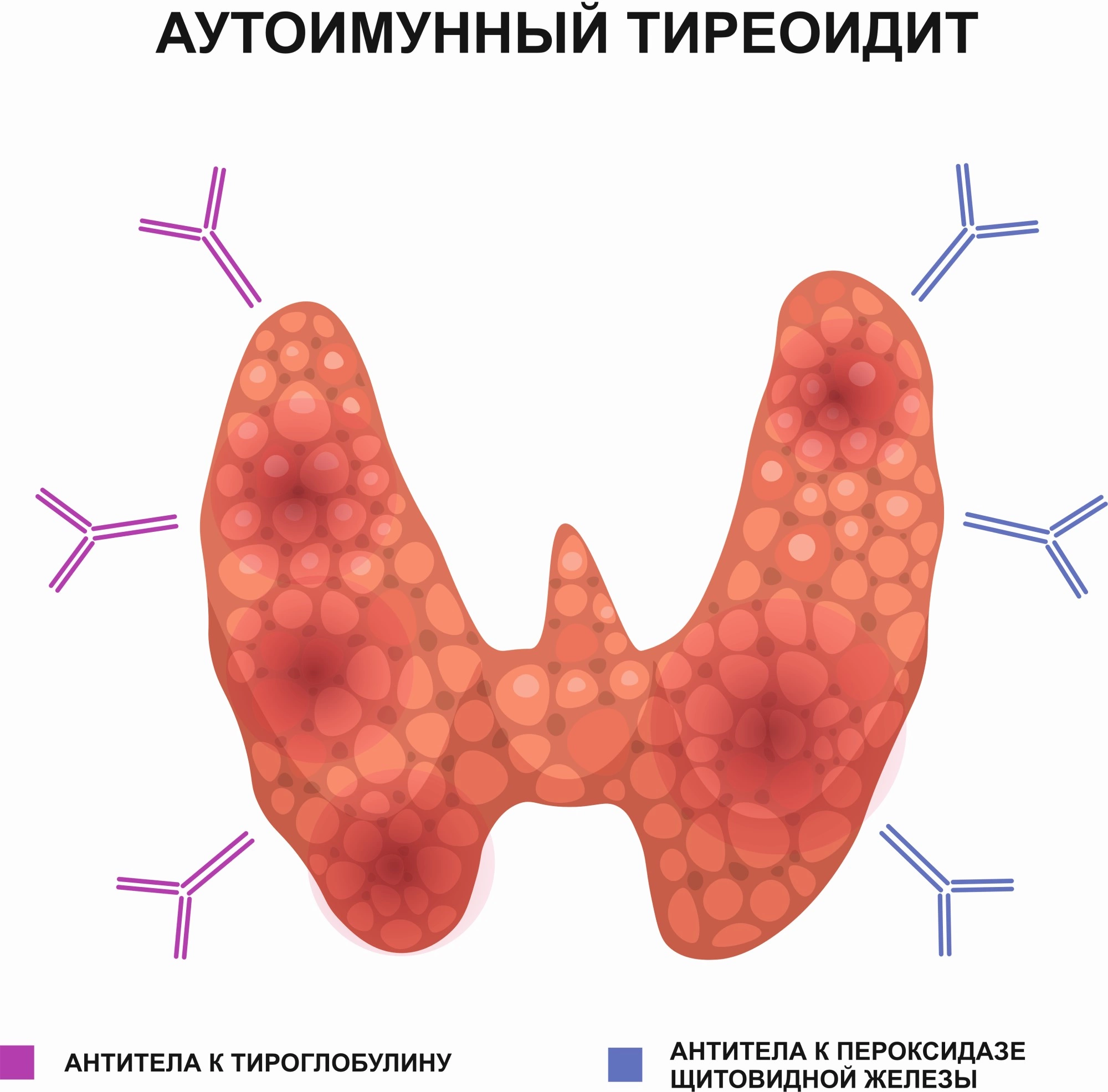
Тироциты — клетки щитовидной железы — вырабатывают белок тиреоглобулин и фермент тиреопероксидазу. Они нужны для производства тиреоидных гормонов — ТЗ (трийодтиронина) и Т4 (тироксина). Но при тиреоидите Хашимото иммунная система из-за сбоя в работе начинает воспринимать тиреоглобулин и тиреопероксидазу как патогены, которые надо уничтожить.
Чтобы остановить выработку этих мнимых патогенов, иммунная система атакует тироциты, которые их производят. Для этого сперва вырабатываются аутоиммунные антитела к тиреоглобулину (АТ-ТГ) и тиреопероксидазе (АТ-ТПО). А затем лимфоциты, иммунные клетки крови, вместе с аутоиммунными антителами начинают разрушать тироциты.
Из-за сбоя в работе иммунной системы лимфоциты начинают атаковать клетки щитовидной железы
Место уничтоженных клеток щитовидной железы занимает рубцовая ткань. Но она нефункциональна: не может вырабатывать гормоны. Это значит, что по мере прогрессирования аутоиммунного воспаления количество клеток щитовидной железы, которые работают нормально, уменьшается. В результате уровень тиреоидных гормонов снижается и возникает гипотиреоз.
Аутоиммунный тиреоидит у детей
У детей тиреоидит Хашимото встречается редко: болезнь выявляют у 0,17–2,3% детей. В то же время, если у ребёнка или подростка обнаруживают гипотиреоз или нетоксический зоб (безболезненное увеличение щитовидной железы без воспаления и изменения уровня гормонов), практически наверняка причиной выступает аутоиммунный тиреоидит.
Как правило, болезни Хашимото подвержены дети старше 4 лет, а наиболее часто её диагностируют у подростков. Девочки болеют чаще, чем мальчики.
Возможны такие варианты протекания аутоиммунного тиреоидита у детей:
- Появление зоба на фоне эутиреоза — нормального уровня тиреоидных гормонов.
- Преходящий тиреотоксикоз (хашитоксикоз). Его выявляют менее чем у 5% детей. Обычно проходит без лечения через 3–5 месяцев.
- Гипотиреоз. Его выявляют во время первого обследования примерно у 3–13% детей. Иногда сопровождается зобом. Гипотиреоз может сохраняться на протяжении всей жизни.
Также примерно у 10–20% детей с эутиреозом на фоне увеличения щитовидной железы в течение 5 лет после выявления болезни развивается стойкий гипотиреоз.
Аутоиммунный тиреоидит и беременность
Если у пациентки с аутоиммунным тиреоидитом концентрация тиреоидных гормонов в норме, а уровень тиреотропного гормона (ТТГ) — до 2,5 мЕд/л, болезнь никак не скажется на возможности благополучно забеременеть и родить здорового ребёнка.
Но если у женщины есть отклонения в уровне гормонов, то риски во время беременности значительно повышаются.
Возможные осложнения:
- бесплодие,
- замершая беременность,
- выкидыш,
- плацентарная недостаточность,
- поздний токсикоз,
- преждевременные роды,
- кровотечения после родов,
- гипоксия плода,
- тиреотоксикоз у новорождённого.
Также есть данные, что у матерей с нелеченым гипотиреозом при болезни Хашимото могут родиться дети с интеллектуальными нарушениями, аутизмом, задержкой речи и другими особенностями развития.
Прогноз аутоиммунного тиреоидита. Возможные осложнения
Если аутоиммунный тиреоидит у пациента остаётся на стадии эутиреоза, то есть сохраняется нормальная концентрация гормонов Т3 и Т4, то болезнь не представляет опасности и не требует лечения.
Но в случае когда у пациента уже развился гипотиреоз, очень важно своевременно начать терапию. Если не восстановить нормальную концентрацию тиреоидных гормонов в крови, могут возникнуть опасные осложнения.
Осложнения аутоиммунного тиреоидита, сопровождающегося гипотиреозом:
- нарушения репродуктивной функции, включая бесплодие;
- выраженное снижение памяти вплоть до слабоумия;
- анемия — снижение концентрации гемоглобина в крови, из-за чего нарушается снабжение кислородом — органов и тканей;
- нарушения в работе сердечно-сосудистой системы: изменение частоты сердечных сокращений; скопление жидкости в полости перикарда — оболочки из соединительной ткани, окружающей сердце; повышение уровня «плохого» холестерина (ЛПНП), а значит, увеличение риска развития атеросклероза, инфаркта и инсульта;
- микседематозная кома — состояние, которое может развиться из-за длительного нелеченого гипотиреоза. При этом пациент сперва ощущает сонливость, затем вялость и, наконец, теряет сознание. Спровоцировать микседематозную кому может переохлаждение, применение успокоительных препаратов, инфекция, стресс. Пациенту в микседематозной коме требуется неотложная медицинская помощь.
Диагностика аутоиммунного тиреоидита
Как указывают клинические рекомендации Российской ассоциации эндокринологов, уверенно говорить о том, что у пациента аутоиммунный тиреоидит, можно только в том случае, если сочетаются так называемые большие диагностические признаки.
Большие диагностические признаки аутоиммунного тиреоидита:
- Первичный манифестный (с симптомами) или стойкий субклинический (без симптомов) гипотиреоз или хашитоксикоз.
- Обнаружение антител к ткани щитовидной железы.
- Ультразвуковые признаки аутоиммунной патологии.
Если хотя бы один из этих признаков отсутствует, диагноз «аутоиммунный тиреоидит»
носит вероятностный характер.
ТТГ
Вен. кровь (+220 ₽) 41 1 день
Проводить пункционную биопсию щитовидной железы для подтверждения диагноза при аутоиммунном тиреоидите не требуется. Этот метод может использоваться только для дифференциальной диагностики с онкологическими заболеваниями щитовидной железы, если обнаружены узлы щитовидной железы диаметром более 1 см.
Контролировать в динамике изменение уровня аутоиммунных антител при аутоиммунном тиреоидите тоже не имеет смысла: это не поможет спрогнозировать, как будет развиваться болезнь.
Профилактика и лечение аутоиммунного тиреоидита
Остановить аутоиммунную агрессию организма в отношении щитовидной железы сегодня невозможно: не существует подобных лекарств с доказанной эффективностью. Также нет эффективных мер профилактики аутоиммунного тиреоидита.
Если у пациента обнаружили аутоиммунные антитела или ультразвуковые признаки аутоиммунного тиреоидита, но при этом щитовидная железа продолжает нормально функционировать (основной показатель — нормальный уровень ТТГ), назначать лечение нецелесообразно. Терапию могут порекомендовать только в случае, если щитовидная железа значительно увеличена.
Если же выявлены нарушения функции щитовидной железы, показана заместительная гормональная терапия. Такое лечение позволяет скомпенсировать частично утраченную функцию щитовидной железы приёмом гормонального препарата.
Для заместительной гормональной терапии при аутоиммунном тиреоидите применяют препараты, действующим веществом которых выступает левотироксин натрия — это синтетическая форма гормона тироксина (Т4).
При манифестном гипотиреозе (повышение уровня ТТГ и снижение уровня Т4) обычно назначают левотироксин натрия из расчёта 1,6–1,8 мкг на 1 кг массы тела пациента.
При субклиническом гипотиреозе (повышение уровня ТТГ при нормальном уровне Т4), как правило, сразу не назначают лекарство. Сперва проводят повторный (через 3–6 месяцев) анализ крови на гормоны. Если по результатам такого анализа подтвердилось стойкое нарушение функции щитовидной железы (уровень ТТГ выше 10 мЕд/л или двукратное выявление уровня ТТГ в диапазоне 5–10 мЕд/л), то назначается заместительная гормональная терапия. Но если пациентам больше 55
лет и у них есть сердечно-сосудистые заболевания, заместительная терапия
назначается только при хорошей переносимости препарата.
ТТГ
Вен. кровь (+220 ₽) 41 1 день
Если субклинический гипотиреоз выявили у беременной женщины, заместительная терапия в полной дозе назначается немедленно.
Если аутоиммунные антитела или ультразвуковые признаки аутоиммунного тиреоидита выявили у женщины, планирующей беременность, ей порекомендуют сдать анализ крови на гормоны ТТГ и Т4 свободный, чтобы оценить функцию щитовидной железы. Такое исследование проводится до зачатия и в каждом триместре беременности.
ТТГ
Вен. кровь (+220 ₽) 41 1 день
Лечение считается эффективным, когда благодаря приёму препарата удалось добиться устойчивого нормального уровня ТТГ в крови.
Диета и образ жизни при аутоиммунном тиреоидите
Сегодня нет подтверждённых данных о том, что какая-то диета влияет на течение аутоиммунного тиреоидита. Поэтому рекомендации для пациентов с этим заболеванием такие же, как и для всех людей: качественно и разнообразно питаться, контролировать уровень стресса, поддерживать умеренную физическую активность, высыпаться.
Аутоиммунный протокол питания (аутоиммунная диета, аутоиммунный палеопротокол) при болезни Хашимото
Некоторые специалисты считают, что при тиреоидите Хашимото стоит придерживаться так называемой аутоиммунной диеты (аутоиммунного палеопротокола, аутоиммунного протокола питания). В основе этой системы питания лежит представление о «дырявом» кишечнике — повреждении слизистой оболочки кишечника и попадании в кровоток веществ, которые в норме остаются в кишечнике. Затем на них реагирует иммунная система и вырабатывает к ним антитела, атакующие структуры щитовидной железы.

Цель аутоиммунной диеты — «залатать» кишечник и снизить аутоиммунное воспаление за счёт правильного питания
Разрешены в рамках этой диеты: мясо, рыба и морепродукты, овощи (кроме паслёновых: картофеля, баклажанов, томатов, болгарского перца), фрукты, ферментированные блюда, костные бульоны и травы. Не рекомендуются молоко и соя, яйца, бобовые, орехи и семена, рафинированные продукты, сахар и подсластители, консервы, кофе и алкоголь.
Такая диета действительно может оптимизировать моторику кишечника, однако из-за большого количества ограничений она способна вызвать дефицит определённых витаминов и минералов, например кальция. А убедительных исследований о роли аутоиммунной диеты в лечении аутоиммунного тиреоидита сейчас не существует.
Также пациентам с аутоиммунным тиреоидитом нужно с осторожностью подходить к приёму препаратов с йодом. Если йод в каких-то лекарствах содержится в дозе, превышающей 1 мг в день, это может привести к манифестации гипотиреоза, то есть снижению уровня тиреоидных гормонов. При таком лечении необходимо контролировать функцию щитовидной железы.
К какому врачу обращаться при аутоиммунном тиреоидите
Диагностикой и лечением аутоиммунного тиреоидита занимается эндокринолог.
Этот врач специализируется на терапии заболеваний эндокринной системы. В неё входят железы внутренней секреции, которые вырабатывают и выделяют в кровь гормоны — биологически активные вещества, регулирующие работу внутренних органов и важные процессы в организме (обмен веществ, поддержание стабильной температуры тела и другие). Щитовидная железа — одна из желёз внутренней секреции.
Во время первичного приёма эндокринолог может заподозрить аутоиммунный тиреоидит при сборе жалоб, анамнеза и при пальпации щитовидной железы. Чтобы подтвердить диагноз, врач может назначить дополнительные исследования: УЗИ щитовидной железы и анализы крови на гормоны.
Мужчины так же болеют АИТ. Не так редко, как нам бы хотелось, но в большей степени болезнь затрагивает женский организм.
Вообще женщинам всегда характерны все заболевания с приставкой “аутоиммунный”, т.е. все, что касается неадекватно реакции аутоиммунной системы, это всегда больше характерно для женщин. Так уж устроен их организм.
Важно понимать: развитие АИТ часто провоцируется или ухудшается в купе с инфекционными заболеваниями, эмоциональным стрессом, сильными переживаниями.
Даже банальная простуда может вызвать обострение и первичное возникновение вялотекущего АИТ. По этой причине так важна и, скажем прямо, крайне желательна вакцинация качественным препаратом от тех инфекций, с которыми можно встретиться на жизненном пути.
Нередки случаи, когда человек переболел банально гриппом и ушел в гипотиреоз, АИТ перешел в активную форму.
Важно понимать: любой вирус может запустить АИТ, особенно если у женщины есть предрасположенность, а предрасположенность есть у каждой женщины только из-за того, что она женщина.
Также добавлю: мужской организм менее совершенен, чем женский (за редким исключением). Мужчины в принципе в процентном соотношении живут меньше. У мужчин реже развивается аутоиммунная патология, а если и развивается, то протекает намного сложнее и тяжелее, чем у женщин.
АИТ может случиться в любом возрасте. Да, есть акцентные периоды: пубертат, гормональная перестройка, беременность и период “около климакса”. Это особые ситуации, которые делают организм женщины особенно чувствительным к аутоиммунным заболеваниям.
В какой-либо из моментов жизни у женщины могут обнаруживаться по этой причине маркеры аутоиммунной агрессии против щитовидной железы. Это не повод паниковать, расстраиваться, покупать аутоиммунные протоколы.
Аутоиммунные заболевания – патологии, возникающие из-за сбоя в иммунной системе, когда она принимает собственные ткани за чужеродные и начинает с ними бороться, вырабатывая аутоантитела, наличие которых в крови служит подтверждением аутоиммунной природы заболевания.
Такие заболевания, как правило, сопровождаются воспалением тканей, точная причина до сих пор не установлена.
Существует около 100 описанных аутоиммунных заболеваний, самые частые из них – сахарный диабет первого типа и аутоиммунный тиреоидит, поражающий щитовидную железу (ЩЖ).
Железа располагается на шее, она состоит из двух долей и перешейка. Этот небольшой орган эндокринной системы (его объем в среднем от 18 см3 у женщин до 25 см3 у мужчин) играет важнейшую роль во всех основных процессах организма.
От вырабатываемых железой зависит обмен веществ, работа нервной системы, ритм сердца и дыхания, артериальное давление, формирование иммунитета, мыслительная деятельность, эмоции.
ЩЖ обеспечивает нормальный рост и половое развитие у детей, участвует в контроле уровня холестерина, терморегуляции (поддержании стабильной температуры тела) и т. д.
Свои многочисленные функции ЩЖ осуществляет с помощью йодсодержащих гормонов (тиреоидных гормонов, йодтиронинов): трийодтиронина Т3 и тироксина Т4.
Т3 и Т4 производятся по команде тиреотропного гормона ТТГ, синтезируемого в отделе головного мозга – гипофизе. Количество «управляющего гормона» ТТГ в крови обратно пропорционально содержанию Т3 и Т4: если тиреоидных гормонов не хватает, его количество растет, при их избытке уменьшается.
Ткань щитовидной железы состоит из фолликулов – пузырьков, заполненных белком тиреоглобулином (ТГ), участвующим в образовании Т3 и Т4.
Тиреопероксидаза (ТПО) — фермент, который синтезируется в ЩЖ и активирует йод, необходимый для производства Т3 т Т4.
Когда начинают вырабатываться антитела к ТПО и ТГ, вследствие иммунной агрессии этими антителами нарушается работа ЩЖ, развивается аутоиммунный тиреоидит, возникает гипотиреоз и другие заболевания ЩЖ.
Аутоиммунный тиреоидит
Аутоиммунный тиреоидит (АИТ), также известный как тиреоидит Хашимото или хронический лимфоматозный зоб Хашимото, по фамилии японского врача, впервые описавшего это заболевание в 1912 году – хроническая болезнь щитовидной железы (ЩЖ). АИТ является самой распространенной патологией ЩЖ, чаще диагностируется у женщин. В основном болеют люди от 40 до 50 лет, в последние годы частота заболевания увеличивается.
Симптомы АИТ
В начале заболевания симптомов практически нет, затем, по мере развития патологического процесса ЩЖ увеличивается в размерах, шея выглядит опухшей спереди из-за разрастания тканей железы (появляется зоб). Если зоб достигает большого размера, то появляются трудности при глотании и одышка. При длительном течении болезни ЩЖ постепенно атрофируется, ее объем становится меньше, количество нормальных клеток сокращается, щитовидка перестает справляться с выработкой тиреоидных гормонов и постепенно развивается гипотиреоз.
Больные АИТ могут ощущать:
· усталость, слабость, сонливость, ухудшение концентрации внимания и памяти,
· перепады настроения, депрессии,
· мышечные боли, судороги,
· брадикардия (снижение частоты сердечных сокращений),
· ощущение холода даже в теплом помещении или в жаркое время года,
· проблемы с пищеварением (склонность к запорам),
· сухость кожи,
· сиплый голос,
· обильные менструации у женщин, снижение потенции у мужчин,
· отеки ног и лица и др.
Факторы риска АИТ
1. Генетическая предрасположенность, когда АИТ или другие аутоиммунные заболевания выявлены у ближайших родственников. «Спусковым крючком» для начала болезни могут послужить различные инфекции, неконтролируемый прием некоторых лекарств и попадание чужеродных веществ.
2. Стрессы, плохая экологическая обстановка, продолжительный прием йодсодержащих препаратов.
3. Воспалительные процессы в ЩЖ.
4. Женский пол (женщины детородного возраста). Беременность и роды увеличивают вероятность АИТ на 20%.
5. Работа на вредных производствах.
Диагностика АИТ
Пока не была установлена аутоиммунная природа заболевания, диагностировать его было очень трудно: окончательный диагноз ставился только после оперативного вмешательства (удаления всей ЩЖ или ее доли) и исследования полученного материала. В настоящее время используются иммунологические способы выявления в крови антител, вызывающих заболевание. Диагностикой и лечением заболевания занимаются врачи-эндокринологи.
Для выявления АИТ выполняют
· лабораторные тесты на уровень ТТГ (при снижении активности ЩЖ его концентрация повышается), на антитела к тиреопероксидазе (АТ-ТПО) и антитела к тиреоглобулину (АТ-ТГ).
· Ультразвуковое исследование (УЗИ) ЩЖ.
· Биопсия (взятие образца ткани) ЩЖ.
Патологический процесс не только ухудшает функцию ЩЖ, но и изменяет ее структуру.
При микроскопическом исследовании тканей ЩЖ обнаруживаются диффузные и/или очаговые патологические участки: лимфоидные инфильтраты.
Для постановки диагноза АИТ необходимо наличие хотя бы двух нарушений из трех: гипотиреоз, наличие антител к ЩЖ, характерная картина на УЗИ ЩЖ.
Типы АИТ
· Латентный, когда симптомов АИТ нет, но в анализах видны небольшие нарушения выработки тиреоидных гормонов и, возможно, ЩЖ немного увеличена.
· Гипертрофический (классический вариант) – зоб Хашимото с увеличением размеров ЩЖ, в том числе:
— диффузный зоб (ЩЖ увеличена равномерно),
— узловой зоб (ЩЖ увеличена неравномерно, образовались узлы),
— диффузно-узловой зоб, сочетающий равномерное увеличение железы и появление узлов.
· Атрофический, с уменьшением объема ЩЖ, с наличием признаков гипотиреоза.
Осложнения аутоиммунного тиреоидита
Если сохраняется нормальная концентрация тиреоидных гормонов в крови – эутиреоидное (бессимптомное) течение болезни, то осложнения отсутствуют.
При наступлении гипотиреоза и отсутствии лечения наблюдается ряд осложнений:
· Нарушения репродуктивной функции – эректильная дисфункция у мужчин, нарушения менструального цикла у женщин.
· Снижение памяти, внимания, работоспособности, запоминания информации.
· Ухудшение качества сна.
· Увеличение массы тела.
· Выпадение волос, сухость кожи.
· Запоры.
· При критической недостаточности гормонов может наступить угрожающая жизни гипотиреоидная кома.
АИТ во время беременности
ЩЖ формируется у плода, начиная с 3-ей недели беременности и начинает вырабатывать гормоны после 12-й-14-й недели. До этого момента все гормоны плод получает из материнского организма, и их нехватка может пагубно отразиться на формировании спинного и головного мозга, а также интеллекта будущего ребенка.
Если у беременной женщины, больной АИТ, поддерживается нормальный уровень ТТГ (до 2,5 мЕд/л), в том числе в 1-м триместре беременности, то и беременности, и родам ничего не угрожает.
Однако при гормональных нарушениях велик риск серьезных осложнений:
· Плацентарная недостаточность.
· Выкидыш или преждевременные роды.
· Токсикоз на поздних сроках.
· Замершая беременность.
· Порок спинного мозга у плода.
· Гипоксия плода.
· Тиреотоксикоз у новорожденного.
· Послеродовое кровотечение.
Лечение
Если функция ЩЖ в норме, а уровень АТ-ТПО и АТ-ТГ повышен, то лечения не требуется, необходим только ежегодный контроль ЩЖ.
Когда выработка тиреоидных гормонов снижается, лечение заболевания заключается в нормализации уровня гормонов ЩЖ с помощью введения их в искусственной форме, также может понадобиться прием противовоспалительных препаратов. Прием левотироксина (аналога Т4) в правильной дозировке обеспечивает нормальный образ жизни больного. Прием препарата должен быть пожизненным, так как, к сожалению, клетки ЩЖ не могут регенерировать и производить нужное количество гормонов. Каждые несколько месяцев уровень гормонов в крови нужно проверять, чтобы врач мог при необходимости скорректировать дозу препарата.
Прием препаратов, содержащих гормоны ЩЖ также необходим после ее полного или частичного удаления.
Рекомендуется соблюдение диеты, поддерживающей выработку гормонов Т3 и Т4и дополняющей медикаментозное лечение: питаться нужно регулярно, 4-5 раз в день, в пище должно быть достаточное (но не чрезмерное) количество йода, а также селен, железо, цинк, витамин D3, полиненасыщенные жирные кислоты, животные и растительные белки. Желательно исключить фастфуд, продукты с трансжирами и большим содержанием сахара. Пациенты с диагностированным АИТ должны бросить курить, так как, помимо общего вреда здоровью, табачный дым содержит химические вещества, усугубляющие гипотиреоз и увеличивающие зоб.
Хронический АИТ развивается очень медленно, на протяжении нескольких лет, иногда до 15-18. Специальной профилактики АИТ пока не существует.
Список литературы:
https://meduniver.com/Medical/Physiology/2202.html
https://expert-clinica.ru/diseases/zabolevaniya-schitovidnoy-zhelezy#:~:text=Типичными%20для%20АИТа%20являются%20антитела,одно%20из%20закономерных%20проявлений%20АИТа
https://yandex.ru/health/turbo/articles?id=4253
https://helix.ru/kb/item/2509/
https://autoimmun.ru/guide/autoimmunnye-zabolevaniya/autoimmunnye-zabolevaniya-opredelenie/
https://probolezny.ru/autoimmunnyy-tireoidit/
Аутоиммунный тиреоидит
Количество просмотров: 163963
Опубликовано: 24.01.2012 г.
Обновлено: 19.05.2025 г.
Лечением данного заболевания занимается Эндокринолог
Что такое аутоиммунный тиреоидит?
Аутоиммунный тиреоидит (АИТ) Источник:
Аутоиммунный тиреоидит (зоб Хашимото). Жуковская А.О., Москаленко И.С. Символ науки №10-3, 2016. с.111-114 — распространенное заболевание, при котором нарушается работа щитовидной железы. Это происходит из-за сбоя иммунной системы и выработки антител к тканям органа. Болезнь является хронической, но она неопасна, если соблюдать все рекомендации лечащего врача.
Первым заболевание описал врач Хакару Хашимото. Оно известно с 1912 года, но только в 1950-х годах стало
ясно, что оно связано с нарушением иммунитета.
До конца не установлено, почему возникает Источник:
Проблемные вопросы аутоиммунного тиреоидита. Василиади Г.К. Вестник
новых медицинских технологий, том XIX, №3, 2012. с.137-139 аутоиммунное нарушение,
в результате которого развивается болезнь. Известно, что существует две группы факторов, которые могут
ее провоцировать.
Экзогенные
В этой группе — факторы, связанные с внешним воздействием:
- Урбанизация и городской образ жизни. Жители городов чаще страдают от заболевания.
- Плохая экология. Риск аутоиммунного тиреоидита повышается, если человек живет в местности с
загрязненным воздухом или водой. - Высокий уровень стресса. Воздействует на органы эндокринной системы, к которым относится и
щитовидная железа.
Эндогенные
Это факторы, связанные с особенностями здоровья и наследственностью. Генетическая предрасположенность —
один из ведущих факторов риска заболевания. Также известно, что этот риск выше в следующих случаях:
- у человека уже есть иммунные нарушения;
- при беременности;
- если в семье уже были аутоиммунные заболевания;
- для женщин старше 45 лет. Риск заболевания повышают хронические инфекции, например гайморит или
кариес.
Классификация
Заболевание может протекать по-разному, и существует несколько его типов и фаз.
Типы
Тип определяет, как будет изменяться щитовидная железа, какие симптомы при этом появятся.
Латентный
Протекает почти бессимптомно, но гормональный фон может быть немного изменен, а щитовидная железа
незначительно увеличена.
Гипертрофический
Происходит образование зоба, опухоли. Возможны три варианта:
- Узловой — орган увеличивается неравномерно, в структуре тканей образуются узлы.
- Диффузный — опухоль равномерная, а структура тканей не меняется.
- Диффузно-узловой — смешанный тип — увеличение равномерное, но с образованием узловых уплотнений.
Щитовидная железа продолжает нормально работать.
Атрофический
Для него характерно уменьшение синтеза гормонов щитовидной железы при уменьшении органа или сохранении им
нормального размера.
Фазы
Болезнь постепенно прогрессирует, проходя несколько фаз. Обычно это происходит очень медленно — состояние
может оставаться неизменным годами.
Эутиреоидная
Бессимптомная стадия, при которой нет никаких проявлений болезни. Выработка гормонов и размер органа
остаются в норме, самочувствие не изменяется. Эта стадия может быть очень длительной. Есть пациенты, у
которых заболевание за всю жизнь не переходит к следующей фазе.
Субклинический гипотиреоз
Клетки органа начинают погибать. Из-за этого меняется синтез гормонов. Для этой фазы характерны следующие
особенности их секреции:
- ТТГ повышается;
- Т4 в норме.
Тиреотоксикоз
Развивается из-за присутствия в крови частиц погибших фолликулярных клеток и тиреоидных гормонов. Это
запускает выработку антител, которые атакуют ткани щитовидной железы.
Гипотиреоз
В этой фазе щитовидная железа перестает нормально работать, и выработка гормонов значительно снижается.
Симптоматика постепенно нарастает. Часто она становится заметной только на этом этапе.
Симптомы
Проявления зависят от фазы болезни. Долгое время заметных признаков заболевания может вообще не быть.
Они появляются, когда активность иммунитета начинает влиять на функцию щитовидной железы. Орган
увеличивается в размере, при пальпации возможна болезненность. Человек быстро набирает вес, возможна
сильная отечность. Изменения гормонального фона влияют на работу ряда органов и систем.
Пищеварение
Возможно развитие желчно-каменной болезни. Уровень печеночных ферментов повышается. Часто появляются
продолжительные запоры.
Половая система
У женщин — нарушение менструального цикла, риск прерывания беременности. У мужчин — снижение потенции
и бесплодие.
Нервная система
Подавленное состояние, снижение работоспособности, концентрации и внимания, нарушения сна и
сонливость, быстрая утомляемость, подавленное настроение, которое может переходить в депрессивное
расстройство.
Сердечно-сосудистая система
Высокое артериальное давление, замедление пульса, повышение уровня холестерина в крови.
Общие симптомы
Самочувствие постепенно ухудшается. Появляется недомогание, есть ощущение слабости, упадка сил.
Аппетит ухудшается, но вес растет, даже если человек ест так же, как раньше, или меньше. Ногти
становятся ломкими, волосы тусклыми, а кожа сухой. Она может приобретать желтоватый оттенок.
Диагностика
При появлении симптомов Источник:
Современное
состояние проблемы аутоиммунного тиреоидита. Рожко В.А. Проблемы здоровья и экологии, 2019.
с.4-13 аутоиммунного тиреоидита за диагностикой нужно обращаться к эндокринологу.
Консультация и осмотр
Во время осмотра врач проведет пальпацию щитовидной железы, чтобы определить увеличена ли она, какова ее
структура. Также он измерит вес и артериальное давление. Эндокринологу нужно рассказать обо всех
имеющихся симптомах, а также о любых особенностях здоровья.
Анализы
Чаще всего для лабораторной диагностики достаточно выполнить анализ крови на следующие гормоны:
- ТТГ;
- АТ-ТПО
- Т4 свободный.
Врач также может назначить биохимический анализ крови, клинический анализ мочи. Это помогает в
дифференциальной диагностике. Если в тканях щитовидной железы есть крупные узловые уплотнения, может
требоваться биопсия с последующим исследованием клеток.
Инструментальные методы
Самый распространенный способ диагностики — ультразвуковое исследование щитовидной железы. Позволяет
оценить размеры органа, структуру его тканей. Также может проводиться сцинтиграфия. Это метод лучевой
диагностики с использованием радиоактивного контраста. Сцинтиграфия применяется редко. Она нужна в
основном для дифференциальной диагностики, когда необходимо отличить аутоиммунный тиреоидит от других
заболеваний со схожими симптомами.
Цель лечения аутоиммунного тиреоидита — нормализовать гормональный фон. Для этого врач может
назначить гормональную терапию, которая скорректирует уровень ТТГ.
Подход к лечению Источник:
Хирургическое
лечение аутоиммунного тиреоидита. Меньков А.В. Современные технологии в медицине №2, 2011.
с.103-105 и рекомендации врача определяются клинической картиной. То, как
нужно лечить заболевание, зависит от уровней гормонов:
- Если диагноз подтвержден, но при этом функции органа не нарушены, гормональная терапия не
проводится. В этом случае необходим контроль течения болезни и периодические посещения
эндокринолога. - При высокой концентрации для тиреотропного гормона и низкой для Т4, назначают прием тиреоидных
гормонов. - Если Т4 в норме, лечение не требуется даже при высокой концентрации тиреотропного гормона, но
необходима повторная диагностика спустя несколько месяцев. Врач назначит гормональную терапию,
если Т4 за это время снизится. - Беременным назначают гормональную терапию сразу после постановки диагноза, даже если уровень Т4
нормальный. - Уровни гормонов периодически контролируют. Гормональная терапия считается достаточно
эффективной, если ТТГ остается в пределах нормальных значений.
Прием йода нужен только при его подтвержденном дефиците и по назначению врача. Если у человека
аутоиммунный тиреоидит, йод не улучшит функции щитовидной железы и не заменит терапии.
* «второе мнение» (second opinion) — это обращение к другому врачу того же профиля за альтернативным мнением на ту же самую клиническую ситуацию

Осложнения
Если человек соблюдает рекомендации врача Источник:
КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ «ОСТРЫЕ И ХРОНИЧЕСКИЕ ТИРЕОИДИТЫ (ИСКЛЮЧАЯ
АУТОИММУННЫЙ ТИРЕОИДИТ)». Трошина Е.А., Панфилова Е.А., Михина М.С., Ким И.В., Сенюшкина Е.С.,
Глибка А.А., Шифман Б.М., Ларина А.А., Шеремета М.С., Дегтярев М.В., Румянцев П.О., Кузнецов
Н.С., Мельниченко Г.А., Дедов И.И. Проблемы эндокринологии, 2021. с.57-83,
получает гормональную терапию и контролирует заболевание, осложнений не будет. Они возможны только при
гипотиреозе, если нарушается гормональный фон.
Чем опасен аутоиммунный тиреоидит без лечения:
- проблемы репродуктивного здоровья;
- анемия;
- нарушения работы сердечно-сосудистой системы;
- ухудшение памяти и других когнитивных функций;
- при остром дефиците гормонов — мексидематозная кома.
Аутоиммунный тиреоидит хорошо поддается лечению. Чтобы избежать последствий для здоровья, нужно
записаться на прием к эндокринологу, если есть симптомы болезни, пройти диагностику и соблюдать
назначения врача.
- Хирургическое лечение аутоиммунного тиреоидита. Меньков А.В. Современные технологии в медицине №2, 2011. с.103-105
- Проблемные вопросы аутоиммунного тиреоидита. Василиади Г.К. Вестник новых медицинских технологий, том XIX, №3, 2012. с.137-139
- Аутоиммунный тиреоидит (зоб Хашимото). Жуковская А.О., Москаленко И.С. Символ науки №10-3, 2016. с.111-114
- КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ «ОСТРЫЕ И ХРОНИЧЕСКИЕ ТИРЕОИДИТЫ (ИСКЛЮЧАЯ АУТОИММУННЫЙ ТИРЕОИДИТ)». Трошина Е.А., Панфилова Е.А., Михина М.С., Ким И.В., Сенюшкина Е.С., Глибка А.А., Шифман Б.М., Ларина А.А., Шеремета М.С., Дегтярев М.В., Румянцев П.О., Кузнецов Н.С., Мельниченко Г.А., Дедов И.И. Проблемы эндокринологии, 2021. с.57-83
- Современное состояние проблемы аутоиммунного тиреоидита. Рожко В.А. Проблемы здоровья и экологии, 2019. с.4-13
Информация, представленная на странице, не должна быть использована для самолечения или самодиагностики. При подозрении на наличие заболевания, необходимо обратиться за помощью к квалифицированному специалисту. Провести диагностику и назначить лечение может только ваш лечащий врач.
Цены
| Программа диагностики «Перезагрузка»Акция |
22 500 руб. |
— | |
| Прием (осмотр, консультация) врача-эндокринолога первичный, лечебно-диагностический, амбулаторный |
2 500 руб. |
— | |
| Прием (осмотр, консультация) врача-эндокринолога повторный, лечебно-диагностический, амбулаторный |
2 300 руб. |
— | |
| Прием (осмотр, консультация) врача-эндокринолога, к.м.н. первичный, лечебно-диагностический, амбулаторный |
3 500 руб. |
— | |
| Прием (осмотр, консультация) врача-эндокринолога, к.м.н. повторный, лечебно-диагностический, амбулаторный |
3 450 руб. |
— | |
| Прием врача-специалиста (на дому, Зеленая зона) |
5 900 руб. |
— | |
| Прием врача-специалиста (на дому, Желтая зона) |
6 900 руб. |
— | |
| Прием врача-специалиста (на дому, Красная зона) |
7 900 руб. |
— | |
| Прием врача-специалиста (на дому, Ленинградская область, каждые 20 км от КАД) |
9 900 руб. |
— | |
| Консультация (интерпретация) с анализами и обследованиями сторонних организаций |
2 900 руб. |
— | |
| Консультация врача с применением телемедицинских технологий |
2 300 руб. |
— | |
| Оценка состава тела — биоимпедансный анализ |
2 500 руб. |
— | |
| Пероральный тест с нагрузкой глюкозой |
2 700 руб. |
— | |
| Проба с хорионическим гонадотропином (однодневная) |
1 950 руб. |
— | |
| Разработка индивидуальной диеты I кат. сложности |
3 900 руб. |
— | |
| Назначение диетического питания при заболеваниях |
1 200 руб. |
— |
Показать все цены
* Администрация клиники принимает все меры по своевременному обновлению размещенного на сайте прайс-листа, однако во избежание возможных недоразумений, советуем уточнять стоимость услуг в регистратуре или в контакт-центре по телефону +7 (812) 445-65-77. Размещенный прайс не является офертой. Медицинские услуги оказываются на основании договора.
Лечение можно пройти в кредит или в рассрочку. Подробнее.
Записаться на прием к врачу
ул. Дыбенко, д. 13к4 (м. Улица Дыбенко)
пр-т Ударников, д. 19к1 (м. Ладожская)
Дунайский пр-т, д. 47 (м. Дунайская)
ул. Малая Балканская, д. 23 (м. Купчино)
ул. Маршала Захарова, д. 20 (м. Ленинский проспект)
Выборгское шоссе, д. 17к1 (м. Проспект Просвещения)
