Межрёберная невралгия
Гимранов Ринат Фазылжанович
Невролог, нейрофизиолог, стаж — 35 лет;
Профессор неврологии, доктор медицинских наук;
Клиника восстановительной неврологии.Об авторе
Дата публикации: 27 сентября, 2023
Обновлено: 15 октября, 2024
Одна из частых причин боли в груди – межрёберная невралгия или защемление нервных корешков. В таком состоянии человек не только испытывает постоянную боль при каждом движении, но и теряет подвижность, работоспособность.
Невралгия меж рёбер встречается часто, а потому её симптомы и способы лечения известны каждому жителю города. Но многие из народных средств не только не уберут неприятные ощущения, но ещё и усилят заболевание, приведшее к спазмам мышц и защемлению нервов.
Жителю современного города стоит знать, от чего бывает межрёберная невралгия, как отличить её от пневмонии, можно ли её греть, ведь чем раньше вы примете меры и обратитесь к подходящему специалисту, тем быстрее избавитесь от боли и скованности движений.
Содержание статьи:
- 1 Формы
- 2 Симптомы
- 3 Причины
- 4 Когда стоит обратиться к врачу?
- 5 Диагностика
- 6 Лечение
- 6.1 Медикаментозное
- 6.2 Физиотерапия
- 6.3 Операция
- 7 Осложнения
- 8 Профилактика
- 9 Список использованной литературы:
Формы
Перед тем как разобраться, что принимать, пить для лечения, когда слева или справа защемило нерв, нужно понимать, что это симптомы межрёберной невралгии, и понимать, что это такое за состояние.
Точного медицинского разграничения на виды защемлений нервов в грудной клетке нет, но специалисты разграничивают формы заболевания в зависимости от дополнительных факторов. [1]
Выделяют межрёберные невралгии:
- Корешковую. Боль и скованность появляется, когда раздражают нервный корешок, отходящий от позвоночного столба.
- Рефлекторную. Развивается, когда мышцы спины и боков человека перенапряжены от чрезмерных нагрузок, из-за этого и происходит сжатие нервов.
Рассматривая заболевание, выделяют ещё разграничивающие классификации:
- Острая и хроническая. В первом случае боль гораздо сильнее, но во втором выше шанс осложнений.
- Односторонняя и двусторонняя. От места локализации зависит то, насколько больно человеку.
- Первичная и вторичная. Возникает из-за прямого сжатия нерва или как следствие другой развившейся патологии.
От того, какая форма межрёберной невралгии развилась, напрямую зависит то, сколько будет длиться, как долго проходить болезнь, через какое время стоит ждать облегчения.
Симптомы

В зависимости от того, как проявляется межрёберная невралгия, можно определить, отчего возникает, распознать, чем она опасна, определить, как снять спазм мышц, избавиться от боли и вылечить патологию. Поэтому крайне важно при первом посещении врача описать проявившиеся признаки.
Основным симптомом защемления является сильная и внезапная боль, возникающая так, словно человека прошибает током. При этом после первого импульса ощущения могут различаться. Боль может быть пульсирующей или утихающей до следующего резкого движения, тупой, жгучей, пульсирующей. Но не только она сигнализирует о защемлении нерва.
Симптомами межрёберной невралгии также считаются:
- Боль возникает после физической или сильной эмоциональной нагрузки.
- При попытках шевелиться, наклоняться, нажимать на больную область не меняются ощущения.
- Неприятные ощущения отдаются в ту сторону, в которой происходит локализация. Боль простреливает в руку, шею, нижнюю челюсть.
- Затруднённое дыхание, приносящее новые приступы.
- Становится легче после приёма нитроглицерина.
Главная опасность в том, что можно легко спутать симптомы невралгии и сердечного приступа или другой патологии, а значит, не попасть сразу к нужному специалисту.
Причины
Заставить постоянно чувствовать сильную боль при каждом вдохе может многое.
Причины межрёберной невралгии грудного отдела:
- Дегенеративные заболевания позвоночника. Постепенное разрушение хрящевой ткани, искривления приводит к тому, что мышцы оказываются не на своих местах, что приводит к защемлениям.
- Большая и неравномерная физическая нагрузка. Стоит беспокоиться тем, кто часто переносит тяжёлые вещи.
- Врождённая или приобретённая деформация позвоночника.
- Увеличение давления во внутрибрюшном пространстве из-за быстрого набора веса или беременности.
- Возникновение новообразований, опухолей.
- Болезни нервной системы. Отмирание волокон.
- Перенесённые травмы или операции на позвоночник. Рёберный каркас.
- Приём определённых групп препаратов.
Только определившись с причиной возникновения межрёберной невралгии, можно давать клинические рекомендации по лечению защемления нерва, особенно у детей, без совета врача не стоит использовать даже йод и глицерин.
Когда стоит обратиться к врачу?
Хотя межрёберный невроз, дистония не относятся к смертельно опасным заболеваниям с быстрым развитием, обращаться за помощью к врачам стоит при первых симптомах рёберной невралгии.
Не имеет значения, справа или слева даёт о себе знать защемление нерва, обращаться необходимо к неврологу. Специалист не только выявит степень развития болезни, но и определит причину возникновения, что актуально, если патология имеет вторичную природу возникновения.

Невролог поможет выявить не только физические причины развития заболевания, но и случаи, когда межрёберная невралгия – это психосоматика, говорящая о проблемах со всей нервной системой и эмоциональной стабильностью пациента. Быстрая диагностика позволит не затягивать с лечением, избавиться от болезненных ощущений и не дать развиться осложнениям.
Диагностика
Так как межрёберная невралгия, локализованная с левой или правой стороны грудной клетки, имеет симптомы, схожие с другими болезнями, то опознать её по фото или минимальному описанию ощущений не получится. Необходимо полноценное исследование. [2]
При подозрении на зажатие нервов между рёбрами проводят:
- Опрос и сбор анамнеза. Важно подробно описать ощущения, интенсивность, условия их возникновения.
- Пальпация. Непосредственный визуальный осмотр пациента, выявление реакции на нажатия, повороты, движения.
- Анализы крови и мочи.
- Рентген или КТ позвоночника.
- УЗИ почек, других близко расположенных органов.
Как и чем лечится межрёберная невралгия, проявившаяся слева под лопаткой, можно ли вылечить дома, какими лекарствами пользоваться и сколько это займёт времени, сможет сказать только врач после получения результатов обследований. Поэтому универсального метода избавления от проблем с зажатием нервов в грудной клетке нет.
Лечение
Перед тем как интересоваться, какие обезболивающие таблетки помогают от межрёберной невралгии грудной клетки, как называются действенные средства, необходимо, чтобы врач подобрал эффективную терапию с учётом особенностей пациента.
Невралгия – заболевание сложное, особенно если вызвана патологией позвоночника, поэтому требует часто длительного лечения комплексной терапией.
Медикаментозное
Первый вопрос, который задаёт человек, страдающий от межрёберной невралгии: какое лекарство, уколы, мазь самые эффективные, помогает ли «Но-шпа». Начальным шагом врача станет избавление пациента от боли, подбор средства, которое быстро вернёт привычную подвижность.
Назначаются:
- Нестероидные противовоспалительные препараты.
- Миорелаксанты.
- Анальгетики.
- Седативные средства.
- Витамины.
Дополнительно лечащий врач назначает ряд средств, помогающих бороться с первопричиной образования невралгии.
Физиотерапия
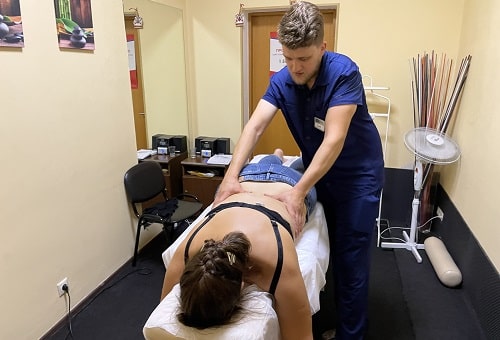
При межрёберной невралгии грудной клетки справа или слева в отделе у взрослых мужчины или женщины, важно думать не только о том, как и чем снять боль, какими лекарствами, препаратами, таблетками, как быстро убрать симптомы, но и о том, как избавиться от них навсегда.
Для закрепления результата от медикаментов используют физиотерапевтические процедуры:
- Электрофорез.
- Магнитотерапию.
- Лазеротерапию.
- Рефлексотерапию.
- Лечебную физкультуру.
После снятия острой боли назначается комплекс упражнений.
Операция
В тяжёлых случаях, когда боли вызваны серьёзными травмами или развитием патологии, несовместимой с полноценной жизнью пациента, врачам приходится прибегать к последнему средству – оперативному вмешательству. [3] В таком случае после операции человека ждёт реабилитационный период, включающий в себя медикаментозную терапию и лечебную физкультуру.
Какое именно лечение подойдёт мужчинам или женщинам от межрёберной невралгии грудного отдела слева или справа: лекарственные препараты, физиотерапия, таблетки, мази или уколы – решается в индивидуальном порядке. Универсального средства нет, так как каждый пациент уникален.
Осложнения

Защемление нервов грудной клетки может привести к развитию более тяжёлых патологий, если вовремя не обратиться к специалистам. Причём оценивать симптомы межрёберной невралгии в грудной клетке справа или слева у мужчин и женщин, назначать лечение, подбирать таблетки, должны в кабинете неврологии, так как при самолечении часто наносится больше вреда.
Осложнениями при зажатии нервов в грудной клетке могут быть:
- Кислородное голодание нервных корешков, что приводит к нарушению проводимости. Это опасное состояние, так как нервные волокна могут начать отмирать, а, значит, мозг будет недополучать информацию о состоянии организма.
- Резко снижается подвижность, движения становятся скованными.
- Хроническая невралгия. В таком случае боль станет постоянной, распространится по нерву, начнёт отдавать в конечности.
- Нарушение дыхания. Из-за сведённых мышц и острой испытываемой боли человек лишается возможности полноценно вдохнуть и выдохнуть, что приводит к недостатку кислорода в организме.
Любое защемление или поражение нервных окончаний – опасность для организма, ведь в таком случае мы теряем способность следить за внутренними органами, вовремя реагировать, узнавать о развивающихся патологиях.
Профилактика
Чтобы не знать, как и где болит межрёберная невралгия, как снять острую боль, быстро обезболить себя, необходимо соблюдать профилактические меры. [4]

Врачи советуют тем, кто ни разу не испытывал боль, соблюдать минимальный набор правил:
- Следить за осанкой, держать спину прямо даже при постоянной сидячей работе.
- Ежедневно обеспечивать необходимую физическую нагрузку. Регулярно гулять. Заниматься зарядкой и гимнастикой.
- Своевременно лечить возникающие заболевания, приступы хронических болезней.
- Убрать чрезмерные физические нагрузки, избегать переноса тяжестей.
- Пересмотреть свой рацион. Выстроить питание так, чтобы вредных продуктов было как можно меньше, а доля витаминов и минералов достаточная для ежедневной здоровой жизни.
- Оборудовать место для сна качественным ортопедическим матрасом и подушкой.
- Избегать стресса. Регулярно получать эмоциональную разгрузку, помогающую сбросить накопившееся нервное напряжение.
- Соблюдать режим труда и отдыха.
- Стараться избегать сквозняков, переохлаждения. Особое внимание уделять этому стоит летом, когда работающие в офисе люди часто оказываются простужены из-за постоянно работающих кондиционеров.
Если даже при соблюдении профилактических мер, ощущаются признаки межрёберной невралгии справа или слева у женщин или мужчин, то необходимо немедленно обратиться к врачу-неврологу для установления точного диагноза, так как неприятные ощущения могут быть результатом развивающейся серьёзной патологии.
Список использованной литературы:
- ^ Fazekas, Dalton et al. “Intercostal Neuralgia.” In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2022 Jan.2022 Nov 17.
- ^ Chalian, Majid et al. “Role of magnetic resonance neurography in intercostal neuralgia; diagnostic utility and efficacy.” Br J Radiol. 2021 Jun 1;94(1122):20200603. doi: 10.1259/bjr.20200603. Epub 2021 May 7.
- ^ Ivanović, S et al. “Indications for surgical treatment of pain and types of operations.” Acta Chir Iugosl. 2004;51(4):25-30. doi: 10.2298/aci0404025i.
- ^ Glenesk, Niklas L. et al.” Anatomy, Thorax, Intercostal Nerves.” In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2022 Jan.2022 May 29.
18+
Информация, представленная на сайте, не может быть использована для постановки диагноза, назначения лечения и не заменяет прием врача.
Была ли эта статья полезна?
- Да
- Нет
Вы можете подписаться на нашу рассылку и узнать много интересного о лечение заболевания, научных достижений и инновационных решений:
Приносим извинения!
Как можно улучшить эту статью?
Более подробную информацию, возможно уточнить у врачей-неврологов, на нашем форуме!Перейти На Форум
Leave this field empty
Если у вас остались вопросы, задайте их врачам на нашем форуме!
Перейти на форум
ДОБАВИТЬ/ПОСМОТРЕТЬ КОММЕНТАРИИ
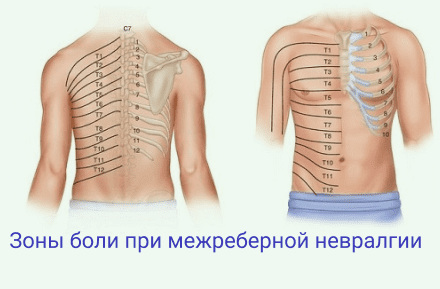
Межреберная невралгия — болевой синдром, который возникает при раздражении либо сдавливании межреберных нервов. Состояние часто путают с сердечными патологиями из-за схожей локализации боли, однако природа и механизм развития у этих заболеваний разные. Ключевой особенностью межреберной невралгии является острая, простреливающая боль. Как правило, она становится сильнее при движениях, кашле или глубоком вдохе. Проблема возникает у людей различного возраста, причем женщины сталкиваются с ней чаще мужчин. Рассказываем о межреберной невралгии — симптомах, причинах возникновения, способах лечения.

Виды
В медицинской практике выделяют несколько видов межреберной невралгии, которые классифицируют по причинам возникновения.
Первичная (идиопатическая) форма развивается без явных предпосылок, часто вследствие переохлаждения или резкого движения.
Вторичная форма связана с другими заболеваниями, в частности с остеохондрозом, межпозвоночной грыжей, опоясывающим лишаем, или с травмами грудной клетки.
Отдельно рассматривают корешковую невралгию, при которой защемление нервов происходит на уровне позвоночника из-за дегенеративных изменений.
Мышечно-тоническая форма возникает при спазме межреберных мышц, создающем давление на нервные волокна.
Реже встречается постгерпетическая невралгия, которая развивается как осложнение после опоясывающего лишая.
Каждый вид требует специфического подхода в диагностике и дальнейшем лечении.

Симптомы
Главный признак межреберной невралгии — интенсивная боль в грудной клетке, которая может носить жгучий, колющий либо ноющий характер. Болевые ощущения часто опоясывают туловище, при этом они распространяются по ходу межреберных промежутков. Боль при пальпации пораженного участка, во время чихания, кашля или смеха может усиливаться.
Помимо болевого синдрома, у пациентов могут наблюдаться дополнительные симптомы:
- локальное онемение кожи;
- покалывание, ощущение мурашек в области пораженного нерва;
- ощущение жара;
- повышенная потливость;
- скованность мышц;
- изменение цвета кожи в пораженной области.
В тяжелых случаях возникает рефлекторное напряжение мышц спины, что приводит к ограничению подвижности.
Важно отметить, что при межреберной невралгии не бывает таких опасных симптомов, как холодный пот или снижение артериального давления, которые характерны для сердечного приступа. Однако при любых сомнениях необходимо срочно обратиться за медицинской помощью. Врач выдаст направление на обследование, предложит подходящее лечение.

Причины возникновения
От чего возникает межреберная невралгия? Это происходит из-за раздражения или сдавливания нервных волокон, расположенных между ребрами. Основной причиной развития патологии считаются дегенеративные изменения позвоночника, особенно остеохондроз грудного отдела. При этом заболевании происходит разрушение межпозвоночных дисков, что приводит к защемлению нервных корешков и появлению характерной боли.
Еще одна распространенная причина — травмы грудной клетки. Переломы ребер, ушибы или оперативные вмешательства могут повреждать нервные окончания и вызывать стойкий болевой синдром. Особую группу риска составляют профессиональные спортсмены и люди, занимающиеся тяжелым физическим трудом.

Инфекционные заболевания также способствуют развитию невралгии. Опоясывающий лишай, вызванный вирусом герпеса, часто приводит к поражению межреберных нервов с последующим воспалением. Переохлаждение организма, особенно в сочетании с продолжительным пребыванием в неудобной позе, может спровоцировать мышечный спазм, сдавливающий нервные волокна.
К менее распространенным причинам относятся:
- новообразования в области грудной клетки;
- искривление позвоночника — сколиоз;
- некоторые системные заболевания, в частности сахарный диабет, авитаминоз.
В последнем случае дефицит витаминов группы В приводит к нарушению работы нервной системы, повышая риск развития невралгии. У женщин дополнительным провоцирующим фактором может стать ношение тесного белья, которое постоянно давит на межреберные нервы.

Диагностика
Для точного определения межреберной невралгии специалисты используют комплексный подход. Это:
- осмотр пациента, сбор анамнеза — врач анализирует характер боли, ее локализацию и условия возникновения;
- пальпация — прощупывание межреберных промежутков помогает выявить болезненные участки;
- неврологические тесты — для проверки рефлексов и чувствительности кожи;
- инструментальные методы — ЭКГ для исключения сердечных патологий, рентген грудной клетки, МРТ или КТ при подозрении на проблемы с позвоночником.
Дифференциальная диагностика помогает отличить невралгию от других заболеваний со схожими симптомами.

Лечение
При появлении симптомов важно знать, что делать при межреберной невралгии в первую очередь. Основные задач, которые решает терапия, — снятие болевого синдрома и устранение причины, вызвавшей поражение нервных волокон. Лечение обычно носит комплексный характер и подбирается индивидуально, в соответствии с тяжестью состояния пациента и его индивидуальными особенностями.
Как лечится межреберная невралгия? Наиболее эффективный способ — медикаментозная терапия:
- для снятия боли применяют нестероидные противовоспалительные препараты в форме таблеток, мазей или инъекций;
- при сильном болевом синдроме врач может назначить новокаиновые блокады;
- миорелаксанты помогают уменьшить мышечный спазм;
- витамины группы В способствуют восстановлению нервной ткани.
В случаях, когда невралгия вызвана герпетической инфекцией, добавляют противовирусные средства.
Также важную роль в лечебном процессе играют физиотерапевтические методы:
- электрофорез с лекарственными препаратами, магнитотерапия и ультразвуковое воздействие помогают уменьшить воспаление и ускорить восстановление;
- иглорефлексотерапия показывает хорошие результаты в снижении болевых ощущений;
- лечебная физкультура назначается после снятия острого периода, она направлена на укрепление мышечного корсета и улучшение подвижности позвоночника.
В период лечения важно соблюдать щадящий режим, избегать переохлаждения и чрезмерных физических нагрузок. Спать рекомендуется на удобном матраце, также важно использовать во время сна подушку, обеспечивающую высокий уровень комфорта. При правильном и своевременном лечении прогноз благоприятный, однако в хронических случаях могут потребоваться более длительная терапия и профилактические мероприятия для предотвращения рецидивов.

Профилактика
Для предотвращения развития межреберной невралгии рекомендуется соблюдать определенные правила. Это:
- поддержание правильной осанки — старайтесь не сидеть или не лежать долго в неудобных позах;
- регулярная физическая активность — делайте упражнения, чтобы укрепить мышцы спины и грудного отдела;
- защита от переохлаждений — одевайтесь в соответствии с погодой, избегайте сквозняков;
- контроль нагрузок — дозируйте физические усилия, не поднимайте тяжести рывками;
- своевременное лечение заболеваний позвоночника — остеохондроз и сколиоз требуют профессионального наблюдения;
- сбалансированное питание — в пище должно быть достаточно витаминов группы В и магния;
- избегание стрессов — эмоциональное напряжение может провоцировать мышечные спазмы.
Регулярные профилактические осмотры у невролога помогут выявить проблемы на ранних стадиях.
Диагностика и лечение межреберной невралгии — важное направление деятельности многопрофильного медицинского центра «Медскан» в Южно-Сахалинске. Высокая квалификация и большой практический опыт врачей дают возможность успешно решать проблемы вне зависимости от уровня их сложности. Запишитесь на прием!

Вопросы-ответы
Можно ли использовать народные средства для облегчения боли?
Некоторые народные методы могут временно облегчить симптомы, например:
- растирания согревающими мазями на основе пчелиного яда или перца улучшают кровообращение;
- компрессы с отваром ромашки или шалфея уменьшают воспаление.
Однако такие средства лишь дополняют основное лечение и не заменяют медикаментозную терапию.
Как отличить межреберную невралгию от сердечной боли?
Характерное проявление межреберной невралгии — боль, которая усиливается при движении, кашле или глубоком вдохе и может быть острой, жгучей либо колющей. Сердечная боль, например, при стенокардии, обычно давящая, локализуется за грудиной и не зависит от положения тела. Она часто сопровождается одышкой, холодным потом, может отдавать в левую руку или лопатку.
Можно ли полностью вылечить межреберную невралгию?
При правильном подходе заболевание можно успешно вылечить. Терапия включает устранение причины, купирование болевого синдрома и восстановление нервных волокон. Комплексное лечение с применением медикаментов, физиотерапии и лечебной гимнастики дает стойкий положительный результат. Но только специалист может сказать, чем лечить межреберную невралгию и как снять боль.
Как избежать повторных приступов?
Важно своевременно лечить заболевания позвоночника, носить удобную одежду, не сдавливающую грудную клетку. При сидячей работе необходимы перерывы для разминки. Также нужно регулярно делать упражнения для укрепления мышечного корсета, контролировать осанку, избегать переохлаждений.
Межрёберная невралгия
Межреберная невралгия — это защемление нервов, проходящих между ребрами, вызывающее постоянную, либо приступообразную боль даже при небольшой нагрузке — кашле, чихании, движении, глубоком вдохе. Иногда пациенты путают эти
ощущения с сердечным приступом и экстренно обращаются к врачу.

- Сильные давящие боли в затылочной части головы
- Дискомфортные ощущения в районе шейного отдела
- Интенсивные головокружения
- Шум в ушах
- Нарушение координации движения
- Трудности с концентрацией внимания
- Быстрая утомляемость
- Першение во рту
- Повышение потливости и учащение сердцебиения
- Патологии зрения
Рассмотрим каждую из причин отдельно.
К бытовым причинам относятся физические упражнения, употребление алкоголя в больших дозировках, работа за столом в согнутом состоянии без удобного кресла, сон на неудобной подушке, тесное нижнее белье и т.д.
Воспалительная невралгия возникает после переохлаждения или на фоне инфекционных процессов. Одной из причин появления инфекционной невралгии является опоясывающий герпес.
Разрушение межпозвоночных дисков и уменьшение их толщины приводит к сдавливанию нервов, которые проходят между позвонками. Также при болезнях позвоночника могут образовываться остеофиты (наросты, появляющиеся по краям суставов),
они также могут сдавить нервы и вызвать болезненные ощущения. Часто межреберная невралгия появляется у пациентов со сколиозом и другими нарушениями осанки.
Из физических причин выделяются хронический вертеброгенный синдром, переломы ребер, повреждение позвоночника и грудной клетки, перенапряжение мышечного каркаса по каким-либо причинам, травмы и ушибы.
Гипоксию нервных стволов вызывают сердечно-сосудистые заболевания — склероз, атеросклероз, ревматизм, артериальная гипертония. Также ее может вызвать анемия. Гипоксия провоцирует проблемы с нервами и нервными
окончаниями.
В период менопаузы могут возникать изменения в позвоночном столбе в результате гормональной перестройки. Аналогичные изменения возникают при эндокринных заболеваниях и затяжной гормональной терапии.
Опухоли в районе грудины, позвоночного столба, ребер также становятся причиной сдавления нервов. Лечение в данном случае начинается с устранения первопричины.
Межреберная невралгия может стать следствием развития у человека гастрита, гепатита, колита, язвы, сахарного диабета, дефицита витамина В, которые провоцируют нарушение обмена веществ, в том числе и в нервных тканях.
Заболевание встречается чаще всего у взрослых, у детей и подростков оно может возникнуть только в период усиленного роста.
Грудной остеохондроз: лечение, причины и схемы терапии
Заболевание встречается чаще всего у взрослых, у детей и подростков оно может возникнуть только в период усиленного роста.
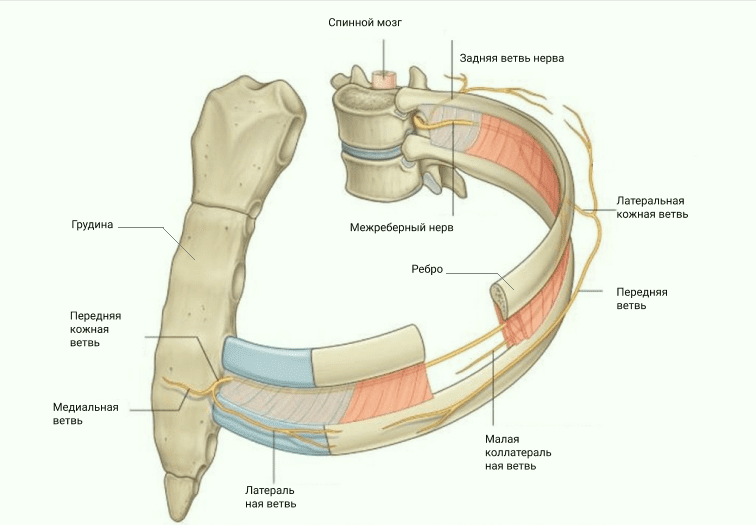
- рефлекторная невралгия — когда в месте прохождения нерва перенапрягаются нервные волокна;
- корешковая невралгия — когда в месте выхода корешков из позвоночного столба начинается раздражение.
В зависимости от причины возникновения бывают:
- первичная невралгия — воспаляется непосредственно нерв, который вызывает болевые ощущения;
- вторичная невралгия — ее провоцируют другие заболевания.
По степени локализации болезнь подразделяется на одностороннюю и двустороннюю (болезненные ощущения наблюдаются с одной или двух сторон). По времени течения болезни выделяются острая и хроническая фаза. В хронической фазе
болезненные ощущения преследуют постоянно.
СИМПТОМЫ
Основной симптом невралгии спины — сильная боль в грудной клетке (торакалгия). Локализация боли зависит от того, какой именно нерв поврежден. Как правило ощущения возникают во время движения грудной клетки — при
наклонах, напряжении, повороте головы, глубоком вдохе. Если в момент возникновения боли дополнительно дотронуться до пораженной области, боль усиливается. Характер боли бывает разным — пульсирующим, стреляющим, жгучим,
тупым.
Помимо боли пациенты наблюдают:
- подергивание мышц в болезненной зоне;
- изменение цвета кожи в зоне поражения (побеление, покраснение);
- онемение;
- «ползающие мурашки».
Пациент часто не может определить, откуда именно исходит боль. Боль наблюдается как в дневное, так и в ночное время. Когда пациент испытывает болевые ощущения, он инстинктивно старается принять позу, в которой они
пропадают. По этому признаку также межреберную невралгию можно отличить, например, от инфаркта миокарда.
Когда межреберная невралгия вызывается опоясывающим лишаем, у пациента появляются все признаки этой болезни — покраснение кожи, появление пузырьков, прорывание пузырьков с образованием корочек. В зоне поражения на месте
пузырьков сохраняется гиперпигментация. Болезненные ощущения и онемение могут держаться в течение нескольких лет после болезни, пока нервные окончания не восстановятся.
Методы диагностики
С неврологическими симптомами рекомендуется обратиться к терапевту, который проведет первичное обследование и при выявлении признаков межреберной невралгии отправит пациента к неврологу, который и будет ставить точный диагноз и
разрабатывать лечение. Он назначает снимки, анализы, аппаратные исследования и прописывает лечение невралгии грудного отдела.
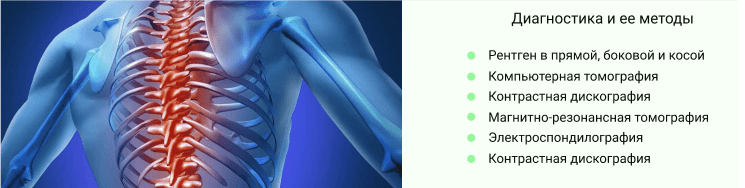
Среди аппаратных исследований для диагностики заболевания могут применяться:
- Рентген в прямой, боковой и косой проекции — назначается при подозрении на травму.
- КТ — позволяет изучить и мышцы, и кости, и обнаружить патологии в них (например, опухолевый процесс).
-
Миелография — рентген с контрастом для исследования ликворопроводящих путей спинного мозга. В процессе исследования обнаруживаются опухоли, грыжи и патологические процессы, способные повлиять на размер просвета позвоночного
канала и передавить нервы. - Контрастная дискография — аналогична миелографии, но контраст вводится непосредственно в межпозвоночный диск.
- МРТ — выявляет изменения мышц, связок, нервов, проблемы в межпозвоночных дисках.
- Электроспондилография — методика диагностики функционального состояния позвоночника методом электрометрии биологически активных кожных зон. Посредством компьютерного анализа получаются данные о состоянии позвоночного столба.
Лечение невралгии
При появлении болезненных ощущений необходимо обратиться к терапевту, если ощущения нестерпимые, можно вызвать скорую помощь для облегчения болезненного симптома. Ставит диагноз и назначает лечение невролог. Оно
начинается с устранения первичной проблемы. В качестве поддерживающих практик используется физиотерапия, медикаментозная терапия, массажи.
Лечение невралгии в основном направлено на устранение причин, которые ее вызвали. В остром периоде рекомендуется соблюдать постельный режим — врачи советуют лежать на твердой ровной поверхности (под матрас можно положить
щит). Пациенту следует избегать поворотов, наклонов, длительного сидения и поднятия тяжестей. Ниже рассмотрим, как вылечить межреберную невралгию.
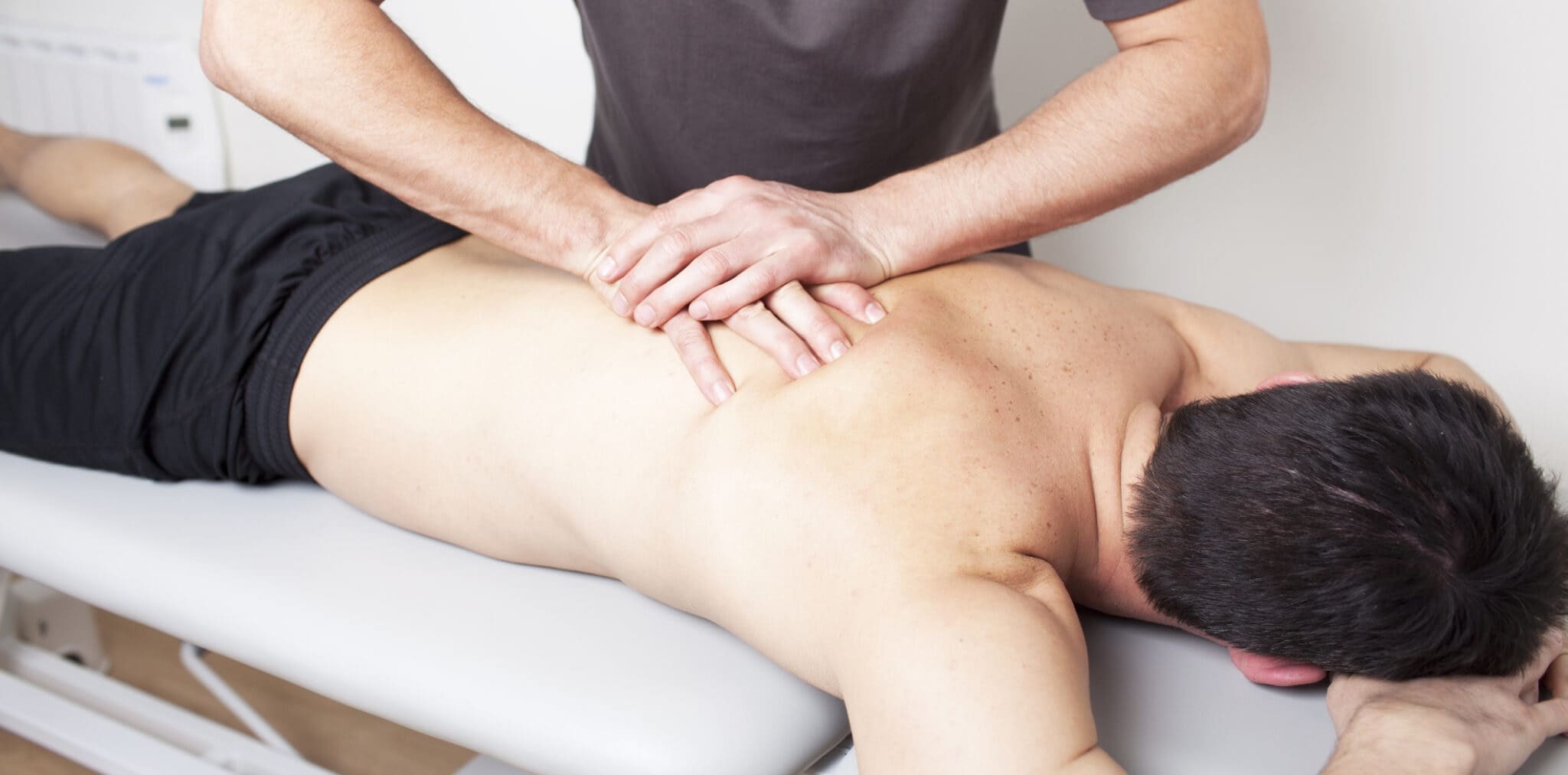
Физиотерапия
После купирования острого синдрома необходимо проведение физиотерапевтических процедур. Хорошо работает в этом случае массаж спины и шейно-воротниковой зоны. Он улучшает кровообращение, снимает спазм мышц, уменьшает болевой
синдром.
Лечебная физкультура также максимально эффективна для купирования боли и снятия спазмов, а также профилактики обострения синдрома. ЛФК укрепляет мышцы грудной клетки, делает их эластичными, способными выполнять движения с
большей амплитудой.
Физиотерапевты могут использовать фонофорез, электрофорез, динамические и синусоидально модулированные токи, ультрафиолет.
После снятия всех симптомов невралгии пациенту рекомендуется начать вести активный образ жизни, регулярно заниматься физкультурой, проходить 10 000 шагов в день на прогулках, регулярно делать разминку в течение рабочего дня.
Медикаментозная терапия
Когда пациент испытывает сильные боли, сравнимые с сердечным приступом, необходимо быстро снять неприятные симптомы, чтобы облегчить его состояние. Для этого используются медикаментозные препараты. В зависимости от тяжести
заболевания и причин, вызвавших его, применяют:
- Анальгетики — снимают болевые ощущения.
-
НПВС — обладают обезболивающим, противовоспалительным, действием, в отличие от глюкокортикоидов не дают нежелательных осложнений, характерных для стероидов. Средства производятся на основе нимесулида, ибупрофена, диклофенака
и т.д. - Миорелаксанты — устраняют мышечные спазмы, расслабляют мышцы.
- Седативные препараты — улучшают психологическое состояние пациента, расслабляют, улучшают сон.
- Витамины (нейромультивит, мильгамма, витамины группы В) — восстанавливают работу нервных волокон.
Также в зависимости от ситуации могут быть назначены дополнительные препараты:
- антигистаминные — снимают отечность тканей, из-за которых происходит сдавливание нервных корешков;
- мочегонные — также используются для снятия отечности;
- антидепрессанты — назначаются при сильном мышечном напряжении;
- противосудорожные — если возникает пульсация в мышцах, а также для снижения болевого синдрома;
- противовирусные препараты от опоясывающего герпеса, если именно он вызвал межреберную невралгию;
- глюкокортикостероиды — если воспаление стойкое, а болевой синдром очень сильный, и справиться более мягкими средствами не получается.
Дополнительные способы лечения
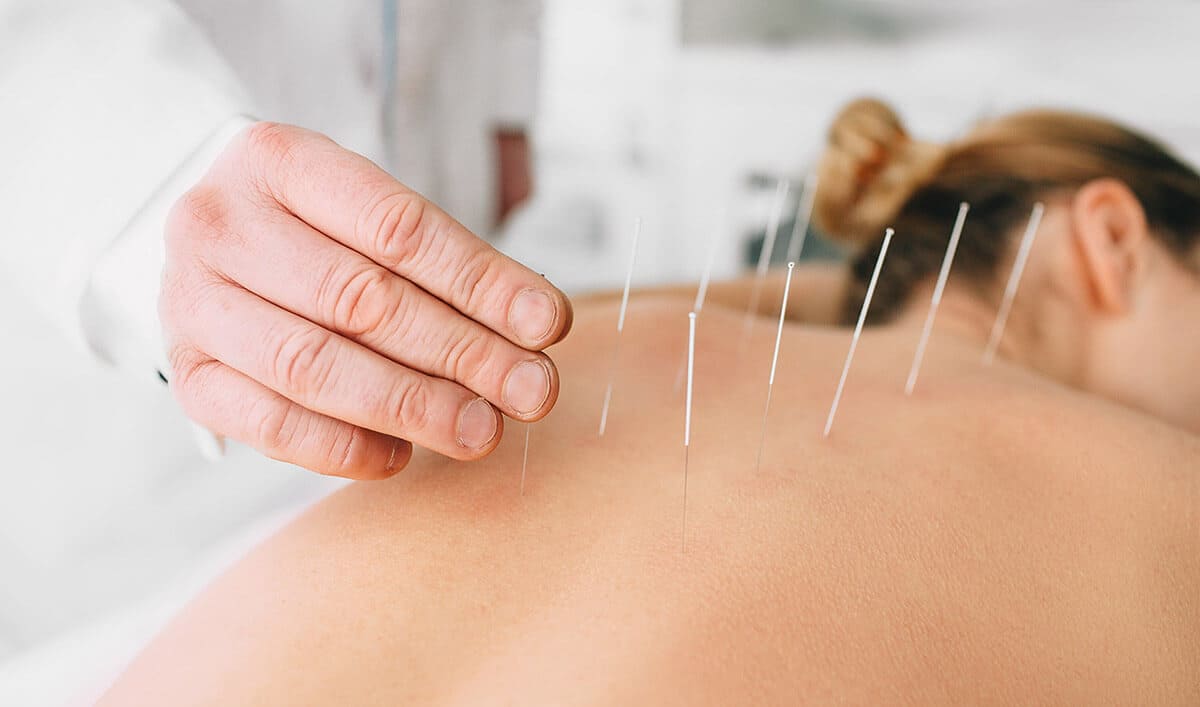
Зачастую причиной межреберной невралгии является патология позвоночника, поэтому для устранения первопричины заболевания могут использоваться:
- иглоукалывание;
- мануальная терапия;
- лечебный массаж с теплом;
- остеопатия;
- лазеротерапия;
- подводное вытяжение;
- точечный массаж — воздействие на активные точки.
Межрёберная невралгия у беременных
Одна из частых жалоб беременных женщин — болит под правой грудиной при беременности. В обычной ситуации при интенсивных болях показаны анальгетики. Использовать их беременным женщинам категорически запрещено. Лучше заменить их
на негормональные противовоспалительные средства и принимать их под контролем врача.
Для снятия спазмов используются миорелаксанты, для снятия болевого синдрома — местноанестезирующие препараты и препараты с согревающим и расслабляющим действием. Также в этом случае показано восполнение дефицита витаминов группы
В, если он выявлен.
Хорошо показывает себя лечебная гимнастика, физические упражнения, постельный режим, теплые компрессы, мази, витаминные и минеральные комплексы. «СмартМед» предлагает лечение с индивидуальным подбором схемы с учетом всех
хронических заболеваний и осложнений, полученных в результате беременности. В клинике применяются современные методы физиотерапии, а также оборудован кабинет ЛФК для эффективных и безопасных занятий.
Прогноз лечения
Прогноз лечения заболевания благоприятный. В большинстве случаев исходом будет выздоровление. Болезнь не опасна для жизни. Особенность заболевания — частые рецидивы в случае несоблюдения мер профилактики и рекомендаций врача.
При лечении заболевания важно устранить причины, которыми оно было вызвано. Особенно важно выявить и начать лечить опухолевые и воспалительные процессы, а также герпетическую инфекцию.
Осложнения
Осложнения возникают редко и зависят от того, насколько запущено базовое острое или хроническое заболевание. Пациент может столкнуться со следующими осложнениями:
- очень сильная боль, с которой не могут справиться анальгетики и НПВС (в этом случае показана блокада новокаином/лидокаином, назначаются глюкокортикостероиды);
- вызванная болью невозможность принять вертикальное положение;
- проблемы с подвижностью ног;
- нарушение сердечного ритма, которому способствуют регулярные мышечные спазмы.
Попытки справиться с синдромом самостоятельно часто приводят к осложнениям — параличам, снижению чувствительности, абсцессам. С проблемой рекомендуется обращаться в клинику с неврологическим направлением.
Профилактика
Профилактика межреберной невралгии должна быть направлена на укрепление мышечного корсета общее оздоровление организма через двигательную активность и сбалансированное питание. Неврологи рекомендуют:
- заниматься любительским спортом, гулять;
- заниматься профилактикой простудных и инфекционных заболеваний, сделать все необходимые прививки, соблюдать гигиену;
- следить за осанкой;
- не поднимать тяжести, к которым не подготовлен мышечный корсет;
- сбалансированно питаться, учитывать в питании продукты с витаминами группы В (недостаток витамина В2 наблюдается у 74% населения), не заниматься голоданием и диетами;
- следить за осанкой, правильно оборудовать рабочее место (высота стола, регулируемый стул, расположение рабочих инструментов);
- своевременно лечить хронические заболевания;
- полноценно высыпаться, поддерживать минимальный здоровый стресс.
Подобные простые правила помогают избежать появления многих заболеваний, не только межреберной невралгии.
Лечение межрёберной невралгии в «СмартМед»
В нашем центре работают врачи высокой квалификации, которые обеспечивают полноценную заботу о пациентах и ведут их до полного выздоровления. В клинике проводится большая часть анализов и диагностических процедур.
Записи к специалисту не придется ждать несколько недель — врач оперативно проведет осмотр, назначит анализы, поставит диагноз и назначит лечение. Острая симптоматика будет устранена за несколько дней, после чего пациенту
назначат индивидуальное лечение для устранения всех симптомов и курс профилактических процедур.
Поможем Вам избавиться от боли
Сделайте шаг навстречу здоровому образу жизни — запишись на бесплатную консультацию.
Межреберная невралгия – неприятное состояние, сопровождающееся острыми болями в области груди и позвоночника. Это неврологическое заболевание связано с повреждением или раздражением нервных окончаний межреберных нервов. Основные симптомы межреберной невралгии включают жгучую, пронзающую боль, которая может усиливаться при движении, кашле или вдохе.
При появлении межреберной невралгии рекомендуется обратиться к врачу, который проведет диагностику и назначит соответствующее лечение. Врач может назначить лекарства для снятия боли и восстановления нервной системы. Что же следует выпить из лекарств для облегчения симптомов межреберной невралгии?
В основном, для лечения межреберной невралгии врачи назначают препараты, которые обладают противовоспалительным и обезболивающим действием. Часто назначаются некстатик, преднизон, анальгин, парацетамол и другие подобные препараты. Также могут быть назначены витамины группы В для восстановления нервной системы и облегчения болей в области груди.
Симптомы и лечение межреберной невралгии

Основным симптомом межреберной невралгии является острая, колющая или жгучая боль в области межреберных пространств. Боль может быть сильной и неприятной, она может усиливаться при движении, дыхании или прикосновении к пораженному участку. В некоторых случаях боль может быть сопровождена онемением или покалыванием в зоне, где находится пораженный нерв.
Для лечения межреберной невралгии важно обратиться к врачу, который проведет диагностику и определит причину болевого синдрома. После установления диагноза можно приступать к лечению. Оно может включать применение лекарств, физиотерапевтические процедуры, массаж и специальные упражнения.
Одним из методов лечения межреберной невралгии является применение различных лекарств. Врач может назначить препараты, которые помогут снять боль и устранить воспаление. В число таких лекарств могут входить ненаркотические и наркотические анальгетики, противовоспалительные препараты, миорелаксанты и антидепрессанты.
Однако рекомендуется использовать лекарства под наблюдением врача и в соответствии с указаниями инструкции. Кроме того, важно помнить, что лекарственная терапия может быть лишь частью комплексного лечения, и врач может назначить дополнительные методы в зависимости от особенностей каждого конкретного случая.
Лекарства, помогающие справиться с межреберной невралгией

В первую очередь, для снятия болевого синдрома при межреберной невралгии часто назначают негормональные противовоспалительные препараты, такие как:
- Диклофенак — препарат, который обладает анальгетическим, противовоспалительным и жаропонижающим действием. Он эффективно справляется с болью и воспалением, связанными с межреберной невралгией.
- Ибупрофен — препарат, который устраняет боль, снимает воспаление и помогает справиться с межреберной невралгией. Он доступен в разных формах, включая таблетки, капсулы и гели.
- Нимесулид — препарат, который проявляет противовоспалительное, жаропонижающее и анальгетическое действие. Он эффективен при лечении большинства видов боли, включая межреберную невралгию.
В случаях, когда негормональные препараты не достаточно эффективны или не подходят пациенту, могут быть назначены гормональные препараты, такие как:
- Преднизолон — гормональный препарат, который устраняет воспаление и снимает боль, связанную с межреберной невралгией. Однако он имеет ряд побочных эффектов, поэтому его назначение требует особого внимания и наблюдения врача.
- Дексаметазон — гормональный препарат, который помогает устранить боль и воспаление при межреберной невралгии. Он часто используется в случаях, когда другие противовоспалительные препараты не действуют достаточно эффективно.
Кроме этого, врач может назначить препараты для улучшения сонливости и расслабления мышц, такие как:
- Миорелаксанты — препараты, которые способствуют расслаблению мышц и снятию болевого синдрома при межреберной невралгии.
- Снотворные — препараты, которые помогают улучшить сон и справиться с бессонницей, которая может возникать при межреберной невралгии.
Важно помнить, что выбор и назначение лекарственных препаратов должны проводиться только квалифицированным врачом, исходя из индивидуальных особенностей пациента и характера его заболевания.
Видео по теме:
Вопрос-ответ:
Что можно принять от межреберной невралгии?
Для снятия боли и воспаления от межреберной невралгии можно принимать препараты, такие как нестероидные противовоспалительные средства (например, ибупрофен), миорелаксанты (например, тиоктовая кислота), препараты нейротропного действия (например, габапентин) и антидепрессанты (например, амитриптилин).
Какие препараты лучше всего помогают от межреберной невралгии?
Выбор препарата для лечения межреберной невралгии зависит от индивидуальных особенностей пациента и степени болевого синдрома. От межреберной невралгии могут помочь препараты, такие как парацетамол, ибупрофен, нимесулид, пикотамид, диклофенак, никотиновая кислота, а также препараты группы миорелаксантов и антидепрессанты.
Способ применения и дозировка
Внутрь, проглатывая целиком, запивая достаточным количеством воды.
Обычно взрослым назначают по 1 табл. 100 мг 2 раза в день (по 1 табл. утром и вечером).
Описание
Лекарственная форма: таблетки покрытые пленочной оболочкой. Состав Одна таблетка содержит: Действующее вещество: ацеклофенак 100 мг. Вспомогательные вещества: целлюлоза микрокристаллическая 89,2 мг; повидон 6,6 мг; глицерил дистеарат, тип I 2,6 мг; кроскармеллоза натрия 6,6 мг. Состав оболочки Сепифилм 752 белый 9 мг: гипромеллоза 40 %, целлюлоза микрокристаллическая 32 %, титана диоксид 20 %, макрогола стеарат, тип I 8 %. Описание Круглые, двояковыпуклые таблетки белого цвета, покрытые пленочной оболочкой, диаметром около 8 мм. На одной стороне выгравирована буква «А». Фармакотерапевтическая группа: нестероидный противовоспалительный препарат (НПВП)
Состав
| Таблетки, покрытые пленочной оболочкой | 1 табл. |
| активное вещество: | |
| ацеклофенак | 100 мг |
| вспомогательные вещества: МКЦ — 89,2 мг; повидон — 6,6 мг; глицерил дистеарат тип I — 2,6 мг; кроскармеллоза натрия — 6,6 мг | |
| оболочка пленочная: Сепифилм 752 белый (гипромеллоза — 40%, МКЦ — 32%, титана диоксид — 20%, макрогола стеарат тип I — 8%) — 9 мг |
Фармакотерапевтическая группа
Нестероидный противовоспалительный препарат (НПВП) (НПВС — Производные уксусной кислоты и родственные соединения)
Фармакодинамика
Ацеклофенак обладает противовоспалительным, обезболивающим и жаропонижающим действием. Угнетает синтез ПГ и т.о. влияет на патогенез воспаления, возникновения боли и лихорадки. При ревматических заболеваниях противовоспалительное и анальгезирующее действие ацеклофенака способствует значительному уменьшению выраженности боли, утренней скованности, припухлости суставов, что улучшает функциональное состояние пациента..
Фармакокинетика
Всасывание. После приема внутрь ацеклофенак быстро всасывается. Cmax в плазме крови достигается через 1,25–3 ч после приема внутрь. Прием пищи замедляет всасывание, но не влияет на его степень.
Распределение. Ацеклофенак в высокой степени связывается с белками плазмы (>99,7%). Ацеклофенак проникает в синовиальную жидкость, где его концентрация достигает 60% от его концентрации в плазме. Vd составляет 30 л.
Метаболизм. Считается, что ацеклофенак метаболизируется изоферментом CYP2C9 с образованием метаболита 4-OH-ацеклофенака. Диклофенак и 4-OH-диклофенак входят в число многочисленных метаболитов ацеклофенака.
Выведение. Средний T1/2 составляет 4–4,3 ч. Клиренс составляет 5 л/ч. Приблизительно 2/3 принятой дозы выводится почками, в основном в виде конъюгированных гидроксиметаболитов. Только 1% дозы после приема внутрь выводится в неизмененном виде.
Показания
купирование воспаления и болевого синдрома при люмбаго, зубной боли, плечелопаточном периартрите, ревматическом поражении мягких тканей; для симптоматического лечения ревматоидного артрита, остеоартроза и анкилозирующего спондилита;
дисменорея.
Препарат предназначен для симптоматической терапии, уменьшения боли и воспаления на момент использования, на прогрессирование заболевания не влияет.
Противопоказания
повышенная чувствительность к ацеклофенаку или компонентам препарата;
эрозивно-язвенные поражения ЖКТ в фазе обострения (в т.ч. язвенный колит, болезнь Крона);
желудочно-кишечное кровотечение или подозрение на него;
бронхоспазм, крапивница, ринит после приема ацетилсалициловой кислоты или других НПВП в анамнезе (полный или неполный синдром непереносимости ацетилсалициловой кислоты — риносинусит, крапивница, полипы слизистой оболочки полости носа, бронхиальная астма);
тяжелая сердечная недостаточность (II–IV класс по классификации Нью-Йоркской кардиологической ассоциации), ишемическая болезнь сердца, заболевания периферических артерий и/или артерий головного мозга;
период после проведения аорто-коронарного шунтирования;
тяжелая печеночная недостаточность или активное заболевание печени;
нарушения кроветворения и коагуляции;
тяжелая почечная недостаточность (Cl креатинина <30 мл/мин), прогрессирующие заболевания почек, подтвержденная гиперкалиемия;
беременность;
период лактации;
детский возраст до 18 лет.
С осторожностью: заболевания печени, почек и ЖКТ в анамнезе; бронхиальная астма; артериальная гипертензия; снижение ОЦК (в т.ч. сразу после обширных оперативных вмешательств); ишемическая болезнь сердца; хроническая почечная, печеночная и сердечная недостаточность; Cl креатинина <60 мл/мин; язвенные поражения ЖКТ в анамнезе; наличие инфекции Helicobacter pylori; дислипидемия/гиперлипидемия; сахарный диабет; курение; пожилой возраст; длительное применение НПВП; алкоголизм; тяжелые соматические заболевания.
Применение при беременности и лактации
Препарат Аэртал® противопоказан при беременности. Информация о применении ацеклофенака при беременности отсутствует.
Угнетение синтеза ПГ может неблагоприятно влиять на течение беременности и/или развитие эмбриона/плода.
В течение III триместра беременности все ингибиторы синтеза ПГ:
— обладая сердечно-легочной токсичностью, могут вызывать преждевременное закрытие Боталлова протока с развитием легочной гипертензии;
— могут вызывать нарушение функции почек плода, которое может прогрессировать до почечной недостаточности в сочетании с многоводием.
На поздних сроках беременности:
— препарат может влиять на продолжительность кровотечения из-за антиагрегантного эффекта, который может развиться даже после применения очень низких доз;
— препарат может подавлять сокращения матки, приводя к задержке родов или затяжным родам.
Препарат Аэртал® не следует принимать во время кормления грудью. Данные о выделении ацеклофенака с женским молоком отсутствуют; в доклинических исследованиях при введении радиоактивного 14С-ацеклофенака заметного переноса радиоактивности в молоко не наблюдалось.
НПВП могут влиять на фертильность и не рекомендуются к применению женщинам, планирующим беременность.
Побочное действие
Ниже представлены нежелательные явления, информация о которых была получена в клинических исследованиях и ходе постмаркетингового наблюдения; нежелательные явления сгруппированы в соответствии с классами систем органов согласно Медицинскому словарю для нормативно-правовой деятельности (MedDRA) и частотой возникновения. Очень часто (≥1/10); часто (от ≥1/100 до <1/10); нечасто (от ≥1/1000 до <1/100), редко (от ≥1/10000 до <1/1000), очень редко (<1/10000).
Со стороны крови и лимфатической системы: редко — анемия; очень редко — угнетение функции костного мозга, гранулоцитопения, тромбоцитопения, нейтропения, гемолитическая анемия.
Со стороны иммунной системы: редко — анафилактические реакции, включая шок, гиперчувствительность.
Со стороны обмена веществ и питания: очень редко — гиперкалиемия.
Нарушения психики: очень редко — депрессия, необычные (нетипичные) сновидения, бессонница.
Со стороны нервной системы: часто — головокружение; очень редко — парестезии, тремор, сонливость, головная боль, дисгевзия (извращение вкуса).
Со стороны органа зрения: редко — нарушение зрения.
Со стороны органа слуха и лабиринта: очень редко — вертиго, шум в ушах.
Со стороны сердца: редко — сердечная недостаточность; очень редко — учащенное сердцебиение.
Со стороны сосудов: редко — повышение АД, ухудшение течения артериальной гипертензии; очень редко — гиперемия кожи, приливы (кратковременное ощущение жара, сопровождающееся потливостью), васкулит.
Со стороны дыхательной системы, органов грудной клетки и средостения: редко — одышка; очень редко — бронхоспазм.
Со стороны ЖКТ: часто — диспепсия, боль в животе, тошнота, диарея; нечасто — метеоризм, гастрит, запор, рвота, изъязвление слизистой оболочки полости рта; редко — мелена, изъязвление слизистой оболочки ЖКТ, геморрагическая диарея, геморрагии слизистой оболочки ЖКТ; очень редко — стоматит, рвота кровью, прободение кишечника, ухудшение течения болезни Крона и язвенного колита, панкреатит.
Со стороны печени и желчевыводящих путей: часто — повышение активности печеночных ферментов; очень редко — повреждение печени (включая гепатит), повышение активности ЩФ.
Со стороны кожи и подкожной клетчатки: нечасто — зуд, сыпь, дерматит, крапивница; редко — ангионевротический отек; очень редко — пурпура, экзема, тяжелые реакции со стороны кожи и слизистых оболочек (включая синдром Стивенса-Джонсона и токсический эпидермальный некролиз). В отдельных случаях наблюдались серьезные кожные инфекции и инфекции мягких тканей при приеме НПВП во время заболевания ветряной оспой.
Со стороны почек и мочевыводящих путей: нечасто — повышение концентрации мочевины и креатинина в сыворотке крови; очень редко — нефротический синдром, почечная недостаточность.
Системные нарушения и осложнения в месте введения: очень редко — отек, повышенная утомляемость, спазмы мышц нижних конечностей.
Данные лабораторных исследований: очень редко — увеличение массы тела.
Если пациент отметил ухудшение какого-либо из перечисленных нежелательных явлений или возникновение нежелательного явления, не указанного в этом описании, ему следует связаться с лечащим врачом.
Передозировка
Нет данных о передозировке ацеклофенака у человека.
Возможные симптомы: тошнота, рвота, боль в области желудка, головокружение, головная боль, явление гипервентиляции, повышенная судорожная готовность.
Лечение: промывание желудка, назначение активированного угля, симптоматическая терапия. Форсированный диурез, гемодиализ недостаточно эффективены.
Взаимодействие с другими лекарственными препаратами
За исключением варфарина, исследований лекарственных взаимодействий не проводилось.
Ацеклофенак метаболизируется при помощи изофермента CYP2C9; данные in vitro показывают, что ацеклофенак может быть ингибитором этого фермента. Таким образом риск ФКВ возможен при одновременном приеме с фенитоином, циметидином, толбутамидом, фенилбутазоном, амиодароном, миконазолом и сульфафеназолом.
Как и в случае с другими НПВП, увеличивается риск ФКВ с другими препаратами, которые выводятся из организма путем активной почечной секреции, такими как метотрексат и препараты лития.
Ацеклофенак практически полностью связывается с альбумином плазмы крови и, следовательно, есть возможность взаимодействий по типу вытеснения с другими препаратами, связывающимися с белками.
Ниже приведена класс-специфичная информация для НПВП.
Метотрексат. НПВП ингибируют канальцевую секрецию метотрексата; более того, может наблюдаться небольшое метаболическое взаимодействие, что приводит к уменьшению клиренса метотрексата. Поэтому при применении высоких доз метотрексата следует избегать назначения НПВП.
Препараты лития и дигоксин. Некоторые НПВП ингибируют почечный клиренс лития и дигоксина, что приводит к увеличению концентрации в сыворотке обоих веществ. Следует избегать совместного применения, если не проводится частый контроль концентраций лития и дигоксина.
Антикоагулянты и фибринолитики. НПВП ингибируют агрегацию тромбоцитов и повреждают слизистую оболочку ЖКТ, что может привести к усилению действия антикоагулянтов и увеличить риск желудочно-кишечного кровотечения на фоне приема антикоагулянтов. Следует избегать совместного применения ацеклофенака и пероральных антикоагулянтов кумариновой группы и тромболитиков, если не проводится тщательное наблюдение за состоянием пациента.
Антиагрегантные средства, в т.ч. тиклопидин, и СИОЗС при совместном применении с НПВП могут увеличивать риск желудочно-кишечного кровотечения.
Циклоспорин, такролимус. При одновременном приеме НПВП с циклоспорином или такролимусом следует учитывать риск повышенной нефротоксичности из-за снижения образования почечного простациклина. Поэтому при одновременном приеме следует тщательно контролировать показатели функции почек.
Другие НПВП. При одновременном приеме ацетилсалициловой кислоты или других НПВП может увеличиться частота возникновения побочных явлений, поэтому следует соблюдать осторожность.
ГКС. Возрастает риск возникновения язвы или желудочно-кишечного кровотечения.
Диуретики. Ацеклофенак, как и другие НПВП, может ингибировать активность диуретиков, может уменьшать диуретический эффект фуросемида и буметанида и антигипертензивный эффект тиазидов. Совместный прием с калийсберегающими диуретиками может привести к увеличению содержания калия в сыворотке крови. Ацеклофенак не влияет на АД при совместном применении с бендрофлуазидом, хотя нельзя исключить взаимодействие с другими диуретиками.
Гипотензивные препараты. НПВП могут также уменьшать эффект гипотензивных препаратов. Совместный прием ингибиторов АПФ или антагонистов рецепторов ангиотензина II и НПВП может привести к нарушению функции почек. Риск возникновения острой почечной недостаточности, которая обычно носит обратимый характер, может возрастать у некоторых пациентов с нарушениями функции почек, например у пожилых или при обезвоживании. Поэтому при совместном применении с НПВП следует соблюдать осторожность. Пациенты должны потреблять необходимое количество жидкости и находиться под соответствующим наблюдением (контроль функции почек в начале совместного применения и периодически в ходе лечения).
Гипогликемические средства. Клинические исследования показывают, что диклофенак может применяться совместно с пероральными гипогликемическими средствами без влияния на их клинический эффект. Однако имеются отдельные сообщения и о гипогликемических, и о гипергликемических эффектах препарата. Таким образом при приеме ацеклофенака следует провести коррекцию доз гипогликемических препаратов.
Зидовудин. При одновременном приеме НПВП и зидовудина возрастает риск гематологической токсичности. Имеются данные об увеличении риска возникновения гемартрозов и гематом у ВИЧ-положительных пациентов с гемофилией, получающих зидовудин и ибупрофен.
Особые указания
Следует избегать одновременного приема препарата Аэртал® и других НПВП, включая селективные ингибиторы ЦОГ-2.
Нежелательные явления могут быть минимизированы путем применения минимальной эффективной дозы и уменьшения продолжительности лечения, необходимого для контроля симптомов.
Влияние на ЖКТ
Кровотечение, язва или прободение ЖКТ с летальным исходом наблюдались при приеме любых НПВП в любой период лечения, как при наличии соответствующих симптомов и наличии серьезных заболеваний ЖКТ в анамнезе ( в т.ч. язвенная болезнь желудка и двенадцатиперстной кишки, болезнь Крона, язвенный колит), так и без них.
Риск кровотечения, образования язвы и прободения ЖКТ возрастает с увеличением дозы НПВП у пациентов с язвенной болезнью в анамнезе, особенно если она сопровождалась кровотечением или прободением, а также у пожилых пациентов. Этим пациентам следует принимать минимальную эффективную дозу препарата. Им необходима комбинированная терапия с применением препаратов-протекторов (в т.ч. мизопростол или ингибиторы протонной помпы). Такое лечение необходимо пациентам, которые принимают небольшие дозы аспирина или других препаратов, которые негативно влияют на состояние ЖКТ.
Пациенты с заболеваниями ЖКТ, в т.ч. пожилые, должны сообщать о любых необычных симптомах, связанных с ЖКТ (особенно кровотечение), в т.ч. при первичном приеме препарата. Особую осторожность следует соблюдать пациентам, одновременно принимающим препараты, которые могут повысить риск возникновения кровотечения или язвы, такие как системные ГКС, антикоагулянты (такие как варфарин), СИОЗС или антиагреганты (такие как ацетилсалициловая кислота).
При возникновении желудочно-кишечного кровотечения или язвы у пациентов, принимающих Аэртал®, лечение следует отменить.
Влияние на ССС и ЦНС
Пациенты с артериальной гипертензией и/или застойной сердечной недостаточностью легкой или умеренной степени нуждаются в соответствующем наблюдении, т.к. с приемом НПВП ассоциированы задержка жидкости в организме и отеки.
Ацеклофенак структурно близок к диклофенаку, обладает сходным метаболизмом. В отношении диклофенака имеются данные, указывающие на повышенный риск развития тромбоэмболических осложнений (в т.ч. инфаркт миокарда или инсульт, в частности при долговременном лечении высокими дозами). Также существует повышенный риск развития острого коронарного синдрома, связанного с приемом ацеклофенака. Пациенты с ХСН (I класс по классификации Нью-Йоркской кардиологической ассоциации) и пациенты с факторами риска развития осложнений со стороны ССС (в т.ч. артериальная гипертензия, сахарный диабет, курение) должны начинать лечение ацеклофенаком только после взвешенного решения лечащего врача.
Риски со стороны ССС могут зависеть от дозы и продолжительности лечения, поэтому препарат следует назначать в минимальной эффективной дозе и на максимально короткий период времени.
Влияние на печень и почки
Прием НПВП может вызвать дозозависимое снижение образования ПГ и острую почечную недостаточность. Важность ПГ для обеспечения почечного кровотока следует учитывать при приеме препарата пациентами с нарушением функции сердца, почек или печени, получающих диуретики, или после хирургического вмешательства, а также у пожилых.
Следует соблюдать осторожность при назначении препарата пациентам с нарушениями функции печени и почек легкой или умеренной степени, а также другими состояниями, предрасполагающими к задержке жидкости в организме. У этих пациентов НПВП могут привести к нарушению функции почек и задержке жидкости.
Пациентам, принимающим диуретики, лицам с повышенным риском гиповолемии также следует соблюдать осторожность при приеме препарата Аэртал®, таблетки покрытые пленочной оболочкой, 100 мг.
Необходимо назначение минимальной эффективной дозы и регулярный врачебный контроль за функцией почек.
Нежелательные явления со стороны почек обычно разрешаются после прекращения приема ацеклофенака.
Прием ацеклофенака следует прекратить, если изменения показателей функции печени сохраняются или ухудшаются, развиваются клинические признаки или симптомы заболеваний печени, либо возникают другие проявления (эозинофилия, сыпь). Гепатит может развиться без продромальных симптомов.
Применение НПВП у пациентов с печеночной порфирией может спровоцировать приступ.
Гиперчувствительность и кожные реакции
Как и другие НПВП, препарат может вызывать аллергические реакции, включая анафилактические/анафилактоидные реакции, даже если препарат принимается впервые. Тяжелые кожные реакции (некоторые из которых могут привести к летальному исходу), включая эксфолиативный дерматит, синдром Стивенса-Джонсона и токсический эпидермальный некролиз, после приема НПВП наблюдались очень редко. Самый высокий риск возникновения этих реакций у пациентов наблюдается в начале приема препарата, также развитие данных нежелательных реакций наблюдается в течение первого месяца приема препарата. При возникновении кожной сыпи, повреждений слизистой оболочки полости рта или других признаков гиперчувствительности следует прекратить прием ацеклофенака.
В отдельных случаях при ветряной оспе могут возникнуть инфекции кожи и мягких тканей. В настоящее время нельзя исключать роль НПВП в ухудшении течения этих инфекций. Поэтому следует избегать приема препарата Аэртал® при ветряной оспе.
Гематологические нарушения
Ацеклофенак может вызывать обратимое угнетение агрегации тромбоцитов.
Нарушения со стороны дыхательной системы
Следует соблюдать осторожность при приеме препарата пациентами с бронхиальной астмой в анамнезе или текущей, т.к. прием НПВП может спровоцировать развитие внезапного бронхоспазма у таких пациентов.
Пожилые пациенты
Следует соблюдать осторожность при приеме препарата у пожилых пациентов, т.к. у них чаще возникают побочные явления (особенно кровотечение и прободение ЖКТ) при приеме НПВП. Осложнения могут привести к летальному исходу. Также пожилые пациенты чаще страдают заболеваниями почек, печени или ССС.
Длительное применение
Все пациенты, получающие длительное лечение НПВП, должны находиться под тщательным наблюдением (в т.ч. общий анализ крови, функциональные печеночные и почечные тесты).
Влияние на способность управлять транспортными средствами и на работу с механизмами. Следует воздержаться от управления транспортными средствами и занятий другими потенциально опасными видами деятельности, требующими повышенной концентрации внимания и быстроты психомоторных реакций, т.к. препарат может вызывать головокружение и другие побочные эффекты, которые могут влиять на указанные способности.
Условия хранения
При температуре не выше 25 °C
Срок годности от даты производства
3 года
Хранятся в холодильнике
Нет
Владелец регистрационного удостоверения
ЛП-№(002275)-(РГ-RU) (05.12.2023) — Гедеон Рихтер (Венгрия) — действует
Время наступления эффекта
1,25–3 ч.
Описание лекарственной формы
Круглые, двояковыпуклые таблетки белого цвета, покрытые пленочной оболочкой, диаметром около 8 мм; на одной стороне выгравирована буква «А».
Форма выпуска
таблетки, покрытые пленочной оболочкой
